Э. К. АЙЛАМАЗЯН
НЕОТЛОЖНАЯ ПОМОЩЬ
При экстремальных состояниях в акушерской практике
РуКОВОАСТВО
Издание 4-е, переработанное и дополненное
Санкт-Петербург
СпецЛит
2007
УДК 618.3/7-036 Н52
Н52 Неотложная помощь при экстремальных состояниях в акушерской практике: руководство. — 4-е изд., перераб. и доп. / Э. К. Айламазян [и др.]. — СПб.: СпецЛит, 2007. — 400 с. ISBN 978-5-299-00340-6
В руководстве освещаются вопросы современной диагностики и неотложной терапии при угрожающих жизни состояниях в акушерстве. В каждой из 11 глав представлены этиология, патогенез и основные клинические проявления рассматриваемых заболеваний, подробно описаны осложнения беременности и родов. Книга содержит сведения, необходимые для понимания принципов дифференцированной экстренной терапии при ургентной патологии.
В 4-м издании книги, переработанном и дополненном, специалисты познакомятся с новейшими данными акушерской науки и практики, достижениями современной медицинской технологии.
Руководство предназначено для акушеров-гинекологов и перина-тологов.
УДК 618.3/7-036
ISBN 978- S-299-00340-6 © ООО «Издательство „СпецЛит"», 2007
■ АВТОРСКИЙ КОЛЛЕКТИВ
Айламазян Эдуард Карповых — академик, заведующий кафедрой акушерства и гинекологии Санкт-Петербургского государственного медицинского университета им. акад. И. П. Павлова, директор ГУ НИИ акушерства и гинекологии им. Д. О. Отта РАМН;
Новиков Борис Еиколаевиг — доктор медицинских наук, профессор кафедры акушерства и гинекологии Санкт-Петербургского государственного медицинского университета им. акад. И. П. Павлова;
Павлова Лидия Павловна — кандидат медицинских наук, доцент кафедры акушерства и гинекологии Санкт-Петербургского государственного медицинского университета им. акад. И. П. Павлова;
Рябцева Инна Тимофеевна — кандидат медицинских наук, доцент кафедры акушерства и гинекологии Санкт-Петербургского государственного медицинского университета им. акад. И. П. Павлова;
Зайнулина Марина Сабировна — доктор медицинских наук, профессор кафедры акушерства и гинекологи Санкт-Петербургского государственного медицинского университета им. акад. И. П. Павлова, заместитель директора по лечебной и научной работе ГУ НИИ акушерства и гинекологии им. Д. О. Отта РАМН;
Старовойтов Виталий Андреевых — кандидат медицинских наук, ассистент кафедры акушерства и гинекологии Санкт-Петербургского государственного медицинского университета им. акад. И. П. Павлова;
Барышев Борис Александровых — кандидат медицинских наук, доцент кафедры гематологии, трансфузиологии и трансплантологии, заведующий отделением переливания крови Санкт-Петербургского государственного медицинского университета им. акад. И. П. Павлова.
ОГЛАВЛЕНИЕ
Условные сокращения................................................................................. 7
Предисловие...................................................................................................... 9
Глава 1. Гестоз................................................................................................. 12
1.1. Классификация гестоза......................................................... 13
1.2. Этиология, патогенез, клиника, диагностика гестоза. 17
1.3. Применение патогенетически обоснованной терапии
и оказание неотложной помощи..................................... 30
1.4. Послеродовая реабилитация родильниц и профилакти
ка гестоза................................................................................ 40
Глава 2. Аномалии родовых сил........................................................... 46
2.1. Классификация родовых сил, этиология и патогенез родов 46
2.2. Патологический прелиминарный период...................... 51
2.3. Первичная слабость родовой деятельности.................... 56
2.4. Вторичная слабость родовой деятельности.................... 64
2.5. Чрезмерно сильная родовая деятельность................... 70
2.6. Дискоординированная родовая деятельность........... 73
2.7. Профилактика аномалий родовых сил............................. 79
Глава 3. Разрывы матки.............................................................................. 86
3.1. Классификация разрывов матки......................................... 87
3.2. Этиология, патогенез, клиника, диагностика разрывов матки 90
3.3. Основные принципы оказания неотложной помощи при разрывах матки 100
3.4. Профилактика разрывов матки....................................... 103
Глава 4. Кровотечения во время беременности поздних сро
ков, в родах и в послеродовом периоде...................... 109
4.1. Предлежание плаценты........................................................ 110
4.2. Преждевременная отслойка нормально расположенной плаценты 121
4.3. Аномалии прикрепления плаценты................................... 131
4.4. Гипо- и атонические кровотечения в раннем послеродовом периоде 135
4
4.5. Послешоковые кровотечения.............................................. 142
4.6. Профилактика акушерских кровотечений....................... 143
Глава 5. Геморрагический шок и синдром диссеминированно-
го внутрисосудистого свертывания крови в аку
шерстве........................................................................................ 146
5.1. Геморрагический шок............................................................ 146
5.2. Синдром диссеминированного внутрисосудистого свертывания крови. Острое течение 164
5.2.1. Стадии и формы острого ДВС................................. 167
5.2.2. Коагулопатия потребления без активации фибри-нолиза (2-я стадия острого ДВС-синдрома)... 174
5.2.3. Коагулопатия потребления с активацией вторичного фибринолиза (3-я стадия острого ДВС-синдрома) 175
5.2.4. Полное несвертывание крови (4-я стадия острого ДВС-синдрома) 177
5.3. Инфузионные среды в акушерской практике.............. 180
5.4. Компоненты крови в акушерской практике.................. 191
Приложение. Информированное добровольное согласие
пациента на переливание донорской крови и ее
компонентов.................................................................. 195
Глава 6. Септический шок в акушерстве.......................................... 198
6.1. Этиология, патогенез, клиника, диагностика септического шока 199
6.2. Принципы оказания неотложной помощи при септическом шоке 206
6.3. Профилактика септического шока..................................... 223
Глава 7. Беременность, роды и послеродовой период при сер
дечно-сосудистой патологии................................................ 227
7.1. Пороки сердца, болезни миокарда, сердечная недостаточность 227
7.2. Гипертоническая болезнь.................................................. 253
Глава 8. Беременность, роды и послеродовой период при не
которых заболеваниях почек............................................ 275
8.1. Пиелонефрит......................................................................... 275
8.2. Гломерулонефрит..................................................................... 284
8.3. Мочекаменная болезнь........................................................... 288
8.4. Острая почечная недостаточность.................................... 290
Глава 9. Беременность, роды и послеродовой период при не
которых заболеваниях печени......................................... 297
9.1. Холестатический гепатоз беременных.......................... 301
9.2. Острый жировой гепатоз беременных................................ 305
9.3. Вирусные гепатиты............................................................. 307
9.4. Цирроз печени....................................................................... 318
9.5. Острая печеночная недостаточность............................ 319
5
Глава 10. «Острый живот» в акушерстве........................................... 323
10.1. Акушерский перитонит........................................................ 326
10.2. Перекрут ножки опухоли яичника................................ 341
10.3. Нарушение питания узла лейомиомы матки................. 344
10.4. Острый аппендицит........................................................... 347
10.5. Острый холецистит........................................................... 356
10.6. Острый панкреатит............................................................... 361
10.7. Острая непроходимость кишечника................................ 366
10.8. Перфорация язвы желудка и двенадцатиперстной кишки 372
10.9. Профилактика некоторых осложнений при «остром животе» 375
Глава 11. Гипоксия плода и асфиксия новорожденного... 378
11.1. Классификация гипоксии плода. Этиология и патогенез. Методы диагностики и лечения 378
11.2. Этиология, патогенез, клиника, диагностика и лечение асфиксии новорожденного 386
Литература........................................................................................................ 397
УСЛОВНЫЕ СОКРАЩЕНИЯ
дГ — артериальная гипертензия
АД — артериальное давление
АДл — диастолическое АД
АДС — систолическое АД
АД™ - среднее АД
АДФ - аденозиндифосфорная кислота (аденозиндифосфат)
АКТГ — адренокортикотропный гормон
АлТ — аланинаминотрансфераза
АПТВ — активированное парциальное тромбопластиновое время
АПФ — ангиотензин-превращающий фермент
АРС — аномалия родовых сил
АсТ — аспартатаминотрансфераза
AT — антитромбин
АТФ — аденозинтрифосфорная кислота (аденозинтрифосфат)
БОС — биологическая обратная связь
БП — биофизический профиль
в/в — внутривенно
ВГ — вирусный гепатит
в/м — внутримышечно
ВЭ — волемический эффект
ГАМК — гамма-аминомасляная кислота
ГБО — гипербарическая оксигенация крови
ГГТП — гамма-глютаминтранспептидаза
ГО — глобулярный объем
ГОМК — гамма-оксимасляная кислота
ГЭК — гидроксиэтилированный крахмал (гидроксиэтилкрахмал)
ДВС — диссеминированное внутрисосудистое свертывание
ДМЖП - дефект межжелудочковой перегородки
ДМПП — дефект межпредсердной перегородки
ЕМ — единицы Монтевидео
ИВЛ — искусственная вентиляция легких
ИТ — интенсивная терапия
ИТТ — инфузионно-трансфузионная терапия
ИФА — иммуноферментный анализ
КОД — коллоидно-осмотическое давление
КОС — кислотно-основное состояние
КТГ — кардиотокография
МКР — миокардиальный (моторно-кардиальный) рефлекс
МОД — минутный объем дыхания
МОС — минутный объем сердца
ОДН — острая дыхательная недостаточность
ОЖГБ — острый жировой гепатоз беременных
7
ОНК — острая непроходимость кишечника
ОП — объем плазмы
ОПН — острая почечная недостаточность
ОПСС — общее периферическое сопротивление сосудов
ОЦК — объем циркулирующей крови
ОЦП — объем циркулирующей плазмы
ОЦЭ — объем циркулирующих эритроцитов
ОЭ — объем эритроцитов
ПГ — простагландин
ПДКВ — положительное давление в конце выдоха
ПДФ — продукты деградации фибриногена
ПДФн — продукты деградации фибрина
ПК — периферическое кровообращение
п/к — подкожно
ПН — почечная недостаточность
ППК — плацентарно-плодовый коэффициент
ПСС — периферическое сосудистое сопротивление
ПЦР — полимеразная цепная реакция
РАЛ — реакция агглютинации и лизиса лептоспир
РКМФ - растворимые комплексы мономеров фибрина
САД — среднее артериальное давление
Са02 — доставка кислорода тканям (артериальная кислородная сатурация)
СВ — сердечный выброс
СДР — синдром дыхательных расстройств
СЗП — свежезамороженная плазма
СИ — сердечный индекс
СН — сердечная недостаточность
СОЭ — скорость оседания эритроцитов
ТАТ — тромбин + антитромбин
ТЭЛА — тромбоэмболия легочной артерии
УЗИ — ультразвуковое исследование
УИ — ударный индекс
УО — ударный объем
ФГДС — фиброгастродуоденоскопия
ФКГ — фонокардиография (фонокардиограмма)
ФНО — фактор некроза опухоли
ХГБ — холестатический гепатоз беременных
цАМФ — циклический аденозинмонофосфат
ЦВД — центральное венозное давление
ЦНС — центральная нервная система
ЩФ — щелочная фосфатаза
ЧСС — частота сердечных сокращений
ЭК — эритроцитсодержащие компоненты
ЭКГ — электрокардиография (электрокардиограмма)
ЯБ — язвенная болезнь
HELLP — гемолиз, повышенный уровень ферментов печени и низкое коли
чество тромбоцитов
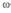 -3-ПНЖК — омега-3-полиненасыщенные жирные кислоты
-3-ПНЖК — омега-3-полиненасыщенные жирные кислоты
ПРЕДИСЛОВИЕ
Внимательный и постоянно знакомящийся с новой специальной литературой врач, возможно, уже заметил, что в публикациях встречается термин «медицина критических состояний» как новый раздел здравоохранения. Сегодня вынужденный работать с больными в экстремальных ситуациях врач просто обязан иметь широкий медико-биологический и клинический кругозор, поскольку перед ним стоят особенные задачи, далекие от обыденности. Наконец, к работе самого врача и к его личности в критической ситуации предъявляются дополнительные требования — быстрая ориентировка, сообразительность, наблюдательность, умение моментально включаться в ситуацию, действовать точно и безошибочно, способность к работе в коллективе и...неамбициозность. Все эти качества вполне можно назвать термином А. П. Зильбера «этика критических состояний», или еще шире — «деонтология и ее реализация в экстремальных клинических условиях». Совершенно очевидно, что этому тоже нужно учиться; и это не только способствующий, но иногда решающий элемент в борьбе за спасение жизни и сохранение здоровья матери и ребенка.
Создавая это руководство, мы стремились к тому, чтобы сквозь изложение информационного материала ощущалась та особая атмосфера, о которой только что говорилось, ибо она, несомненно, способствует положительному выходу из критической ситуации или может сделать ее управляемой.
Переиздание любой книги обусловливается требованиями времени. Перед вами, дорогие читатели, четвертое издание данного руководства, первое из которых вышло в 1985 г.
Начиная работу над очередным изданием, авторы исходили из того, что, во-первых, акушерство и перинатология с каждым годом развиваются, разрабатываются и внедряются современные диагностические и терапевтические технологии, появляются новые подходы, способы, методы и средства терапии не только той или иной нозологии, но и нежелательных особенностей ее течения, осложнений, угрожающих жизни сразу двух организмов — матери и ее ребенка. Во-вторых, приобретая личный опыт и перенимая опыт своих коллег, проводя свои научные исследования и осваивая мировые достижения в своей специальности, врачи-акушеры нередко пересматривают имеющиеся представления об акушерской и перинатальной
9
физиологии и патофизиологии, о глубинных изменениях гомеоста-за при патологии матери и плода, в особенности в критических ситуациях, экстремальных условиях.
Одной из важнейших проблем акушеров и их помощников, призванных работать в режиме реанимации и интенсивной терапии, является безотлагательное решение вопроса: кому — матери или плоду — угрожает большая опасность, и в соответствии с ситуацией выработка стратегии и тактики своих действий. Эта задача никогда не бывает простой. Считают, что основным фактором принятия правильного решения является опыт врача. Опыт, конечно, помогает в работе как в стандартных ситуациях, так и в тяжелых случаях, достаточно часто встречающихся и успешно прогнозируемых. Ценность опыта в клинической практике — это, по существу, грамотное использование метода аналогии.
Но если акушеры внезапно сталкиваются с абсолютно нестандартной ситуацией, успех возможен только в случае применения современных, точных, проверенных на практике знаний и обоснованной веры в свои силы и умения.
Более 40 лет работая в акушерстве и перинатологии, многократно убеждаешься в том, что молодые врачи успешно работают в критических случаях, совсем не хуже опытных врачей. Это свидетельствует том, что и те и другие исповедуют единые взгляды на патологические процессы, их проявления, возможности их купирования в каждом конкретном случае — на данном этапе развития событий и в данных условиях. И это вторая основная цель написания книги — дать своим читателям современные научные знания и представления о критических состояниях в акушерстве, формируя единые взгляды на клинико-патофизиологические особенности встречающихся патологий, направляя действия всех врачей-акушеров, работающих в экстремальных ситуациях.
Есть еще одна объективная причина, настойчиво призывающая к переизданию этого руководства.
В последние годы — и это ни для кого не секрет — ухудшилось здоровье населения нашей страны, в том числе и женщин репродуктивного возраста, заметно увеличился возраст первородящих женщин и процент юных беременных женщин, часто обремененных экстрагенитальными болезнями и инфекциями широкого спектра, передающимися половым путем. Несомненно, это вызывает дополнительные сложности ведения у них гестационного периода, родов и послеродового периода, причиняя страдания внутриутробному плоду и новорожденному. В лучшем случае эти пациентки составляют серьезную группу риска осложненных исходов беременности, а в худшем — внезапно входят в экстремальную ситуацию с плохо прогнозируемым исходом для матери и потомства.
10
Именно поэтому в каждое последующее издание данной книги мы включали новые главы, трактующие оказание помощи в условиях сочетания акушерских осложнений и экстрагенитальной патологии.
Авторы, всю свою жизнь работая в акушерском стационаре в составе многопрофильной крупной клиники СПбГМУ им. акад. И. П. Павлова, где в любую минуту имеется возможность привлечь к совместной работе специалистов необходимого профиля, считают своим долгом передать очень большой и уникальный личный опыт, который, без сомнения, будет интересен читателям.
Напомним одну из аксиом медицины вообще и акушерства в частности — болезнь (осложнение, ухудшение) легче предупредить, чем лечитъ. Быть может, кому-то покажется недостаточной аргументированность этого положения применительно к критическим состояниям в акушерстве. Соглашусь, что во многих случаях такое действительно вряд ли возможно, тем более что женщина может поступить в поле зрения специалистов уже в состоянии, близком к критическому или требующем неотложной и интенсивной терапии. И тем не менее при грамотном, тщательном, т. е. должном, наблюдении беременной и ее плода, в том числе с использованием многочисленных методов исследования, включая современную диагностическую, монитори-рующую аппаратуру, предотвратить драматические повороты в течении беременности во многих случаях можно и нужно.
Авторы никогда не забывают слова своего незабвенного Учителя, профессора Ильи Ильича Яковлева, который не уставал повторять: «Когда женщина рожает, врач должен находиться около нее неотлучно, положа руку на ее живот». В этих словах есть великая правда, ибо опытные руки акушера и ежесекундная включенность во все, что происходит с роженицей, не заменят никакие мониторы и аппараты, совершеннейшие диагностические и прогностические инструменты. Кстати, их показатели еще надо правильно и своевременно интерпретировать.
Каждый из нас помнит, что И. И. Яковлев в свое время мечтал именно о таком руководстве, но судьба распорядилась так, что он не успел реализовать свою мечту. Мы, его ученики, посчитали своим долгом осуществить его горячее желание научить врачей действовать в критических акушерских ситуациях, и вот уже более десяти лет в меру сил и возможностей делаем это и будем делать впредь. Надеемся, что предлагаемая вниманию практикующих врачей книга вызовет интерес и студентов старших курсов медицинских вузов, выбирающих свой путь в медицине и обративших свой взор в сторону акушерства и перинатологии.
Э. К. Айламазян
Глава 1
ГЕСТОЗ
Гестоз — это сложный нейрогуморальный патологический процесс, проявляющийся различными расстройствами функций центральной и вегетативной нервной систем, сердечно-сосудистой и эндокринной систем, а также нарушением ряда обменных процессов, иммунного ответа и других функций организма беременной.
Гестоз возникает преимущественно во второй половине беременности. Частота встречаемости гестоза (по отношению к общему числу беременных и рожениц), по данным литературы, значительно варьирует, что зависит от качества статистических данных, от охвата медицинским наблюдением беременных и рожениц, от уровня профилактической работы с беременными и от климатогеографиче-ских условий. Согласно современным данным, частота случаев гестоза в среднем колеблется от 2 до 14 %. В России, несмотря на наблюдающееся в последнее десятилетие снижение абсолютного числа родов, частота гестоза из года в год увеличивается и достигает 16—21 %. Необходимо отметить, что гестоз значительно чаще развивается у женщин, страдающих различными соматическими заболеваниями (свыше 40 %), у беременных и рожениц старше 35 лет, а также у первородящих (особенно у юных, до 18 лет). Известно, что эта патология наблюдается при перерастяжении матки во время беременности (многоплодие, многоводие, крупный плод), а также у женщин с признаками изогемоконфликта между матерью и плодом, при артериальной гипотонии, пузырном заносе и ожирении.
Некоторые авторы указывают на то, что при полноценном, но не избыточном питании гестоз встречается относительно редко, а при недостаточном питании, и особенно при уменьшении в рационе содержания белков, его частота достигает 44 %. Имеются данные о фамильном гестозе, то есть о более частом возникновении его среди сестер и дочерей женщин, перенесших эту патологию.
Гестоз является одной из ведущих причин материнской смертности (20—25 %). До сих пор высоким остается процент перинатальной потери плодов и новорожденных, в 3—4 раза превышаю-
12
щий перинатальную смертность в группе здоровых женщин. Поэтому гестоз следует рассматривать не только как заболевание материнского организма, но и как патологию плода, тяжесть течения которой соответствует тяжести состояния матери.
1.1. КЛАССИФИКАЦИЯ ГЕСТОЗА
В нашей стране общепринятым считалось выделение отдельных клинических форм гестоза, которые под влиянием различных причин переходят одна в другую и поэтому могут рассматриваться как своего рода стадии развития одного и того же заболевания.
Следует иметь в виду, что помимо «чистого», или «первичного», токсикоза принято различать «сочетанный» гестоз, который развивается на фоне экстрагенитальных заболеваний: гипертонической болезни, заболеваний почек, сахарного диабета, ревматизма и т. д.
Среди «чистых» форм гестоза выделяют моносимптомный (отеки и гипертония беременных) и полисимптомный токсикоз (нефро-патия беременных, преэклампсия и эклампсия).
Некоторые акушеры выделяют преморбидное состояние (пре-токсикоз), к которому относят синдром лабильности артериального давления (АД), асимметрию АД, гипотонию, периодическую патологическую прибавку массы тела беременной. Почти у половины женщин претоксикоз переходит в клинически выраженную стадию гестоза.
Ряд акушеров считают необходимым оценивать степень тяжести каждой формы заболевания. При этом рассматривают три степени тяжести в каждой из клинических форм:
I — локализация отеков только на нижних конечностях;
II — распространение их на брюшную стенку;
III — генерализация отеков вплоть до анасарки.
Водянка беременных в 20—24 % случаев переходит в нефропатию. Гипертонию беременных как моносимптомный токсикоз целесообразно также делить на три степени:
I — АД не выше 150/90 мм рт. ст.;
II - АД от 150/90 до 170/100 мм рт. ст.;
III - АД выше 170/100 мм рт. ст.
В практическом отношении полезно определять среднее АД (АДср) по формуле:
АДср = (АДс + АДд):3,
где АДС — систолическое артериальное давление, АДД — диастоли-ческое артериальное давление.
13
У здоровых беременных цифры среднего АД обычно не превышают 100 мм рт. ст. Увеличение этого показателя на 15 мм рт. ст. от исходного уровня свидетельствует о начале заболевания.
Под нефропатией I степени следует понимать состояние, обусловленное наличием небольших отеков только на нижних конечностях, появлением в моче следов белка, повышением АД до 150/90 мм рт. ст., неравномерностью калибра сосудов сетчатки глазного дна. При II степени обнаруживают распространение отеков на верхние конечности и переднюю брюшную стенку, содержание белка в моче составляет от 1—3 г/л, повышение АД более 150/90 мм рт. ст., но не выше 170/100 мм рт. ст.; появляется отек сетчатки глаз. При нефропатии III степени обнаруживаются универсальные отеки с выраженной одутловатостью лица, содержание белка в моче составляет более 3 г/л, АД выше 170/100 мм рт. ст.; на глазном дне могут появиться кровоизлияния и дистрофические изменения.
Помимо деления нефропатии на I, II и III степени тяжести, для ее оценки может быть использована шкала Виттлингера. Тяжесть токсикоза определяют по 6 основным клиническим признакам — отеки, прибавка массы тела, артериальная гипертензия (АГ), величина диуреза, протеинурия и субъективные симптомы. Степень выраженности каждого признака соответствует определенному числу баллов, а общая сумма баллов характеризует степень тяжести нефропатии (табл. 1). Если сумма баллов от 2 до 10 свидетельствует о легкой степени нефропатии, от 11 до 20 — о средней степени тяжести, то при сумме баллов 21 и выше нефропатию следует считать тяжелой.
А. С. Слепых и М. А. Репина (1977) предлагают оценивать степень тяжести нефропатии с помощью усовершенствованной таблицы индекса Gocke (табл. 2).
Так как преэклампсия является переходной стадией, эта форма гестоза должна всегда рассматриваться как тяжелая. Для оценки тяжести эклампсии принимают во внимание длительность и частоту судорожных припадков, а также продолжительность постэклампсического коматозного состояния более 4—6 ч.
В настоящее время большое внимание уделяется оценке тяжести гестоза по длительности его течения. Так, если признаки гестоза, даже выраженные умеренно, сохраняются более 2 нед. при активном лечении беременной, то заболевание следует считать тяжелым.
От правильной оценки клинической формы и определения степени тяжести гестоза во многом зависят объем, продолжительность и результативность лечения, а также тактика ведения женщины
14
Таблица 1 Оценка тяжести нефропатии по шкале Виттлингера
| Симптомы | Баллы |
| Отеки: | |
| отсутствуют | 0 |
| локализованные | 2 |
| генерализованные Прибавка массы тела, кг: | 4 |
| до 12 | 0 |
| от 13 до 15 | 2 |
| от 16 и выше | 4 |
| Протеинурия, г за сут.: | |
| отсутствует | 0 |
| Д0 1 | 2 |
| от 2 до 3 | 4 |
| от 4 и выше | 6 |
| Артериальное давление, мм рт. ст.: | |
| 120/80 | 0 |
| 140/90 | 2 |
| 160/100 | 4 |
| 180/110 | 8 |
| Диурез, мл/сут.: | |
| более 1000 | 0 |
| 900-600 | 4 |
| менее 500 | 6 |
| анурия более 6 ч | 8 |
| Субъективные симптомы: | |
| отсутствуют | 0 |
| имеются | 4 |
Таблица 2 Индекс нефропатии (Слепых А. С, Репина М. А., 1977)
| Симптомы | Баллы | |||
| 0 | 1 | 2 | 3 | |
| Отеки | Отсутствуют | Патологическая прибавка массы тела | Локальные | Генерализованные |
| Среднее АД, мм рт. ст. | 100 | 100-110 | 110-120 | 120 |
| Суточная потеря белка, г | 0,5 | 0,5-2,0 | 2,0-5,0 | 5,0 |
| Состояние глазного дна | Без изменений | Ангиопатия А | Ангиопатия Б | Отек сетчатки |
Примечание. 1—4 балла — легкая степень нефропатии; 5—6 баллов — средняя степень; 7—8 баллов — тяжелая степень.
15
во время беременности и в послеродовом периоде (выбор способа и времени родоразрешения, продолжение лечения после родов и т. д.).
Вместе с тем такие типичные клинические симптомы гестоза, как отеки беременных, гипертония беременных, нефропатия, не являются отдельными формами патологического процесса, а отражают его развитие. В связи с этим в 2005 г. Ассоциацией акушеров-гинекологов России утверждена новая классификация гестозов.
Согласно этой классификации, выделяют:
1. Чистый гестоз (развивается, как правило, в конце III триместра).
2. Сочетанный гестоз (характерно развитие на фоне экстрагени-тальных заболеваний: гипертонической болезни, заболеваний почек, сахарного диабета, ревматизма и т. д.).
3. Неклассифицированный гестоз (при отсутствии достаточной информации для постановки диагноза).
В оценку степени тяжести гестоза должна быть положена длительность его течения (начавшийся, развившийся, прогрессирующий) с отсчетом от начального срока беременности, когда появились первые достоверные клинические проявления. По степени тяжести гестоз подразделяется следующим образом:
1. Легкий гестоз. Соответствует нефропатии I степени. Длительность течения, как правило, 1—2 нед. Требует лечения в условиях стационара.
2. Гестоз средней степени тяжести. Соответствует нефропатии II степени. Длительность течения 3—4 нед. Показано лечение с решением вопроса о возможности пролонгирования беременности.
3. Тяжелый (прогрессирующий) гестоз. Соответствует нефропатии III степени. Длительность течения более 4 нед. Требует быстрого и бережного родоразрешения.
4. Преэклампсия. Характеризуется наличием неврологической симптоматики. Преэклампсия является критическим состоянием, требующим проведения неотложных мероприятий с немедленной госпитализацией и родоразрешением.
Эклампсия:
— судорожная с развитием:
• анурии (почечная форма);
• гепатопатии (печеночная форма);
• энцефалопатии (мозговая форма);
— бессудорожная форма (эклампсическая кома).
Эклампсия требует экстренных реанимационных мероприятий
и немедленного родоразрешения.
Частота различных клинических форм гестоза весьма вариабельна. Наиболее часто (в 50—60 % случаев) выявляется нефропа-
16
тия. Менее часто диагностируют моносимптомный гестоз в виде отеков и гипертонии беременных (до 15—20 % случаев). Значительно реже обнаруживаются тяжелые формы гестоза в виде пре-эклампсии и особенно эклампсии (десятые и даже сотые доли процента).
1.2. ЭТИОЛОГИЯ, ПАТОГЕНЕЗ, КЛИНИКА, ДИАГНОСТИКА ГЕСТОЗА
Ни один раздел патологического акушерства не изучали и не изучают с такой настойчивостью, как гестоз беременных, а именно применение новейших клинических, лабораторных и экспериментальных методов исследования.
Теории этиологии и патогенеза гестоза.
Исторически одной из первых была выдвинута так называемая инфекционная теория, не подтвердившаяся современными исследованиями. Но и в наше время есть сторонники этой теории, пытающиеся доказать вирусную природу заболевания. Другие авторы причину возникновения гестоза связывали с интоксикацией организма беременной веществами, поступающими из плодного яйца, что объясняет возникновение термина «токсикоз». Многие исследователи, исходя из того, что при гестозе нарушается кровоснабжение погек, пытались объяснить возникновение заболевания повышенной выработкой ренина, который, соединяясь с у-глобулином крови, образует гипертензин, вызывающий повышение АД. К разновидностям почечной теории относится гемодинамигеская теория. Сторонники ее считают, что во время беременности отток крови от матки через сосуды яичников при высоком расположении плаценты приводит к выраженным гемодинамическим нарушениям в почках с последующей их ишемией и это, в конечном счете, вызывает развитие гестоза. Некоторые сторонники почечного генеза заболевания отмечают характерные изменения в почках, проявляющиеся отложением фибрина и пролиферацией эпителия в почечных сосудах.
Участие желез внутренней секреции в регуляции водно-солевого обмена и сосудистого тонуса способствовало возникновению эндок ринных теорий, близко к которым стоит плацентарная, объясняющая развитие гестоза нарушением гормональной функции и (или) морфологическими изменениями плаценты. Сторонники аллергиге-ской теории полагают, что в основе заболевания лежит поступление от плода или плаценты в организм матери белковых субстанций, имеющих значение аллергенов. Многими авторами были описаны
17
выявленные у заболевших беременных изменения со стороны центральной нервной системы (ЦНС), что позволило разработать теорию возникновения токсикоза вследствие нарушения правильных взаимоотношений между корой головного мозга и подкорковыми образованиями. Несмотря на большое число теорий, выдвинутых разными авторами в разное время для объяснения этиологии гесто-за, его природа до последнего времени остается неясной.
Высказанное Н. Л. Гармашевой и Н. Н. Константиновой (1978) положение о патогенезе гестоза как о несостоявшейся адаптации организма женщины к беременности укладывается в современные представления о развитии этого осложнения.
Гестоз предлагается рассматривать как состояние, обусловленное дефицитом простациклина. При неосложненном течении беременности повышение содержания в крови ренина, ангиотензина и альдостерона сочетается с относительно низким периферическим сосудистым сопротивлением (ПСС). Полагают, что этот феномен опосредован простагландинами, так как он исчезает после приема аспирина или индаметацина. Напротив, инфузия простагландина Е2 или простациклина снижает выраженность прессорной реакции в ответ на введение ангиотензина.
Продукция простациклина при физиологическом течении беременности существенно выше, чем при отсутствии беременности. Максимальная продукция простациклина плацентой при физиологической беременности колеблется от 0,12 до 0,64 нг/мин на 1 г плаценты.
К концу беременности плацента продуцирует до 5 нг/мин на 1 кг простациклина. Такое количество простациклина оказывается необходимым и достаточным для предотвращения развития тромбозов в интервиллезном пространстве при низком уровне сосудистого сопротивления.
При развитии гестоза наблюдается дефицит простациклина, вызывающий каскад изменений в виде повышения ПСС, активации гемостаза и т. д.
Анализ путей метаболизма арахидоновой кислоты показывает, что она является источником образования как простациклина, так и тромбоксана А2. Эти продукты метаболизма имеют противоположное биологическое действие. Если тромбоксан А2 вызывает агрегацию тромбоцитов и является вазоконстриктором, то простацик-лин — сильнодействующий антиагрегант с вазодилататорным эффектом.
Таким образом, уменьшение продукции простациклина, наряду с повышением в 2—3 раза количества тромбоксана А2, при гестозе
18
изменяет нормальное соотношение между этими веществами, являясь пусковым механизмом развития гестоза.
Вместе с тем некоторые авторы (Friedman [et al.], 1991) рассматривают изменение коэффициента простациклин/тромбоксан А2 как вторичный феномен. В предложенной авторами модели патогенеза гестоза первичная иммуногенетическая предрасположенность приводит к неполноценной инвазии трофобласта в материнские спиральные артерии, что способствует снижению плацентарной перфузии и гипоксии тканей плаценты, выработке неких эндотели-альных токсинов с повреждением эндотелия, что снижает выработку плацентой простациклина, нарушает соотношение простацик-лин / тромбоксан А2 со всеми вытекающими отсюда последствиями.
Существует мнение, что гестоз является сложным патологическим процессом, которому способствуют многие факторы, одни из которых влияют на развитие заболевания, другие имеют непосредственное отношение к его возникновению. На возникновение гестоза влияют генетическая предрасположенность и иммунологический конфликт между матерью и плодом.
Наследственная теория развития гестоза основывается на том, что у сестер и дочерей женщин, беременность которых осложнялась гестозом, частота развития этого осложнения наблюдается в 2,5 раза чаще по сравнению с ее популяционной частотой. Исследования генеалогического дерева женщин, перенесших гестоз во время беременности, позволили предположить, что наследование факторов, определяющих это осложнение, происходит по женской линии, или является следствием мутаций de - novo на самых ранних этапах развития эмбриона. Кроме того, проведенное исследование значения мужского фактора выявило, что частота развития гестоза у вторых жен мужчины повышалась в 1,8 раза, если у первых жен было отмечено подобное осложнение беременности.
На сегодняшний день известно, что генетический полиморфизм (разнообразие генов, ограниченное одним видом), присущий человеку, приводит к определенным вариациям в структуре белков и тем самым формирует биохимическую индивидуальность каждой личности. Известны некоторые гены, аллельные варианты которых предрасполагают к развитию нарушений микроциркуляции. Обнаружен полиморфизм гена ангиотензин-превращающего фермента (АПФ), являющегося одним из ключевых звеньев поддержания равновесия между факторами вазоконстрикции и вазодилатации, а следовательно, регуляции сосудистого тонуса. К настоящему времени накоплено множество данных об ассоциации полиморфизма гена АПФ с эндотелиальной дисфункцией и развитием различных сосу-
19
дистых заболеваний. Установлен полиморфизм гена синтетазы оксида азота (N0-синтетазы), основного эндотелиального фактора релаксации, вызывающего расслабление гладкомышечной мускулатуры, в том числе гладких мышц сосудов, и таким образом участвующего в поддержании тонуса сосудистой стенки. Выявлена связь полиморфизма гена NO-синтетазы типа с заболеваниями, сопровождающимися нарушениями микроциркуляции. До сих пор еще не доказана какая-либо стойкая ассоциация полиморфизма определенных генов и гестоза. Тем не менее, очевидно, что некоторые факторы генотипа матери и эмбриона в сочетании с особенностями взаимодействия трофобласта с клетками эндометрия определяют нарушения его инвазии и последующее развитие гестоза.
В настоящее время довольно большое значение придается имму- нологической теории развития гестоза. Гестоз — болезнь, связанная с нарушением имплантации плодного яйца. В организме беременной женщины фетоплацентарный комплекс является своего рода аллотрансплантатом и служит уникальным примером взаимной иммунологической терпимости между аллотканью плода и материнскими тканями. Механизмы, защищающие фетоплацентарный комплекс от отторжения, остаются неизвестными. Развитие гестоза представляет собой реакцию, схожую с отторжением аллотранс-плантата, и сопровождается выработкой различных антител, в том числе и антифосфолипидных. Концентрация антител в значительной степени связана с количеством циркулирующих иммунных комплексов. Высказывается довольно аргументированное предположение о связи между антифосфолипидными антителами, активацией комплемента и тяжелыми формами гестоза. И хотя в иммунологической теории также имеется достаточно много противоречий, несомненно одно: системы гуморального иммунитета и комплемента если и не являются прямой причиной преэклампсии, то принимают активное участие в механизмах повреждения эндотелия и в последующих клинических проявлениях этой патологии.
К настоящему времени не вызывает сомнения то, что основой развития гестоза является патологическое изменение процессов имплантации и плацентации, что впоследствии вызывает патологические изменения в функции эндотелия сосудов.
Патогенез. При нормальном течении беременности эндотелий, внутренний эластичный слой и мышечные пластинки участка спиральных артерий, питающих плаценту, вытесняются трофобластом и фибриносодержащим аморфным матриксом. Трофобласт врастает в мышечный слой спиральных артерий матки, вызывает их дилата-цию, гладкомышечные волокна в спиральных артериях исчезают,
20
и происходит денервация адренергических волокон и снижение чувствительности артерий к катехоламинам и ангиотензину II. Происходящие таким образом изменения обусловливают понижение давления в сосудистом русле и создание дополнительного притока крови, обеспечивающего потребности плода и плаценты. При гестозе, наоборот, наблюдается констрикция спиральных артерий, гладко-мышечные волокна остаются, адренергическая иннервация сохраняется, сосуды остаются активны. На третьем триместре нормальной беременности инвазия трофобласта охватывает миометральный сегмент спиральных артерий, при гестозе инвазии трофобласта в миометральный участок нет. Все это ведет к низкому уровню перфузии плаценты и ее ишемии. По мере роста плода все больше начинает сказываться недоразвитие спиральных артерий. По-видимому, предельная декомпенсация наступает именно к 20-й неделе беременности, когда начинаются клинические проявления гестоза. Маточно-плацентарная ишемия, в свою очередь, приводит к генерализованной активации эндотелиальных клеток.
Эндотелиальная клетка выполняет целый ряд важнейших функций: поддержание на определенном уровне наполнения полостей организма жидкостью, профилактика внутрисосудистой коагуляции, изменение сократительной способности стенок гладкой мускулатуры и сохранение иммунного и противовоспалительного статуса. Роль активаторов эндотелия при гестозе могут выполнять различные субстанции, в том числе эндотелиальные антитела, цитокины, липопротеины низкой плотности и перекиси липидов, микрочастицы плацентарной мембраны. Одной из главных причин повреждения эндотелия является «оксидативный стресс», возникающий вследствие истощения антиоксидантной системы организма на фоне ишемии тканей. Происходит нарушение окислительно-восстановительного равновесия в тиолдисульфидной и аскорбатной системах, снижение активности ферментов. Под действием перекисей липидов и свободных радикалов ингибируется синтез простациклина в тромбоцитах и эндотелии, что усугубляет эндотелиальную дисфункцию, в результате чего эндотелиальные клетки утрачивают свою ответную реакцию, продуцируют прокоагулянты, вазоконстрикторы и митогены, что приводит к изменению баланса тромбогенных и тромборезистентных свойств сосудистой стенки в сторону увеличения тромбогенного потенциала.
Результатом повреждения эндотелия является снижение синтеза простациклина и повышение выброса тромбоксана А2. Тромбоксан выделяется не только тромбоцитами, но и маточно-плацентарными тканями, и повышенное его выделение приводит к повышенной
21
чувствительности сосудов к вазопрессорным веществам. При гестозе продукция тромбоксана плацентой превышает продукцию проста-циклина в 7 раз. Чрезмерное увеличение концентрации тромбоксана приводит к повышенной агрегации тромбоцитов, которая в тяжелых случаях принимает форму синдрома диссеминированного внут-рисосудистого свертывания крови (ДВС-синдрома). Нарушение баланса между тромбоксаном и простациклином приводит к изменению деформационной способности эритроцитов, снижению их возможности проникновения в сосуды, что способствует нарушению микроциркуляции. Общие реологические показатели ухудшаются. Лейкоциты посредством молекул адгезии связываются с клетками эндотелия сосудов, увеличивая тем самым затраты кислорода и высвобождение лизосомальных ферментов. Этот процесс сопровождается прогрессивным высвобождением из эндотелия сосудов плаценты свободных молекул адгезии и повышением их концентрации в периферическом кровотоке. Активированные нейтрофилы служат источником поступления веществ, выступающих в роли медиаторов сосудистых нарушений. Разрушение клеток эндотелия приводит к высвобождению констрикторных гормонов эндотелия — эндотелинов. Концентрация эндотелина 1 в периферической циркуляции у беременных при гестозе достоверно увеличивается. Кроме того, повышается продукция факторов роста эндотелия, что ведет к его разрастанию и сужению просвета сосудов. Отмечается повышение уровня фактора Виллебранда, фибронектина, тромбо-модулина, ингибиторов активатора плазминогена. Помимо сниженной продукции простациклина, происходит угнетение и других факторов, обеспечивающих тромборезистентность сосудов. Отмечается уменьшение синтеза оксида азота, основного эндотелиального ре-лаксирующего фактора. Наблюдается снижение экспрессии важнейших естественных антикоагулянтов, включая тканевой активатор плазминогена, протеин С, протеин S, антитромбин III.
Системная эндотелиальная дисфункция приводит к генерализованному нарушению микроциркуляции. Многоочаговая тканевая гипоксия, развивающаяся вследствие нарушения микроциркуляции, еще более усугубляет степень повреждения микрососудов. Морфологические изменения в тканях и органах, обусловленные длительной ишемией, приводят к полиорганной дисфункции и определяют клинику заболевания, в том числе и классическую триаду симптомов гестоза (отеки, протеинурия и гипертензия), описанную в 1913 г. немецким акушером Цангемейстером.
Генерализованный спазм артериол приводит к повышению внутрисосудистого давления, стазу крови в капиллярах, повышению
22
проницаемости мелких сосудов с образованием мелких или крупных (сливных) кровоизлияний. Имеет место повышение восприимчивости к циркулирующему в крови адреналину и норадреналину, отмечается повышение чувствительности к ангиотензину II. Нарушение проницаемости капилляров способствует выходу жидкости и белков в ткани, снижению онкотического давления и объема циркулирующей плазмы (ОЦП). Развивается гипертензия, сердечная недостаточность, гиповолемия. Длительный спазм сосудов нарушает деятельность сердечной мышцы: развивается так называемая ише-мическая миокардиопатия.
В ряде случаев резкие изменения в сосудах способствуют выпадению фибрина в их просвет, агрегации форменных элементов крови (эритроцитов и тромбоцитов). В подобных случаях еще более ухудшаются условия кровообращения в тканях вообще, и особенно в жизненно важных органах. Эти нарушения могут приводить к развитию ДВС-синдрома.
Спазм почечных сосудов, гипоксия почек приводят к избыточному выбросу ренина и ангиотензина, а также к усилению активности альдостерона. Все это способствует еще большему ангиоспазму и повышению АД.
В результате расстройства гемодинамики в почках происходит набухание клубочков, сужение просвета гломерулярных капилляров и депонирование фибрина в эндотелиальных клетках (гломеруляр-но-капиллярный эндотелиоз), что ведет к снижению клубочковой фильтрации. Ишемия коркового слоя с последующим развитием почечной недостаточности усугубляет уменьшение клубочковой фильтрации, вызывает резкое снижение диуреза, задержку натрия и воды, нарастание протеинурии. Как правило, отслойка плаценты, ДВС и гиповолемия предшествуют развитию почечной недостаточности. Корковый некроз, который, к счастью, случается редко, приводит к устойчивой почечной недостаточности.
Циркуляторные нарушения в печени приводят к снижению ее дезинтоксикационной активности и белковообразовательной функции, что ведет к развитию гипо- и диспротеинемии, влекущих за собой уменьшение осмотического и онкотического давления, способствующего прогрессированию гиповолемии, гемоконцентрации, а также задержке воды в интерстициальном пространстве. При значительных повреждениях печеночной паренхимы развивается гепатоз беременных, HELLP-синдром, некроз печени.
Из-за циркуляторных расстройств и хронического кислородного голодания развивается метаболический ацидоз.
23
При гиповолемии вследствие раздражения ангиорецепторов наблюдается патологическая реакция ЦНС и опосредованно — гипофиза и надпочечников, выражающаяся в увеличении выработки антидиуретического гормона, 17-оксикортикостероидов и альдосте-рона, что способствует задержке в организме воды и натрия.
Повышение проницаемости капилляров в легких, а также снижение коллоидного осмотического давления при одновременном повышении внутрисосудистого гидростатического давления способствуют развитию пневмонии, отека легких, что, в свою очередь, может обусловить развитие респираторного дистресс-синдрома взрослых.
Спазм сосудов головного мозга, снижение мозгового кровотока, гипоксия его тканей создают условия для развития отека мозга и его оболочек. Клинически это проявляется мозговыми симптомами, а в особо тяжелых случаях — наступлением судорожных припадков.
Спазм сосудов матки, в свою очередь, ведет к нарушению маточ-но-плацентарного кровообращения, к глубоким изменениям в мышце матки и в плаценте, при этом может наступить преждевременная отслойка нормально расположенной плаценты, а также так называемая готовность к шоку в последовый и ранний послеродовой период.
Имеется отчетливое отрицательное влияние гестоза на плаценту и плод. Плацента имеет интенсивно-красный цвет, что связано с застойной гиперемией. Происходит уменьшение плацентарно-плодо-вого коэффициента (ППК) — ниже 0,13. В плаценте выявляются множественные инфаркты, которые при тяжелом течении гестоза могут занимать до 30 % ее поверхности. В межворсинковых пространствах выявляются скопления фибриноида и фибрина; имеют место резкий отек стромы ворсин, расширение сосудов и переполнение их кровью, утолщение стенок и сужение их просвета вплоть до полной облитерации, увеличение количества мелких резорбцион-ных ворсин и очаговая гиперплазия капилляров. По мере нарастания тяжести и длительности гестоза усиливается гибель синцития, а в сохранившихся участках наступают дистрофические изменения.
Клинические проявления гестоза не отличаются разнообразием. В практическом отношении наиболее важно при систематическом и тщательном наблюдении за беременной своевременно выявлять ранние признаки патологии. Для этого при каждом посещении консультации беременной необходимо проводить: 1) взвешивание (желательно в одно и то же время суток и в одной и той же одежде); 2) измерение АД на обеих руках; 3) исследование мочи; 4) тщательное акушерское- обследование и при необходимости направление
24
на консультацию к терапевту, окулисту, неврологу, ЛОР-специали-сту, стоматологу и другим специалистам.
При каждом посещении женской консультации беременной врач-акушер обязан правильно оценивать величину прироста массы тела женщины и учитывать ряд факторов, влияющих на него (возраст, исходную массу тела до наступления беременности, потерю массы в связи с ранним токсикозом, особенности конституции, режим питания, труда и отдыха, некоторые показатели лабораторных исследований и т. д.). Принято считать, что примерно с 32-й недели беременности масса тела женщины должна прибавляться на 50 г в сутки, 350—400 г в неделю или 1 кг 600 г (но не более 2 кг) в месяц, а за всю беременность — не более чем на 10—12 кг. Для более точного определения оптимальной прибавки массы тела для каждой женщины можно использовать специально составленную номограмму с учетом отношения массы тела к росту или шкалу средней физиологической прибавки массы в III триместре беременности. Еженедельная прибавка массы не должна превышать 22 г на каждые 10 см роста и 55 г на каждые 10 кг исходной массы тела беременной. Например, если рост беременной равен 160 см, то ее недельная прибавка должна составить 350 г, а при исходной массе, равной 60 кг, — 330 г.
Патологическую прибавку массы необходимо рассматривать как признак начинающегося нарушения обмена веществ и расстройства гомеостаза, т. е. как преморбидное состояние. С целью выявления скрытых отеков можно анализировать показатель относительной плотности (удельного веса) крови с помощью метода Филлипса ван Слайка — Барашкова. Повышение относительной плотности крови до 1,060—1,062 указывает на наличие скрытых отеков, а при величине этого показателя выше 1,062 следует говорить о явных отеках и об отчетливо выраженном гестозе. Для раннего выявления скрытых отеков применима проба на гидрофильность тканей по Мак-Клюру и Олдричу: «волдырь» после внутрикожного введения изотонического раствора натрия хлорида рассасывается менее чем за 35 мин.
Важнейшим симптомом клинически выраженных форм гестоза является артериальная гипертензия. Для ранней диагностики гестоза необходимо выявлять беременных с неустойчивым сосудистым тонусом, склонных к развитию артериального гипертонуса. Поэтому при оценке АД следует иметь в виду ряд обстоятельств:
1) в течение первой половины беременности наблюдается отчетливая тенденция к снижению АД (особенно систолического); это важно учитывать при проведении дифференциального диагноза между гестозом и гипертонической болезнью;
25
2) повышение систолического давления на 15—20 %, а диасто-лического — на 10 % и более по сравнению с исходными данными является показателем прогрессирования гестоза;
3) понижение пульсового давления до 35 мм рт. ст. и менее (чем меньше пульсовое давление, тем больше выражен спазм периферических сосудов, особенно прекапилляров);
4) асимметрия показателей АД, появление разницы между АД на правой и левой руке более чем на 10 мм рт. ст. свидетельствует о прогрессировании гестоза.
Помогает ранней диагностике АГ определение среднего АД, а также основного, случайного и добавочного АД по Г. Ф. Лангу. Измеренное утром в постели натощак после 30-минутного покоя АД считается основным и характеризует истинное состояние сосудистого тонуса женщины во время обследования. Случайное АД определяется до начала 30-минутного покоя. Разность между случайным и основным АД принято называть добавочным АД, которое выражает уровень эмоционального возбуждения беременной и степень возбудимости нервного аппарата, регулирующего тонус сосудов. Для врача, работающего в женской консультации, вместо основного удобнее определять остаточное (околобазальное) АД, которое устанавливается в любое время дня после 15 мин полного покоя. Повышение остаточного АД свидетельствует о развитии токсикоза.
Ранней диагностике АГ и выявлению беременных группы высокого риска по развитию гестоза помогает проведение так называемого теста с переворачиванием. Суть его состоит в том, что у женщины три раза с интервалом в 5 мин измеряют АД — в положении на боку, на спине и снова на боку. Тест считается положительным при изменении диастолического давления более чем на 20 мм рт. ст.
Для своевременного определения необычной лабильности сердечно-сосудистой системы и выявления нарушений сосудистого тонуса можно применить пробу с физической нагрузкой (десятикратные приседания) и последующим измерением АД на обоих плечах для обнаружения его асимметрии.
Большое значение имеет оценка АД в височных сосудах и определение так называемого височно-плечевого коэффициента. При физиологическом течении беременности височное систолическое давление составляет половину плечевого систолического давления. Поэтому височно-плечевой коэффициент в норме не должен превышать 0,5. При повышении височного АД, которое опережает повышение плечевого АД, наблюдается увеличение височно-плечевого коэффициента до 0,7—0,8, что свидетельствует о повышении давления в сосудах головного мозга, о нарастании внутричерепного дав-
26
ления. Для суждения о тонусе внутричерепных сосудов полезную информацию дает офтальмоскопическое исследование глазного дна. Появление признаков гипертонической ангиопатии (особенно ретинопатии) и отека сетчатки говорит об увеличении внутричерепного давления, отеке головного мозга и опасности наступления судорожных припадков — эклампсии.
Известно, что функции почек при гестозе претерпевают значительные изменения: прогрессивно снижается почечный кровоток и возрастает общее сопротивление сосудов при относительной ишемии коры почек. По мере утяжеления гестоза уменьшается клубоч-ковая фильтрация, при тяжелой форме нефропатии нарушаются концентрационная и водовыделительная функции. Поэтому важнейшее значение для распознавания гестоза и уточнения степени его тяжести имеет исследование мочи. Существенно помогает диагностике учет суточного диуреза. У здоровых женщин во II и III триместрах беременности диурез составляет 1100—1200 мл. Снижение суточного диуреза при одновременной избыточной прибавке массы тела беременной свидетельствует о начинающемся гестозе. При этом следует обращать внимание на колебания относительной плотности мочи, которая у здоровых женщин обнаруживает четкую обратную корреляцию с количеством выделяемой мочи.
Традиционное значение для выявления гестоза имеет обнаружение белка в моче. Повторное подтверждение даже минимальной про-теинурии обязывает госпитализировать женщину для выяснения причины наличия белка в моче.
Клиническое и лабораторное обследование позволит провести дифференциальную диагностику между гестозом и заболеванием почек (гломерулонефритом, пиелонефритом). При нефропатии обычно выявляют уменьшение диуреза, сохранение нормальной относительной плотности мочи, нарастающую суточную потерю белка, отсутствие микрогематурии, цилиндрурии, бактериурии.
Для этого используются такие распространенные и достаточно информативные методы, как контроль за диурезом с учетом поступления жидкости, пробы Зимницкого, Нечипоренко, Тареева-Ребер-га, бактериологические исследования мочи.
Диагностическое значение имеет ряд биохимических показателей исследования крови. По показателям электролитного состава плазмы можно судить не только о тяжести течения гестоза, но и об эффективности проводимой терапии, глубине нарушений гомеоста-за, требующих коррекции. Следует отметить, что водно-электролитный гомеостаз отличается относительно высокой стабильностью. При неосложненной гестозом беременности в плазме крови содер-
27
жится: натрия — до 142 ммоль/л; калия — 4,4 ммоль/л; кальция — 2—3 ммоль/л; хлора — 103 ммоль/л. От концентрации ионов электролитов, главным образом натрия, зависит осмотическое давление (осмолярность). У больных нефропатией наблюдаются задержка электролитов (особенно натрия) в тканях и уменьшение выделения их с мочой.
Большое значение для диагностики гестоза и оценки тяжести его течения имеет определение белкового состава сыворотки крови. Для гестоза, особенно тяжелого, характерны гипо- и диспротеине-мия в виде гипоальбуминемии и гиперглобулинемии. Снижение концентрации общего белка ниже 70 г/л и количества альбуминов ниже 50 % должно настораживать относительно возможного появления гестоза. Чем тяжелее и продолжительнее заболевание, тем больше выражены явления гипо- и диспротеинемии. Так, при тяжелой нефропатии, как правило, наблюдается гипопротеинемия до 60 г/л и менее, а также значительное уменьшение содержания альбуминов с понижением альбумино-глобулинового коэффициента до 0,5 и ниже. Снижение концентрации общего белка ниже 50 г/л и стойко нарастающая диспротеинемия свидетельствуют об очень тяжелом течении гестоза и являются неблагоприятным прогностическим показателем для матери и плода. Определенное диагностическое значение имеет учет суточной потери белка с мочой. О серьезном поражении почек свидетельствует нарастание суточной протеинурии свыше 0,5 г. Потеря белка свыше 4 г/сут. представляет непосредственную угрозу для жизни плода.
Диагностическое значение для определения тяжести течения гестоза имеют и другие биохимические исследования: определение мочевины, концентрации и активности гистамина в крови, С-реак-тивного белка, активности аминотрансфераз, содержания в крови сиаловой кислоты, фибриногена и свободных аминокислот. Клинические проявления гестоза коррелируют с количеством тромбоцитов в периферической крови.
Повседневная акушерская практика свидетельствует о том, что, как правило, диагностика всех клинических форм гестоза не вызывает особых трудностей. Опасности и ошибки подстерегают врача при определении степени тяжести гестоза. Недооценка тяжести течения патологического процесса чревата как для матери, так и для плода тяжелейшими осложнениями, с которыми врачу не всегда удается справиться, несмотря на привлечение всех доступных средств и современных методов лечения.
Трудно оценить тяжесть гестоза при стертых клинических проявлениях, при атипичном течении, при «сочетанных» формах.
28
В случае вялого, стертого течения гестоза основное значение приобретает фактор времени, т. е. продолжительность процесса. Атипические формы могут наблюдаться при всех вариантах гестоза: при водянке беременных отсутствуют видимые отеки; нефропатия проявляется неполной триадой Цангемейстера; для преэклампсии характерно появление типичных клинических симптомов без явного повышения периферического АД; эклампсия может иметь характер коматозного состояния без судорог. В






