Опорно-рухової системи.
Туберкульоз кісток (туберкульозний остит) і суглобів (первинно-кісткова і первинно-синовіальна форма).
Туберкульозний остит: осередок деструкції 1.2-2.5 см в епіметафізі, контури осередку завжди з’їдені або зазубрені, в центрі губчастий секвестр в вигляді " шматочка танучого цукру", остеопороз (осередоковий, регіонарний), відсутність періоститу, в дитячому віці можлива атрофія кістки.
Туберкульозний суглобів складає 20% всіх туберкульозних уражень кісток.
Первинно-кісткова форма перебігає у три фази (див.мал.12.1.):
1) преартритична фаза відповідає туберкульозному оститу;
2) артритична фаза - процес переходить з кісткової тканини на м’якотканинні та хрящові елементи суглоба, швидко розповсюджується, викликає гостру ексудативну реакцію і розростання грануляційної тканини, руйнування суглобових хрящів і суглобових поверхонь епіфізів. Після деякого розширення виникає звуження рентгенологічної суглобової щілини і регіонарний остеопороз, деструктивний процес викликає значні деформації суглобових поверхонь кістки, внаслідок чого втрачається їх конгруетність, а при більш поширених руйнуваннях настають т. зв. деструкційні вивихи;
3)постартритична фаза завершується фіброзним анкілозом.
1 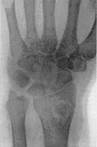 2
2 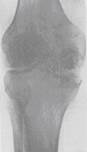 3
3 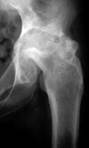
Мал.12. 1 - туберкульозний остит; 2 – артритична фаза; 3 - постартритична фаза (фіброзний анкілоз).
Рентгенологічна картина первинно-синовіальної форми в ранніх стадіях відповідає картині водянки суглоба (розширення суглобової щілини, регіонарний остеопороз кісток, що утворюють суглоб, і потовщення суглобової капсули). Через|из-за| 1-2 месяці|луну| виникає|стают| руйнування хрящів і суставних кінців кісток, рентгенівська суглобова щілина звужена та деформована. Процес завершується фіброзним анкілозом (див.мал. 12.2).
1 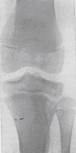 2
2 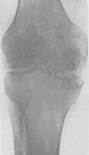
Мал.12.2. Первинно-синовіальна форма туберкульозу суглобів: 1 – водянка суглобів; 2 – руйнування суглобових хрящів та суглобових кінців кісток.
Стадії розвитку кісткового туберкульозу за Корневим| П. Г.:
І - початок, II - розпал, Ш - затухання процесу.
Рентгенологічні ознаки туберкульозного спондиліту ( див.мал 12.3 .):
1) зниження висоти міжхребцевого диску,
2) зниження висоти тіла хребця (ознака патологічної компресії)
3) деструкція тіла хребця в вигляді окремого осередка, частіше в вигляді дефекту краю в поєднанні з деструкцією диску
4) деформація хребта з утворенням горба – кутового кіфозу
5) тіні натічного абсцесу (спостерігаються у 80-90% випадків при ураженні грудного відділу хребта).
1 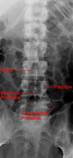 2
2 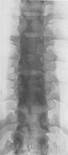 3
3 
Мал.12.3. Попереків відділ хребта: 1 – норма; 2,3 – туберкульозний спондиліт.
Туберкульозний коксит.
Первинне туберкульозне вогнище виникає частіше (64%) в кістках вертлужної западини. Внаслідок проникнення процесу в суглоб виникає руйнування суглобових хрящів, синовіальної оболонки, суглобової сумки, надалі процес переходить на епіфіз стегна (див.мал. 12.4.). Можливі дистензійні вивхи при гострих процесах, внаслідок розтягнення суглобової сумки великою кількістю випоту, при значних руйнуваннях суглобових кінців кісток спостерігаються деструктивні вивихи. При сприятливому перебігу і вчасному лікуванню процес може закінчитись деякою деформацією суглобових поверхонь зі збереженням функції суглоба; при виражених деструкціях суглобових поверхонь процес закінчується внутрішньовертлужним псевдоартрозом або фіброзним анкілозом чи деструктивним вивихом. Рентгенівські ознаки: регіонарний остеопороз, ущільнення суглобової сумки, осередок деструкції в кістках суглоба.
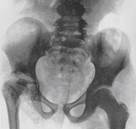
Мал.12.4. Туберкульозний коксит.
Туберкульоз діафізів трубчастих кісток - spina ventosa tuberculosa -. Рентгенологічні ознаки: деформація (потовщення), деструкція, секвестр у вигляді “шматочка танучого цукру”, періостити. Завершення: зникнення деструкції і періоститу.
Остеомієліт - гнійне захворювання кісток, частіше стафілококової етіології. Розрізняють гострий гематогенний, вогнепальний, первинно-хронічний і вторинно-хронічний остеомієліт. Частота ураження: стегнова кістка - 46%, великогомілкова кістка - 42% плечова кістка - 10%, інші кістки - 3%.
Гострий гематогенний остеомієліт ( див.мал. 12.5 .) перебігає в 4 фази:
І - фаза гострого запалення кісткового мозку – флегмона;
II - прорив процесу під окістя і утворення підокісткового абсцесу;
Ш – некроз кістки;
ІV - фаза секвестрації і репарації.
Рентгенівські ознаки виявляються на 12-16 день захворювання: осередок деструкції в метадіафізі оточений остеосклерозом, в центрі секвестр (кортікальний, центральний, проникаючий, тотальний), уздовж довжника кістки лінійний, торочковий періостит. Вогнепальний остеомієліт є наслідком розвитку гнійної інфекції при вогнепальних переломах.
а 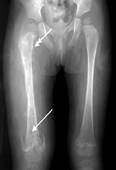 б
б 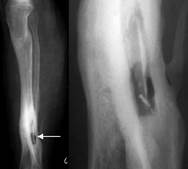 в
в 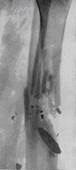
Мал.12.5. а – гострий остеомієліт; б – хронічний остеомієліт; в – вогнепальний остеомієліт.
Вторинно-хронічний остеомієліт (див.мал)- наслідок гострого гематогенного остеомієліту, характеризується вираженим кісткоутворенням у вигляді просторих ділянок остеосклерозу, оточених ділянками розрідженої або нормальної кісткової тканини, секвестрами, розташованими в порожнинах зі склерозованими контурами, періоститами (мережевний, гребнеподібний, смугастий).
Атипові форми.
Епіфізарний остеомієліт зустрічається в 72% випадків у віці до 2 років і викликається стрепто-, стафіло - і пневмококами. Процес частіше локалізується в епіфізі стегна, перебігає гостро. Епіфіз повністю руйнується, виникає нагноєння суглоба, прорив гнійника з утворенням нориці. На рентгенограмі стегнова кістка деформована, відсутні епіфіз і частина метафізу; вертлужна впадина згладжена, стегнова кістка в стані вивиху доверху і зчленовується з клубовою кісткою. Вертлужна впадина в процес не втягується.
Хронічний первинно-склерозуючий остеомієліт Гарре: початок первинно-хронічний, з'являється набряк в м'яких тканинах (інфільтрація м'язів), обмеження рухливості в сусідніх суглобах. Рентгенологічно: гіперостоз, ебурнеація – облітерація кістково-мозкового каналу, деструктивних осередків, порожнин, секвестрів немає (див.мал12.6.).
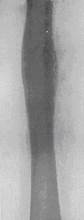
Мал.12.6. Первинносклерозуючий остеомієліт Гаре.
Абсцес Броді: уражаються метафізи великих трубчастих кісток (в/гомілкова кістка - 80%) в дитячому або юнацькому віці. Рентгенологічно: порожнина діаметром 2-3 см з чітким контуром, часто оточена остеосклерозом; секвестр і періостит відсутні.
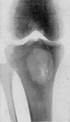
Мал.12.7. Абсцес Броді.
Ревматоїдний артрит переважно уражає мілкі суглоби кистей та стоп. Рентгенологічно: остеопороз, потовщення окремих трабекул, потовщення суглобової сумки, звуження суглобових щілин. На бокових краях кісткових поверхонь- крайові розростання. В епіфізарних кінцях кісток- кистовидні просвітлення. На краях епіфізів кісткові розростання у вигляді загострених країв. Інколи блюдцеподібні втиснення суглобових головок (див.мал12.8.).
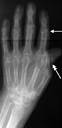
Мал.12.8. Ревматоїдний артрит.
Сифілітичні ураження кісток. При ранньому природженому сифілісі зустічаються його наступні форми:
1. Остеохондрит (див.мал.12.9.)- це системне сифілітичне ураження скелету в зонах енхондрального скостеніння. Рентгенологічно розрізняють 3 стадії змін: І стадія - розширення зони попереднього звапнення; II - світла смужка між лінією зони звапнення і кісткою (розвиток грануляційної тканини); ІІІ - виражені деструктивні зміни, край кістки зубчатий, рваний, можливі патологічні переломи.
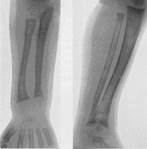
Мал.12.9. Сифілітичний остеохондрит.
2. Періостити: періостальні зміни (нашарування) розташуються нерівномірно відносно сторін кістки: на ввігнутих сторонах спостерігаються більш потужні тіні нашарувань. Осифікуючі періостити (множинні, симетрично розташовані, часто системні є типовим проявом раннього природженого сифілісу).
3. Гумозні ураження можуть бути природжені і набуті. Рентгенологічно (див.мал. 12.10.)виявляються в періості чи ендості деструктивні зміни у вигляді овальних чи округлих осередків прояснення.

Мал.12.10. Гумозний сифіліс.
4. Фалангіти. Ураження коротких трубчатих кісток, що виявляються в вигляді оститів, остеомієлітів, періоститів, остеохондритів. Рентгенологічно частіше визначаються періостальні нашарування і склерозування кісткової структури.
Ураження кісток при пізньому природженому сифілісі спостерігається в 1-2 і навіть 4-5років та в більш пізньому віці. Виявляється в вигляді множинних періоститів і оститів. Спостерігається деформація кісток (наприклад: т. зв. шаблеподібні гомілки).
Остеоартропатії при колагенозах уражають симетричні, переважно мілкі суглоби кистей та стоп, виникає їх деформація та м’зова атрофія.
Остеоартропатія при колагенозахперебігає у три фази.
1).Фаза синовіїту: розширення рентгенівської суглобової щілини, підвивихи чи вивихи, збільшення об’єму м’яких тканин. Випіт у суглоб можна визначити раніше за допомогою УЗ та МРТ дослідження, ніж на рентгенограмі.
2).Остеолітична фаза: розсмоктування суглобових кінців із поступовою облітерацією кістково-мозкового каналу, можливе формування неоартрозу.
3).Остеобластична фаза: різко виражені кісткові остефіти на залишках інконгруентних суглобових кінців кісток.
Асептичні артрозо-артрити виникають при порушенні обміну речовин (при подагрі), екзогенних та ендогенних інтоксикаціях, крововиливах у суглоб (при гемофілії).
Рентгенологічно деформація суглобів, зниження рентгенівської суглобової щілини, субхондральний склероз, крайові кісткові розростання. При подагрі виникають множинні 3-5 мм в діаметрі кісткові дефекти (тофуси). З часом формуються важкі форми деформуючих артрозів.






