35!)

|
| Глава VI |
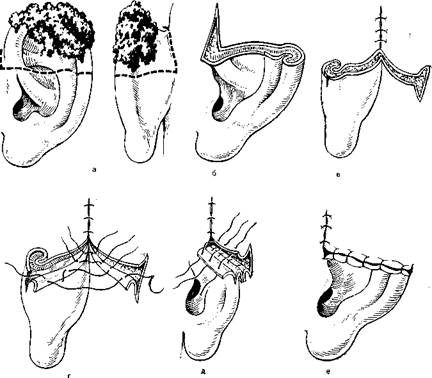
394. Резекция при поражении верхней части ушной раковины.
а — опухолевый очаг и линии разреза; б — оставшаяся часть раковины после удаления опухолевого очага; в — формирование ложа в области сосцевидного отростка для фиксации оставшейся части раковины; г — наложение кетгутовых швов на кожу задней поверхности ушной раковины и нижний край раны в области сосцевидного отростка; д, е — наложение шелковых швов на верхний край раны № кожу передней поверхности ушной раковины.
чистый и гладкий, приступают к пластике. Хрящ прикрывают свободным кожным лоскутом, взятым из области сосцевидного отростка. Если опухоль локализуется на задней поверхности ушной раковины., то пластику можно произвести с помощью кожного лоскута на ножке.
Злокачественные новообразования, расположенные в области завитка, могут быть удалены без существенного косметического дефекта посредством иссечения клиновидного участка ушной раковины (рис. 392). Опухоли ладьевидной ямки, за исключением доброкачественных новообразований и поверхностных базалиом, необходимо иссекать с подлежащим хрящом и кожей задней поверхности рак^-вины. Разрез проводят таким образом, чтобы иметь возможность сопоставить края раны без существенной деформации ушной раковины;
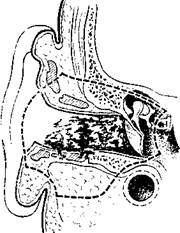
395. йхема резекции нижней стенки наружного слухового прохода.
3%. Схема резекции ушной раковины и наружного слухового прохода с трепанацией сосцевидного отростка и удалением содержимого барабанной полости.
(рис. 392. б). Возможные варианты резекций ушной раковины представлены на рис. 393 и 394.
Удаляя злокачественную опухоль, разрез нужно проводить, отступя от видимой границы очага не менее чем на 1 см. Для определения границ опухоли желательно пользоваться операционньш микроскопом. Резекции ушной раковины возможны только при ограниченных новообразованиях. Их необходимо выполнять лишь по строгим показаниям с соблюдением всех правил абластики.
Удаление ушной раковины
Показания: обширное поражение ушной раковины сосудистой и злокачественной опухолью с вовлечением в процесс хрящевого остова. Обезболивание — местное. Этапы операции представлены на
рис. 392, в, г.
У больных, которые носят очки, после удаления ушной раковины рекомендуют создавать складку из кожи головы для фиксации дужки. В последующем при отсутствии рецидива по желанию больного можно приступить к пластическим операциям по созданию ушной раковины.
23*
35в
Глава VI
Операции при опухолях ЛОР-органов
Операции при опухолях наружного слухового прохода
Доброкачественные опухоли могут быть иссечены в пределах здоровых тканей без нарушения хрящевого или костного остова. Злокачественные опухоли I стадии тоже могут быть иссечены эндаурально, но обязательно с подлежащими тканями (рис. 395).
Если опухоль распространяется на ушную раковину, то вместе с наружным слуховым проходом удаляют и пораженную часть ушной раковины. В зависимости от распространенности опухоли операция может быть расширена за счет резекции или полного удаления околоушной слюнной железы, трепанации сосцевидного отростка и удаления содержимого барабанной полости (рис. 396).
Операции при опухолях, не выходящих за пределы среднего уха
При доброкачественных опухолях, чаще сосудистых или гломусных, ограниченных барабанной полостью, допустимы эндауральные вмешательства. Обезболивание — местное с НЛА. Поскольку гломусные опухоли чаще исходят из нижних отделов медиальной стенки барабанной полости, вскрытие полости отличается от такового при отосклерозе.
Разрез кожи ведут параллельно барабанному кольцу, отступя от него на 2—3 мм, по нижней и задней стенкам наружного слухового прохода. Барабанную перепонку после отслоения приподнимают вместе с кожей наружного слухового прохода кверху и кпереди. Осторожно сбивают латеральную стенку аттика, а затем и выступающую над дном барабанной полости часть нижней стенки наружного слухового прохода. Задненижние отделы барабанной полости осматривают с помощью микроскопа, стараются определить границы опухоли, ее цвет, поверхность, консистенцию, а если есть возможность, то и сосудистый рисунок слизистой оболочки вокруг опухоли. Однако сделать это трудно, а в большинстве случаев практически невозможно. Повышенная кровоточивость тканей при сосудистых опухолях мешает детальному осмотру сосудистой сети.
Гемостаз производят с помощью криовоздействия или ультразвука. В ходе операции с этой же целью можно выполнить временную тампонаду барабанной полости марлевым тампоном, пропитанным раствором эпсилон-аминокапроновой кислоты. Применение сосудосуживающих средств малоэффективно. Стенка атипичных сосудов опухоли лишена' мышечных элементов и не реагирует на эти средства. Признаком полного 'удаления опухоли' можно считать уменьшение или прекращение интраоперационного кровотечения. Добившись остановки кровотечения, производят ревизию бара'банной полости. Подозрительные участки и исходное место опухоли подвер-
гают криовоздействию. После такой ревизии послеоперационной полости барабанную перепонку укладывают на место. Барабанную полость ориентируют с помощью тефлоновой трубочки, введенной через разрез в задненижнем квадранте барабанной перепонки. Наружный слуховой проход рыхло тампонируют. На этом операцию
заканчивают.
Ограничиться описанным выше объемом вмешательства удается редко. Больные поступают в клинику чаще тогда, когда опухоль полностью выполняет барабанную полость, интимно сращена со слизистой оболочкой слуховых косточек и барабанной перепонкой. В таких случаях сохранить цепь слуховых косточек и барабанную перепонку, как правило, не удается.
Если опухоль выполняет барабанную полость и нарушает целость барабанной перепонки, то эндауральный доступ неудобный, особенно при сосудистых и гломусных опухолях. В этих случаях необходимо провести заушный разрез с широким обнажением новообразования. Осторожно выполняют часть операции на костных тканях. Сбивают задневерхнюю стенку костной части наружного слухового прохода, а затем — латеральную стенку аттика. Эти этапы считаются подготовительными. Поскольку основной этап — удаление сосудистой опухоли, связан с опасностью возникновения сильного кровотечения в ходе операции, то его выполняют последним и как можно быстрее. После удаления опухоли полость также тампонируют турундами, пропитанными раствором эпсилон-аминокапроновой кислоты. Добившись остановки кровотечения посредством тампонады или с помощью криоапшгикаций передней, нижней или задней стенки послеоперационной полости (переохлаждение медиальной стенки может вызвать раздражение или даже повреждение внутрилабиринтных структур), осматривают рану под микроскопом, проверяют целость костных стенок барабанной полости. Такой объем вмешательства можно считать достаточным при доброкачественных опухолях, не выходящих за пределы барабанной полости и наружного слухового прохода.
Операции при гломусных опухолях уха с поражением основания черепа
Показания к операции устанавливают на основании данных тщательного обследования больного отоларингологом совместно с невропатологом и нейрохирургом. Операцию выполняют под интратрахеаль-вым наркозом. Гломусная опухоль может возникнуть в барабанной полости и распространиться через ее нижнюю стенку на основание черепа или же развиться на основании черепа из гломусных элементов в области луковицы яремной вены. Они вторично могут проникать в барабанную полость через ее нижнюю стенку. За гломусную или сосудистую опухоль могут быть приняты некоторые сосудистые аномалии. Иногда в нижней стенке барабанной полости имеются
Глава VI

|
| Операции при опухолях ЛОР-органов |
широкие дегисценции, через которые луковица внутренней яремной вены вдается в гипотимпанум. Реже встречаются аномалии расположения внутренней сонной артерии и ее аневризмы. Эти аномалии от опухолей можно отличить с помощью ангиографии.
Противопоказанием к радикальной операции при гломусной опухоли, занимающей среднее ухо и основание черепа, можно считать ее распространение внутрь (медиальней) от яремного отверстия по направлению к каналу внутренней сонной артерии. Такую распрост-раненную опухоль удалить практически невозможно. Эту операцию нельзя применять и при наличии серьезных нарушений со стороны сердечно-сосудистой системы и других противопоказаний общего характера. В таких случаях рекомендуют частичное иссечение опухоли с последующим криовоздействием и облучением. Это может приостановить рост новообразования па несколько лет.
Доступ к этим опухолям сложный. Отоларингологи используют доступ через наружный слуховой проход и сосцевидный отросток. Выполняют операцию по типу радикальной и таким образом получают доступ к нижним и передним отделам барабанной полости. Иногда приходится обнажать лицевой нерв, чтобы получить широкий доступ к гипотимпануму. При наличии стойкого паралича лицевого нерва, вызванного опухолевым процессом, эта задача упрощается.
После широкого вскрытия клеток сосцевидного отростка и удаления задней стенки наружного слухового прохода обнажают сигмовидный синус по направлению к луковице яремной вены. Чтобы получить доступ к верхней части внутренней яремной вены, сбпва'ют верхушку сосцевидного отростка до шилососцевидного отверстия. Обнажают лицевой нерв. Затем осторожно фрезой или долотом (лучше фрезой) убирают участок кости между лицевым нервом и луковицей яремной вены. Верхнюю треть грудино-ключично-сосцевидной и двубрюшной мышц отводят кзади и таким образом получают доступ к луковице и верхней части внутренней яремной вены. Если новообразование сдавливает внутреннюю яремную вену и тесно сращено с ее стенкой, то, прежде чем приступить к его удалению, тампонируют сигмовидный синус по Уайтингу, а вену ниже опухоли перевязывают и только тогда приступают к основному, заключительному этапу вмешательства — удалению самой опухоли. Осторожно, по быстро выделяют ее из барабанной полости, а затем отделяют от вены. Если это не удается, то иссекают и стенку вены или же резицируют пораженный участок. Особую осторожность необходимо соблюдать при выделении участков опухоли, прорастающих кпереди от луковицы внутренней яремной вены по направлению к внутренней сонной артерии. Нужно помнить, что в непосредственной близости от операционного поля находятся IX, X и XI пары черепных нервов. Топография этих жизненно важных образований (внутренняя сонная артерия, черепные нервы) может быть нарушена самим патологическим процессом. Операция связана с повышенной кровоточивостью, а нередко с интенсивными кровотечениями. Это также осложняет прове-
397. Этапы расширенной операции по Погосову — Антониву при злокачественной опухоли среднего уха (а, б, в, г).
дение операции и затрудняет действия врача. Участки, где могла остаться опухолевая ткань, подвергают криогенному воздействию. После гемостаза рану послойно зашивают. Костную часть послеоперационной полости рыхло тампонируют.
Резекция височной кости и окружающих областей '
Показанием к операции являются злокачественные опухоли уха с поражением костного и хрящевого отделов. Эти опухоли в момент установления диагноза редко ограничиваются ухом, они выходят за его пределы, поражают околоушную слюнную железу, челюстно-ли-
1 Данный вариант операции разработан В. С. Погосовым и В. Ф. Антонивым,
Глава VI
цевой сустав, а через сосцевидный отросток новообразование нередко прорывается в мягкие ткани шеи. Злокачественные опухоли уха, как и других локализаций, не придерживаются в своем росте каких-либо анатомических границ. Они склонны к росту наружу и кпереди, несколько реже распространяются кзади и довольно редко — внутрь и кверху. В связи с этим понятно, что удаление одной височной кости при этих опухолях редко оправданно. Кроме того, редко имеется необходимость удалять полностью пирамиду височной кости, чаще можно ограничиться резекцией латеральной ее части без удаления верхушки. Объем операции приходится увеличивать за счет смещения границ удаляемого блока кпереди и книзу.
Вмешательство выполняют под наркозом. Операцию начинают, как правило, с перевязки наружной сонной артерии. Разрез кожи и подкожной жировой клетчатки проводят, как показано на рис. 397. Расстояние разреза от заушной складки, от верхнего и нижнего краев ушной раковины и от котелка определяют в зависимости от величины и направления роста новообразования.
Обнажают чешую височной кости, части затылочной кости и ви-сочно-нижнечелюстной сустав. Производят дополнительный разрез вдоль переднего края грудино-ключично-сосцевидной мышцы сверху вниз от окаймляющего ушную раковину разреза до ключицы. Производят операцию по Крайлю, а если нет увеличенных лимфатических узлов, то раннюю шейную лимфонодулэктомию. Раскрывают сосудисто-нервный пучок до основания черепа. Перевязывают наружную сонную артерию. Фрезой, долотом и проволочной пилой отделяют подлежащую удалению часть височной кости от окружающих костных образований. Желательно, если позволяет распространенность и локализация процесса, идти по соответствующим швам. При необходимости в удаляемый блок тканей включают прилегающую к сосцевидному отростку часть чешуи затылочной кости, а спереди — скуловой отросток височной и часть скуловой кости.
Мобилизуют околоушную слюнную железу и резецируют суставной отросток нижней челюсти. Околоушная слюнная железа и ви-сочно-нижнечелюстной сустав входят в блок удаляемых тканей. Осторожно освобождают сосудисто-нервный пучок шеи от связей с удаляемым блоком. Тампоном отодвигают твердую мозговую оболочку от пирамиды височной кости. Извлекают пораженный опухолью блок тканей. Нередко удается сохранить верхушку пирамиды.
Таким образом, удаленный блок тканей состоит из части височной кости, височно-нижнечелюстного сустава, околоушной слюнной железы, грудино-ключично-сосцевидной мышцы, клетчатки бокового отдела шеи с содержащимися в ней глубокими шейными лимфатическими узлами, а иногда в него включают часть затылочной и скуловой костей, а также внутреннюю яремную вену. Накладывают швы на кожу, по возможности уменьшая раневую поверхность. Рану закрывают тампонами, пропитанными проспидиновой мазью. Через 2—3 мес производят пластику дефекта.
ГЛАВ А
Криохирургия при заболеваниях ЛОР-органов
Криохирургия является самостоятельным направлением современной медицины. Главной задачей криохирургии является эффективное и безопасное разрушение патологического очага под действием очень низкой температуры.
Исследованиями установлено, что в результате криовоздействия в тканях происходят сложные физические, химические и биологические изменения. Гибель клеток при воздействии низкой температуры происходит в результате: 1) дегидратации клеток в процессе образования кристаллов льда, что сопровождается резким увеличением концентрации электролитов и приводит к осмотическому шоку; 2) денатурации фосфолипидов клеточных мембран; 3) механического повреждения оболочки клетки острыми экстра- и интрацеллюлярными кристаллами льда; 4) термического шока; 5) сосудистого стаза в зоне замораживания, что приводит к нарушению микроциркуляции в капиллярах и артериолах и возникновению ишемического некроза. В настоящее время применяют три способа локального замораживания: аппликационный (криозонд устанавливают на очаг поражения), внутритканевой (острый наконечник криозонда вводят в толщу ткани) и орошение хладоагентом заданной зоны.
В результате локального замораживания образуется ледяная зона, которая четко отграничена от окружающих ее тканей. Криовоздей-ствие приводит к некрозу ткани, причем очаг деструкции всегда меньше зоны замораживания. Крионекроз развивается постепенно в течение нескольких часов и достигает максимального развития через 1—3 сут, в нем длительное время прослеживаются контуры клеточных элементов. Процесс завершается образованием нежного рубца. Если в результате одного сеанса криовоздействия ткань оказывается разрушенной неполностью, то проводят повторные сеансы.
Следует отметить, что ткани имеют различную чувствительность к действию низкой температуры: малой чувствительностью обладает соединительная ткань (кость, хрящ, рубцовая ткань), большей — ткани, содержащие значительное количество воды. Определенное значение имеет возраст больного: наиболее чувствительны к низкой температуре дети.
|
|
| Криохирургия при заболеваниях ЛОР-органов |
| 398. Хирургический криоаппллкатор. |
| 399.Набор наконечников к криоаппликатору. |
•МИ. Глава VII
Малой чувствительностью к локальному замораживанию обладают кровеносные сосуды диаметром более 2 мм. Исследованиями установлено, что даже непосредственное замораживание магистрального сосуда не сопровождается его деструкцией.
Исследователи отмечают, что при проведении повторных сеансов криовоздействпя наблюдается более выраженный и более длительный иммунологический ответ, чем при однократном замораживании. Локальное замораживание безопасно, бескровно, не сопровождается существенными рефлекторными реакциями сердечно-сосудистой системы. Таким образом, свойства метода локального замораживания свидетельствуют о его физиологичыости.
Криовоздействие является методом выбора при некоторых заболеваниях уха, горла и носа, в ряде случаев может быть успешно использовано при наличии противопоказаний к хирургическому методу лечения, возможно также применение его в сочетании с хирургическим вмешательством. Возможность применения криогенного лечения у большинства больных в амбулаторных условиях определяет высокую экономическую эффективность метода.
ПОДГОТОВКА К ОПЕРАЦИИ
Специфика проведения криовоздействия требует создания определенных условий для работы. Целесообразно выделить отдельное помещение, в котором удобно разместить криохирургические приборы, хладоагенты в сосудах Дьюара и штатных баллонах, ЛОР-инстру-менты, электроотсос, шкаф для хранения медикаментов и инструментария, хирургический столик, стерилизатор, кресло для больного, операционный стол, источник света. Комната может быть умеренно затемнена. В кабинете должна быть инструкция по технике безопасности работы с различными хладоагентами.
Для работы в кабинете требуется специальная подготовка персонала. Обследование больных (предоперационное) целесообразно осуществлять в условиях поликлиник. В зависимости от характера и локализации процесса, а также общего состояния больного, криоопе-рацпи можно производить амбулаторпо или в стационаре. Криовоздействие проводят под местным и общим обезболиванием, учитывая специфику криооперащш. У большинства больных целесообразно применять транквилизаторы.
КРИОХИРУРГИЧЕСКИЕ ПРИБОРЫ
Решающим фактором развития криохирургии в нашей стране явилось создание оригинальных конструкций криохирургической аппаратуры. Первой моделью отечественного криоприбора был аппарат нкад. А. II. Шалышкова (Институт физических проблем АН СССР, 1962), который предназначался для деструкции подкорковых струк-

400. Хирургический криоаппликагор с цилиндрическим наконечником.
тур головного мозга. В последующие годы был создан ряд криопри-боров различного целевого назначения.
Имеющиеся в настоящее время криоинструменты можно разделить на две основные группы: автономные приборы и стационарные установки. Криогенные приборы предназначены для контактного криовоздействия и для орошения заданной зоны струей хладоагента. Охлаждение наконечника в криоприборах для контактного криовоздействия достигается за счет циркуляции хладоагента в наконечнике. В ряде приборов циркуляция ускоряется в результате отсасывания хладоагента (электроотсосом или водоструйным насосом). Принцип работы большинства криораспылителей основан на повышении давления в приборе, что приводит к выбрасыванию струи хладоагента в атмосферу. В качестве хладоагентов в приборах используют жидкий азот (—196 °С), кислород (—182 °С), закись азота (—89 °С) и др.
Глава VII






