Опухоль характеризуется патологическим разрастанием клеток, в которых не контролируется митоз и развиваются явления биологического атипизма. Патофизиологические признаки опухолевого роста:
—атипизм размножения — характеризуется митозом, который не регулируется, потерей верхнего лимита его;
—атипизм метаболический и энергетический (синтез онкобелков, изменение способа образования энергии);
—атипизм физико-химический (увеличение в опухолевых клетках воды и уменьшение ионов Са++; увеличение воды облегчает диффузию необходимых для метаболизма субстратов, а снижение кальция уменьшает межклеточную адгезию);
—атипизм антигенный (упрощение антигенного состава);
—атипизм морфологический (тканевой и клеточный);
—атипизм функциональный.
Полость рта в связи с участием в формировании ее тканей всех трех зародышевых листков и мезенхимы является питательной средой для опухолей. Именно поэтому они чрезвычайно разнообразны.
Следует отметить, что клиницисты очень часто окончательный диагноз формируют только на основании заключения патоморфолога. Вместе с тем микроскопическое строение не всегда определяет будущее биологическое "поведение" опухоли. Например, некоторые морфологические признаки злокачественной опухоли не являются строго специфическими и могут определяться при воспалительных, дис-пластических, дистрофических и других процессах в ходе функциональной перестройки органа или его части. Этот тезис прежде всего касается тканей организма ребенка, где процессы перестройки и развития проходят постоянно, беспрерывно.
Отсутствие четкой корреляции между клиническим течением и микроскопическим строением опухоли, невозможность достоверно определить границу между доброкачественной и злокачественной опухолями обусловили выделение группы так называемых промежуточных, или полузлокачественных, опухолей.
При систематизации опухолей челюстно-лицевой области у детей по ГИСТОЛОГИ
гическому принципу также возникают трудности, поскольку существуют группы противоречивого генеза.
Поэтому М.Ф. Глазунов, М.О. Краевский, И.В.Давыдовский, О.И. Пачес считают, что классифицировать опухоли, основываясь на каком-то одном признаке, невозможно. Целесообразнее делить их по такому принципу: доброкачественные — злокачественные (последние будут рассмотрены в отдельном разделе); эпителиальные — соединительнотканные; органоспецифические — неорганоспецифи-ческие; истинные — опухолеподобные образования; врожденные — приобретенные. Можно также делить их по месту расположения, то есть по анатомо-топог-рафическим признакам.
Приводим классификацию опухолей мягких тканей челюстно-лицевой области v детей, которая чаще всего используется в клинической практике (табл. 7).
Любое деление опухолей важно прежде всего потому, что в зависимости от этого будет применяться разное лечение. Ярким примером данного положения является отличие в лечении доброкачественных и злокачественных опухолей
Важнейшей и характернейшей группой опухолей, которые развиваются у детей, являются врожденные, то есть те, с которыми ребенок появляется на свет, или те, которые проявляются в первые месяцы и годы жизни.
Быстрый рост таких опухолей приводит к значительному увеличению их размеров, из-за давления опухолевой ткани происходит атрофия или деформация близлежащих тканей, отрицательно влияющая на рост и развитие последних (рис. 104). Локализация опухолей в области жизненно важных органов может значительно затруднять дыхание, глотание, жевание, открывание рта и другие функции, что может привести к нежелательным последствиям (рис. 105, 106).
К врожденным опухолям относятся прежде всего сосудистые (гемангиомы, лимфангиомы) и опухоли дизонтогенетического происхождения, которые возникают вследствие нарушения генетических программ внутриклеточного деления
Таблица 7. Классификация опухолей мягких тканей у детей
| Ткань | Истинные опухоли | Опухолеподобные новообразования | |
| доброкачественные | злокачественные | ||
| Соединительная: фиброзная жировая мышечная кровеносные сосуды лимфатические сосуды периферическая нервная ткань | Фиброма (мягкая, твердая). Кожный рог. Миксома | Фибросаркома | Фиброматоз десен. Банальный эпулид. Тератома |
| Липома | Липосаркома | Липоматоз | |
| Лейомиома Рабдомиома | Лейосаркома Рабдомиосаркома | ||
| Гемангиома | Ангиосаркома Эндотелиома | Системная ангиопатия Рандлю-Ослера-Вебера, болезнь Стреджа-Вебера и др. | |
| Лимфангиома | Злокачественная лимфосаркома | ||
| Нейрофиброма Нейролейома | Злокачественная невринома (шваннома) | Нейрофиброматоз Невусы | |
| Эпителиальная: слизистая оболочка | - | Рак | Папиллома |
Раздел 6
Доорокачественные новоооразования мягких тканей челюстно-лицевои ооласти


Рис. 104. Смешанная гемангиома нижней Рис. 105. Ребенок со смешанной формой
губы, нарушающая функции сосания и гемангиомы правой и левой околоушно-же-
питания вательных, щечных, подчелюстных облас-
тей, которая вызывает значительную деформацию тканей лица

|
Рис. 106. Ребенок с затрудняющей дыхание, глотание и сосание кистозной формой лимфангиомы подчелюстных областей, дна полости рта, шеи
или процесса развития и дифференциации тканей плода. К последним принадлежат тератомы, врожденные фибромы, срединные и боковые кисты и свищи шеи.
ОПУХОЛИ МЯГКИХ ТКАНЕЙ
ГЕМАНГИОМЫ
Гемангиомы — это дизэмбриопластические опухоли, развивающиеся до тех пор, пока не закончится полная дифференциация в строении их клеток. А.И. Абрикосов считал, что гемангиома — это опухоль из кровеносных сосудов.
Существует много оснований и свидетельств в пользу гемангиомы как опухо-леподобного образования, а именно:
1. Гемангиомы в 90 % случаев связаны с пороками развития.
2. В патогенезе гемангиом есть элементы признаков опухолеподобного роста.
3. Инфильтративный рост не характерен для истинных опухолей.
Гемангиома — единственное новообразование среди сосудистых опухолей, об
ладающее инфильтративным ростом, дающее рецидивы, однако не способное ме-
тастазировать. Расположение гемангиом вблизи щелей плода, где происходит формирование естественных отверстий лицевого скелета и рост тканей особенно интенсивный, является доказательством их эмбриогенетического происхождения. Именно в этих местах легко возникают пороки развития, дисплазии, излишки тканевых элементов. Известно, что среди сосудистых новообразований есть не только истинные опухоли (преимущественно это капиллярные гемангиомы), но и очаговые дизэмбриоплазии. Они в большинстве случаев являются промежуточными между пороками развития и опухолями.
Новообразования из элементов сосудистой стенки являются одним из наиболее спорных и нерешенных вопросов онкоморфологии в связи с большой вариабельностью опухолей, нечетким представлением об источнике роста и т.п.
В эмбриональный период развитие микрососудов происходит за счет механизмов первичного и вторичного ангиогенеза. В возникновении сосудистых опухолей большое значение имеют дизэмбриоплазии, когда на фоне физиологического ангиогенеза отщепленные ангиобластические элементы начинают пролифе-рировать в эмбриональный период или после рождения ребенка.
В соответствии с имеющимися классификациями гемангиомы челюстно-лицевои области делят таким образом:
1. По происхождению: врожденные (95-96 %) и приобретенные, которые чаще всего возникают после травматических повреждений мягких тканей.
2. По глубине расположения: поверхностные и глубокие (не деформирующие ткани).
3. По месту расположения: в мягких тканях и костях (внутричелюстные гемангиомы).
4. По строению: капиллярные, или простые; кавернозные, или пещеристые; гроздьевидные, или ветвистные; смешанные.
5. По сосудам, из которых происходят гемангиомы: артериальные, венозные, артерио-венозные.
У детей гемангиомы растут наиболее активно на протяжении 1-го года жизни. Иногда (только капиллярные) могут подвергаться обратному развитию (это единственная опухоль, которая в 60-70 % случаев может исчезать самостоятельно). На поверхности гемангиом, занимающих большие площади лица, могут появляться области некроза тканей (рис. 107).
Патогномоничными симптомами поверхностных гемангиом являются: ярко-красный с синюшным оттенком цвет кожи; симптом наполнения-запустевания, что проявляется исчезновением или спадением опухоли при надавливании на ее поверхность пальцем и появлением её после прекращения давления; повышение температуры тканей в области гемангиомы сравнительно с симметричным участком; выпячивание опухоли над рельефом кожи или слизистой оболочки (кроме капиллярных).
Глубокие гемангиомы располагаются в мягких тканях и костях челюстей. В отличие от поверхностных, они не дают внешней деформации лица. Единственным признаком таких гемангиом может быть выраженный сосудистый рисунок кожи или слизистой оболочки альвеолярного отростка над участком опухоли. Наиболее информативным диагностическим критерием является пункция, при которой наблюдается свободное заполнение шприца кровью. В некоторых случаях кровь
Раздел 6
Доброкачественные новообразования мягких тканей челюстно-лицевой области

|

Рис. 107. Смешанная гемангиома левой кавернозной гемангиомой щечной и подче-
щечной, подглазничной области, крыла и люстной области. На нижнюю челюсть
ската носа, верхней губы (слева) с очагами проецируются круглой формы множествен-
некроза ткани (без лечения) ные участки с контрастностью большей,
чем костная ткань челюсти (флеболиты)
получают и при лимфангиоме, но, в отличие от гемангиомы, жидкость будет с бурым оттенком. Для установления диагноза используют термовизиографию, УЗИ, рентгенографию (при внутрикостных гемангиомах), компьютерную томографию, МРТ. Иногда при изучении зоны расположения гемангиомы в полостях выявляют флеболиты. Флеболиты ("венозные камни") — это округлой формы беловатые образования до 1 см в диаметре, относительно часто рентгеноконтрастные (рис. 108), на УЗИ — эхонегативные. Флеболиты состоят из наслоений органических и неорганических соединений, при разрезании крошатся.
Капиллярные гемангиомы (простые)
Среди всех гемангиом челюстно-лицевой области у детей капиллярные составляют около 15 %. Возможно, реальное количество их больше, но в связи с тем, что такие гемангиомы не вызывают страха у родителей, поскольку почти не растут, и болевых или других ощущений у детей, часто располагаются в затылочной области и на шее, родители к врачу обычно обращаются поздно.
Жалобы. При капиллярной гемангиоме родители жалуются лишь на наличие красного пятна, которое быстро или медленно увеличивается или не увеличивается, но никогда не возвышается над поверхностью кожи.
Клиника. Чаще всего они располагаются на щеках, шее, затылке, виске, реже — на других областях лица. По внешнему виду это интенсивно-розового или красно-синюшного цвета плоское пятно с четкими границами (рис. 109). При надавливании резко бледнеет, а после прекращения давления приобретает первичный цвет. Капиллярная гемангиома поражает кожу и реже — слизистую оболочку полости рта.
Довольно часто наблюдаются капиллярные гемангиомы типа винного пятна, охватывающие большие участки. Область кожи в таких случаях имеет вид пятна, насыщенного кровью, от красного до синюшного цвета (рис. НО). Некоторые врачи относят такие гемангиомы к гемангиоматозным невусам и капиллярным ангиодисплазиям.

| Рис. 110.Ребенок с капиллярной гемангиомой лица ("винное пятно") |
Рис. 109. Ребенок с капиллярной формой гемангиомы правой околоушно-жеватель-ной области
Простые гемангиомы — это единственная форма сосудистой опухоли, которая может самостоятельно редуцироваться. Если при 2 3 осмотрах ребенка за 3-9 мес увеличения опухоли не происходит, а цвет становится менее интенсивным, это признаки обратного ее развития. Все другие формы гемангиом самостоятельно не исчезают, а наоборот, имеют тенденцию к прогрессированию.
Для врача важно отличить увеличение гемангиомы с ростом лица ребенка от экспансивного роста опухоли. Чтобы определить последнее, пользуются способом сравнения размеров гемангиомы, перенесенных на бумагу, в динамике. Одним из признаков перехода капиллярной гемангиомы в смешанную является выпячивание ее в некоторых областях над рельефом кожи.
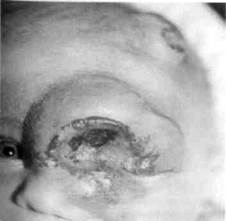
Кавернозные гемангиомы
Кавернозные гемангиомы — это гемангиомы, представляющие собой одну или несколько полостей, заполненных кровью. В чистой своей форме наблюдаются редко (около 10 %), чаще они сопровождают смешанные формы опухоли.
|
Жалобы — на наличие быстро увеличивающейся деформации лица. Родители отмечают, что при плаче или наклоне головы ребенка размеры опухоли увеличиваются.
Клиника. Кавернозные гемангиомы лица, в особенности значительных размеров, обезображивают его, служат причиной деформации органов полости рта, подлежащих тканей (рис. 111). Локализуясь на языке, губе, щеке, околоушных областях, опухоль вызывает не только деформацию, но и функциональные рас-
Рис. 111. Ребенок с кавернозной гемангиомой левой глазницы и трофической язвой в подглазничной области
Раздел 6
Доброкачественные новообразования мягких тканей челюстно-лицевой области
стройства в виде нарушения жевания, смыкания губ, движений челюсти и т.п. При травмировании образования возникает значительное кровотечение, может развиться воспаление. Характерным является симптом наполнения-запустева-ния. Кожа над поверхностно расположенной кавернозной гемангиомой красного или синюшного цвета, а при глубокой ее локализации может не изменяться. Усиление сосудистого рисунка кожи над опухолью — важный симптом глубоких кавернозных гемангиом. Деформация соответствующей области может быть незначительной. Частым признаком кавернозной гемангиомы являются участки смешанной формы гемангиомы на поверхности кожи над каверномой (чаще в околоушной области). При венозных кавернозных гемангиомах в их толще пальпатор-но можно обнаружить флеболиты, которые обычно появляются после 10-летнего возраста. Флеболиты чаще образуются при гемангиомах щеки и височной области. Пункция может подтвердить диагноз, если полученная кровь свободно заполняет шприц. Тепловизиография, термометрия, реография помогают отличить глубоко расположенную гемангиому от других опухолей по наличию "горя-чей"зоны.
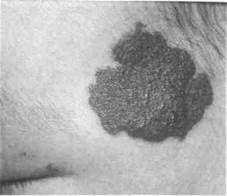
Смешанные гемангиомы
Из всех форм гемангиом смешанная встречается чаще всего.
Жалобы родителей — на наличие у ребенка безболезненной деформации (до 75 % случаев с измененной в цвете кожей мягких тканей лица), которая быстро нарастает и может увеличиваться при плаче или наклоне головы.
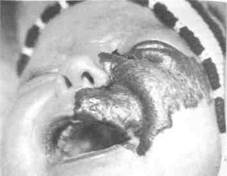
Клиника. У детей первых двух лет жизни такая гемангиома растет наиболее активно (рис. 112). Обычно она располагается в 2-3 анатомических областях, вызывая явную деформацию тканей лица, при этом функции (дыхания, сосания, жевания) могут не нарушаться. Излюбленная локализация ее — околоушно-же-вательная область, щека, губа, нос (рис. 113-119). Опухоль имеет бугристую поверхность, покрытую багрово-синюшной или красной кожей, безболезненная и горячая, мягкоэластической консистенции. Симптом наполнения-запустевания положительный. Часто представлена кавернами и гроздьевидными гемангиома-тозными участками. Для подтверждения диагноза проводят пункцию, тепловизи-ографию или УЗИ. По данным УЗИ опухоль представлена гипо- и гиперэхоген-ными областями. Если гемангиома больших размеров, проводят МРТ, что помогает уточнить локализацию, истинные размеры опухоли и возможное прорастание ее в соседние участки (орбиту, околоносовые пазухи, мозг).
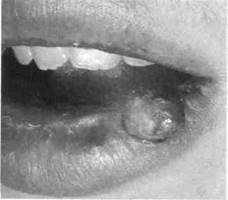
Пиогенная гранулема, или опухоль Понсе-Доре. Синонимы: ботриомикома, гииерпластическая гемангиома, гранулема телеангиэктатическая.
Жалобы родителей или ребенка на наличие безболезненного новообразования (рис. 120), которое появилось после травмы соответствующего участка, быстро растет и кровоточит при прикосновении.
Клиника. На ранних стадиях развития опухоль имеет гладкую поверхность ярко-красного цвета, легко кровоточит при минимальной травматизации, бледнеет при надавливании, может изъязвляться и некротизироваться с выделением гнойно-кровянистого секрета. Локализуется преимущественно на щеках, губах, слизистой оболочке полости рта (рис. 120).
Пиогенные гранулемы рассматривают как доброкачественное новообразова-

Рис. 112. Ребенок со смешанной гемангиомой лица

Рис. 114. Ребенок со смешанной гемангиомой носа

ис. 116. Ребенок со смешанной гемангио-Мои левых лобной, височной, глазничной, околоушно-жевательной и щечной областей

Рис. 113. Ребенок со смешанной гемангиомой правой половины лица

Рис. 115. Ребенок со смешанной гемангиомой правой лобной, височной, околоушно-жевательной, подглазничной областей

Рис. 117. Ребенок со смешанной гемангиомой правой глазничной и лобной области
О0-7
Галдел о
Доброкачественные новообразования мягких тканей челюстно-лицевои ооласти

|
|
| Рис. 121.Смешанная гемангиома альвеолярного отростка верхней челюсти |
| Рис. 118.Смешанная гемангиома левой височной области |
Рис. 119. Ребенок со смешанной геманги-омой левой глазничной, щечной областей, верхней губы (слева)
|
Рис. 120. Пиогенная гранулема нижней губы слева
ние группы гемангиом, которое возникает вследствие травмы.
С патофизиологической точки зрения к гемангиомам ее трудно отнести, так как образование представлено грануляционной тканью с большим количеством расширенных капилляров. Наверное, именно поэтому клиницисты отнесли пиогенную гранулему к гемангиомам.
Внутрикостные гемангиомы
Жалобы. Родителей или ребенка в большинстве случаев изредка беспокоит наличие деформации челюсти, усиленная кровоточивость из зуба во время лечения периодонтита, кровоточивость дёсен при чистке зубов на стороне поражения.
Клиника. Внутрикостные гемангиомы встречаются крайне редко, но имеют, как правило, неоднозначный прогноз. Наблюдаются в сменном и постоянном прикусах. Клиническая симптоматика чрезвычайно бедна. Лицо при костной ге-мангиоме обычно симметричное. Может наблюдаться деформация альвеолярного отростка (рис. 121). Место локализации таких гемангиом — преимущественно тело и ветвь нижней челюсти. Микропризнаками такой гемангиомы являются участки гиперемии невоспалительного характера слизистой оболочки, травмирующейся при чистке зубов, и гипертрофия межзубных сосочков. Внутрикостные гемангиомы можно обнаружить и при удалении зуба, когда у ребенка начинается значительное кровотечение. Последнее следует остановить, сначала временно введя в лунку палец, а потом возвратив зуб назад в лунку, или каппой из стенса, изготовленной ex tempore. Такие гемангиомы можно случайно обнаружить при
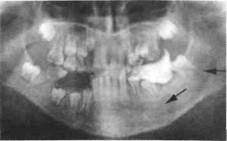
Рис. 122. Ортопантомограмма ребенка с гемангиомой нижней челюсти (левой половины и подбородочного отдела). На альвеолярный отросток в участке удаленного 36 зуба наложена каппа из быстротвердею-щей пластмассы, фиксирующая тампон из йодоформной марли для гемостаза

|
Рис. 123. Ортопантомограмма ребенка с внутрикостной гемангиомой правой верхней челюсти в области 15,16,17 зубов. Определяется участок неравномерной деструкции костной ткани без четких границ, корень 15 зуба резорбирован горизонтально на 1/3 длины
депульпировании зубов. Кровотечение при этом останавливают пломбированием канала соответствующим материалом или гуттаперчевым штифтом, а затем направляют ребенка на обследование и лечение к хирургу-стоматологу. Костная гемангиома может стать рентгенологической "находкой" при проведении рентген-исследования по другой причине. На рентгенограмме виден очаг неравномерно измененной костной ткани, сохранившей крупнопетлистую структуру. Очаги имеют четкие контуры, некоторые — размыты, что напоминает рентгенологическую картину фиброзной дисплазии (рис. 122, 123).
Дифференциальный диагноз. Гемангиомы необходимо дифференцировать: капиллярную форму — с врожденными пигментными пятнами; кавернозную и смешанную — с лимфангиомами (поликистомами), нейрофибромами, аневризмами глубоко расположенных вен, а также с трисомией Д (синдром Па-тау). Характерным признаком этого симптомокомплекса является гемангиома, обычно капиллярная или смешанная, располагающаяся чаще по срединной линии лба. В генезе хромосомных аберраций имеет значение возраст матери.
Лечение гемангиом
Важнейшими моментами при лечении растущих гемангиом являются по возможности раннее диагностирование и раннее лечение опухоли. Это обусловливает выбор соответствующего метода, позволяющего предотвратить многие неудачи, связанные в дальнейшем с лечением, и отрицательные последствия его.
Галдел и

|

|
| Рис. 126.Ребенок со смешанной формой гемангиомы правой околоушно-жеватель-ной области после криодеструкции опухоли. Зона некроза значительно превышает ее реальные размеры |
Методы лечения гемангиом чрезвычайно разнообразны и зависят от их формы, размеров и расположения, интенсивности роста, а также возраста и соматического состояния ребенка, квалификации врача и т.п.

|
| Рис. 124.Ребенок со смешанной формой гемангиомы перегородки, кончика и правого крыла носа |
Склерозирующая терапия предусматривает воздействие на стенки опухоли разнообразных цитоплазматических ядов, являющихся причиной асептического некроза ткани, последующее рубцевание и исчезновение гемангиомы. Из склерозирую-щих веществ чаще всего используют кислоты (трихлоруксусная кислота с 2 % раствором лидокаина в соотношении 5:1), спирты, преднизолон, кальция хлорид. С этой же целью используют факторы разной температуры (высокой — гипертермия или низкой — гипотермия; диатермо-коагуляция). Преимущества склерозиру-ющего метода лечения: простота использования, возможность выполнения в условиях амбулатории, отсутствие значительного кровотечения, возможность повторного вмешательства (рис. 124, 125).
| Рис. 125.Тот же ребенок перед заключительным этапом склерозирующей терапии |
Одним из самых больших недостатков склерозирования опухолей спиртами, разными кислотами и криодеструк-ции является невозможность реального дозирования некроза (по глубине и площади). Врачу трудно определить оптимальную концентрацию вещества и продолжительность его действия на ткани с целью дозированного некроза опухоли. Если они будут недостаточны, вмешательство надо будет повторять несколько раз. При передозировке действия склерозирующего агента некроз будет больший, чем нужно (рис. 126). Поэтому этот вид лечения желательно применять при небольших гемангиомах, при других условиях операцию должен делать опытный специалист. При применении кислот или спиртовых растворов, если очаг недостаточно изолирован, возможно попадание их в сосудистое русло или ожог расположенной рядом с опухолью кожи или слизистой оболочки.
Довольно часто для лечения гемангиом челюстно-лицевой области применяют гормональную терапию (большей
.,стью преднизолон). Однако нет четкого представления о показаниях и проти-'-якжазаниях к использованию этого метода лечения, поскольку они обусловле-ы локализацией и видом гемангиомы, глубиной ее расположения и взаимоотношением с сосудисто-нервным пучком, глазом, слюнной железой и т.п. Конечно, назначая большие дозы гормонов, врачи не учитывают фоновые заболевания ребенка, а отдаленные результаты лечения гемангиом таким образом не всегда можно прогнозировать как с точки зрения местных изменений, так и влияния гормональной терапии на другие органы и системы растущего организма.
К отрицательным следствиям продолжительной кортикостероидной терапии гемангиом у детей относят: гипертензивный синдром; язвенную болезнь желудка: печеночно-почечную недостаточность; зависимость от препарата.
Несколько лучший результат получают при местном применении небольших доз преднизолона для склерозирования капиллярных гемангиом красной каймы губ и век.
Для лечения кавернозных гемангиом у детей часто используют 70 % раствор спирта, который вводят в опухоль двумя способами по Ю.И. Вернадскому:
1. Аспирационно-инъекционный. Гемангиому изолируют от близлежащих
здоровых тканей (зажимом Ярошенко или языкодержателем — при небольших
размерах опухоли; если невозможно наложить зажим, опухоль прошивают шел
ком по Крогиусу), шприцем отсасывают из нее кровь, затем на несколько минут
вводят такое же количество 70 % раствора спирта, после чего аспирируют его из
каверны, а на обработанный участок опухоли накладывают тугую повязку.
2. Промывной способ. Изолируют область опухоли вышеназванными спосо
бами. Делают 10-15 перфорационных отверстий (в зависимости от ее размеров)
в центре гемангиомы (чаще смешанной) и вводят в опухоль спирт, который вмес
те с кровью вытекает через эти отверстия. После этого обработанный участок
опухоли обязательно промывают изотоническим раствором натрия хлорида с
целью предотвращения глубокого некроза тканей и накладывают тугую повязку.
Метод диатермокоагуляции широко используют для лечения капиллярных и смешанных форм гемангиом как самостоятельно, так и в комплексе с хирургическим (рис. 127, 128).
Хирургический метод предусматривает полное или частичное (возможно, поэтапное) удаление опухоли. Этим методом можно завершать склерозирующую терапию (иссечение грубых рубцов) (рис. 129, 130). Но чаще всего он является самостоятельным (рис. 131-141). Применяя этот метод для лечения маленьких детей при значительных кавернозных и смешанных гемангиом лица и шеи, необходимо учитывать следующее:
1. До операции при плохих показателях крови обеспечивают переливание ее или плазмы; при тимомегалии проводят соответствующую преднизолоновую подготовку, в случае гипотрофии обеспечивают полноценное по качеству и достаточное по количеству питание. Назначают витамины, иммуномодуляторы и т.п. Выявляют очаги "дремлющей" инфекции, которая под влиянием операционной травмы может стать источником осложнений соматического характера.
I. Вмешательство должно проводиться под наркозом, в кратчайшее время, наименее травматичным способом, с минимальной кровопотерей. Это обеспечит профилактику ДВС-синдрома (диссеминированного внутрисосудистого свертывания).
 |

|

Рис. 127. Ребенок со смешанной формой Рис. 128. Ребенок, которому проведено
гемангиомы правой окологлазничной, щеч- многоэтапное хирургическое лечение по
ной, скуловой областей на этапе комбини- поводу кавернозной гемангиомы левой по-
рованного лечения (хирургический в ловины лица, после диатермокоагуляции
сочетании с диатермокоагуляцией) остаточных участков гемангиомы
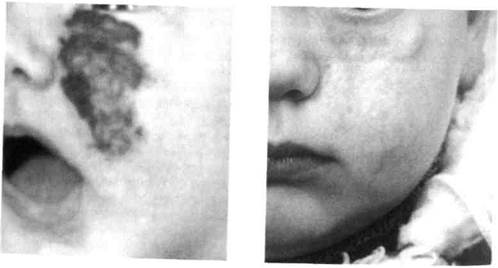
леТой ио Смешанная Ф°Рма гемангиомы Рис. 130. Вид того же больного на завер-
нПГ подглазничной областей, шающем этапе комбинированного лечения
| опухоли) 242 |
нижнего века и угла левого глаза (склерозирование и частичное удаление
3 Нередко первым этапом операции является перевязка наружной сонной ар-
„пии. При локализации гемангиомы в околоушной области возможно поврежде-
ше ветвей лицевого нерва, о чем родителей предупреждают заранее.
4 Такие операции надо проводить в специальном медицинском учреждении.
Летать их должны опытные хирурги, владеющие всеми методами восстанови
тельных операций на лице и шее.
Метод эмболизации приводящих сосудов гемангиомы. Суть метода состоит во введении биоинертного материала в просвет приводящего сосуда с целью его обтурации. Такое вмешательство проводится в условиях центра эндоваскуляр-ной нейрорентгенографии АМН Украины. Сначала выполняется ангиография головы и шеи, анализируется схема расположения приводящих сосудов. Потом под контролем рентген-монитора по катетеру вводится эмболирующий материал, который должен быть биологически совместимым, рентгеноконтрастным, неадгезивным и иметь низкую вязкость — проходить через катетер диаметром 0,5 мм. После такого вмешательства спустя некоторое время проводится второй этап лечения — хирургическое удаление гемангиомы на обескровленной ткани в условиях челюстно-лицевого отделения. Первый анализ опыта таких вмешательств позволяет говорить об их эффективности. Метод чаше применяют для лечения больших кавернозных форм гемангиом.
Метод рентгенотерапии. Проводится у маленьких детей со значительными по размерам быстро увеличивающимися гемангиомами при невозможности хирургического вмешательства в данный момент. Дозы и количество сеансов облучения назначает рентген-радиолог. Часто правильно подобранный режим облучения гемангиомы тормозит ее рост, стабилизирует размеры. А через 6-8 мес позволяет удалить опухоль хирургическим путем.
Мягкие рентгеновские лучи (так называемые "букки") назначают детям старшего возраста для лечения стойких к склерозированию форм капиллярных гемангиом, например, "винных пятен".
Метод селективного фототермолиза предусматривает лазерное выпаривание опухоли, требует дорогой аппаратуры и многосеансного лечения. Однако он имеет ряд преимуществ, это прежде всего неинвазивность и безболезненность. Метод используется для лечения капиллярных гемангиом, в особенности "винных пятен".
Метод заполнения внутрикостных гемангиом полимерным адгезивом КЛ-3 предусматривает введение клея с ускорителем полимеризации в костную полость шприцем под давлением. Полимеризационный материал заполняет всю полость, а кровь, которая содержится там, ускоряет полимеризацию. С целью профилактики нагноения в клей добавляют антибиотики. Параллельно деструкции и вымыванию полимерной массы полость заполняется молодой костной тканью.
В последнее время для лечения гемангиом применяют методы СВЧ-криоген-нои терапии и СВЧ-гипертермии. Суть этих методов состоит в использовании сверхвысокочастотного (СВЧ) электромагнитного поля в разных режимах. СВЧ-криогенный способ предусматривает сразу после СВЧ-облучения сосудистого новообразования проведение его криодеструкции. При СВЧ-гипертермии ткани гемангиомы прогреваются СВЧ-полем до температуры 43-45 "С.
Перечисленные методы лечения применяются в зависимости от формы гемангиомы:

|
Рис. 131. Ребенок со смешанной геман-гиомой щёчной, зачелюстной, околоушно-жевательной областей

Рис. 132. Тот же ребенок после удаления опухоли с сохранением ветвей лицевого нерва

Рис. 137. Макропрепарат удаленной опухоли

Рис. 138. Ребенок со смешанной формой гемангиомы левой щечной, околоушно-жевательной, подчелюстной, позадичелюст-ной областей и левой ушной раковины

Рис. 133. Макропрепарат удаленной у того же ребенка гемангиомы
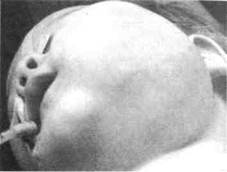
Рис. 134. Ребенок со смешанной геманги-омой левой околоушно-жевательной области

Рис. 139. Этап удаления опухоли у того же ребенка

Рис. 140. Макропрепарат смешанной гемангиомы щеки с флеболитами того же больного

|

|
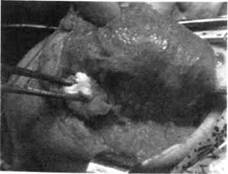
Рис. 135. Этап операции у того же ребенка Рис. -, 36. Полное удаление опухоли
Рис. 141. Тот же ребенок перед завершающим этапом хирургического лечения

|
| Рис. 142. Капиллярная форма лимфангиомы языка |
Раздел 6
— капиллярные — склерозирование 70 % раствором спирта, трихлоруксусной кислотой с 2 % раствором лидокаина, преднизалоном, диатермокоагуляция, криодеструкция, селективный фототермолиз, хирургическое удаление, при больших размерах — ликвидация дефекта кожи с использованием местных тканей;
— "винные пятна" — рентгенотерапия, селективный фототермолиз, при небольших участках поражений — их иссечение с последующим замещением дефекта местными тканями;
— кавернозные — преимущественно склерозирующие методы лечения. При быстрорастущих геманпюмах, а в особенности глубоко расположенных, используют метод эмболизации сосудов, прошивание по Крогиусу (в особенности у маленьких детей, которым противопоказано проведение эмболизации). После этих вмешательств, способствующих прекращению роста, а также уменьшению объема опухоли, проводится удаление измененных тканей;
— смешанные — первое место занимают хирургические методы, предусматривающие поэтапное или полное удаление опухоли. При быстро увеличивающихся больших гемангиомах комбинируют эмболизацию сосудов, рентгенотерапию, склерозирование с хирургическим удалением;
— костные гемангиомы — хирургическое удаление измененной кости, введение КЛ-3 в полость опухоли.
Большой выбор методов лечения при гемангиомах у детей, с одной стороны, облегчает задачу врачей, а с другой — усложняет, поскольку требует больших знаний и опыта в выборе одного из них, оптимального для конкретного пациента.
Следствиями неудачного лечения могут быть значительные деформации мягких тканей, костей лицевого скелета, нарушение функций- Это в дальнейшем требует многоэтапного, но не всегда успешного продолжительного хирургического и ортодонтического лечения.
ЛИМФАНГИОМЫ
Лимфангиома (lymphangioma) — опухоль дизэмбриогенетического происхождения, развивающаяся из лимфатических сосудов. Лимфангиомы составляют 5-10 % всех доброкачественных опухолей челюстно-лицевой области у детей. Выявляются чаще в возрасте до 1 года. Излюбленная локализация — мягкие ткани лица, шеи и языка. Опухоль характеризуется медленным, но прогрессирующим ростом. Нередко она сопровождается другими пороками развития: геманги-омой, нейрофиброматозом, атрофией мышц лица. Очень редко возможна возрастная регрессия опухолей за счет опустошения лимфатических сосудов, разрастания и склероза межуточной ткани. Таким образом небольшая лимфангиома может превратиться в мягкую рубцовую ткань.
Классифицируют лимфангиомы по следующим принципам:
1. По этиологии:
— врожденные;
— приобретенные (лимфокисты).
2. По строению:
— капиллярные;
— кистозные и поликистозные.
3. По распространенности:
— локальные;
— диффузные.
4. По влиянию на близлежащие ткани
и органы:
— с нарушением функции;
— без нарушения функции;
— без деформации тканей челюстно-лицевой области;
— с выраженной деформацией
тканей челюстно-лицевой области.
Капиллярные лимфангиомы. Излюбленные места расположения капиллярной лимфангиомы — щеки, губы, язык, подъязычная область.
Жалобы. При капиллярной лим-фангиоме родители жалуются на наличие у ребенка деформации того или
иного участка мягких тканей лица, которая медленно увеличивается, безболезненная. При простудных заболеваниях прослеживается увеличение лимфангиомы, что является одним из ее признаков.
Клиника. Это безболезненная, тестообразной консистенции, возвышающаяся над окружающими тканями опухоль. Она напоминает пропитанную жидкостью ткань без четких границ, плавно переходящую в здоровые близлежащие ткани, может давить на подлежащие ткани и служить причиной деформации костей. В некоторых случаях при атрофии подкожной жировой клетчатки наблюдается выраженный сосудистый рисунок подкожных вен.
Если капиллярная лимфангиома больших размеров локализуется на языке, может нарушаться его функция. Сосочки языка гипертрофированы, изменены в цвете (вишнево-красные) (рис. 142), при травмировании их возможно незначительное кровотечение.
Лечение капиллярных форм лимфангиом хирургическое. Оно заключается в удалении опухоли (при значительных ее размерах — поэтапном) и последующей коррекции деформаций. Все операции проводятся под общим обезболиванием в условиях специализированного челюстно-лицевого стационара.
Кистозные лимфангиомы
Среди других форм лимфангиом кистозные формы чаще наблюдаются в раннем возрасте.
Жалобы. Родители жалуются на наличие опухоли у ребенка, которая увеличивается с его ростом. После острых респираторных заболеваний опухоль может ыстро расти, уплотняться, становиться болезненной, но никогда не нагнаивает-Обычно такие лимфангиомы достигают очень больших размеров, смещают Рахею, пищевод, язык, в результате чего появляются жалобы на затрудненное хание и невозможность нормального глотания и сосания. Клиника. Признаком поликистом или кавернозных лимфангиом является
Раздел 6
Доброкачественные новообразования мягких тканей челюстно-лицевой области
 |

|
| Рис. 145.Кистозная лимфангиома правой подчелюстной и верхнешейной областей |
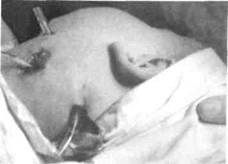
асимметрия челюстно-лицевой области за счет безболезненного новообразования мягкоэластической тестообразной консистенции (рис. 143-146), кожа над ним бледная. При поверхностно расположенных опухолях наблюдается флюктуация. Обычно поликистома занимает 2-3 анатомические области, одиночные кисты встречаются очень редко. Поликистомы, располагающиеся в участке дна ротовой полости, приводят к нарушению функции дыхания, глотания (147, 148). В таком случае необходимо срочное хирургическое вмешательство.
Для подтверждения диагноза проводят пункцию, при которой получают слегка клейкую светло-желтую или грязно-красную жидкость (рис. 149). Размеры глубоко расположенных лимфангиом могут уточняться с помощью компьютерной томографии, УЗИ (наличие анэхогенных полостей).
Таким образом, для установления диагноза лимфангиомы необходимо тщательно собрать анамнез (существование опухоли с рождения или появление его после перенесенного вирусного заболевания), провести клиническое обследование и дополнительные исследования — пункцию, УЗИ, КТМ.

|
Дифференциальную диагностику проводят с лимфаденитами, боковыми и срединными кистами шеи, дермоидами, эпидермоидами, миомами, липомами, гемангиомами, фибромами, нейрофиброматозом.
Лечение. Сложности комплексного лечения детей с кистозными формами лимфангиом челюстно-лицевой области обусловлены топографо-анатомически-ми и возрастными особенностями, соматическим состоянием больных. Основной вид применяющейся при поликис-томе операции — цистотомия, иногда в
.._ „ несколько этапов, с дальнейшим про-
Рис. 143. Кистозная форма лимфангиомы
нижней трети лица должительным дренированием полости

|
| Рис. 144.Кистозная форма лимфангиомы дна полости рта с контрактурой языка |
(рис. 150, 151).

Рис. 146. Ребенок с лимфангиомой левой подчелюстной, позадичелюстной и верхнешейной областей

Рис. 148. Тот же ребенок (профиль)
рис. 150. Кистозная форма лимфангиомы обеих околоушных, подчелюстных, верхне-Шейных областей и дна полости рта

Рис. 147. Кистозная форма лимфангиомы (поликистомы) правой подчелюстной, позадичелюстной областей и боковой поверхности шеи

|
Рис. 149. Проведение пункции лимфангиомы у того же ребенка
Рис. 151. Этап хирургического лечения (после частичной цистэктомии и цистото-мии с длительным дренированием трубчатыми дренажами)
Раздел 6
Доброкачественные новообразования мягких тканей челюстно-лицевой области
|

|
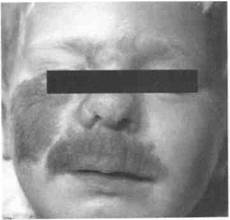
| Рис. 152.Пигментный невус подбородочной, подподбородочной и шейной областей |
Схема лечения детей с поликистомой челюстно-лицевой области следующая:
I этап — подготовка ребенка к операции: коррекция белкового обмена известными методами по показаниям (в особенности у детей до 1 года с лимфангиома-ми нескольких областей) и показателей красной крови (при анемии); исследование системы свертывания крови, выявление коагулопатий.
И этап — хирургическое вмешательство в виде этапных цистотомий. Преимущество отдают цистотомий, поскольку оболочка кист очень тонкая и при большом их количестве провести полное удаление практически невозможно.
Послеоперационный период опасен ранними осложнениями. Одно из самых опасных — геморрагия со всей поверхности раны, возникающая при травматических и продолжительных оперативных вмешательствах (цистэктомии), что характерно для ДВС-синдрома, генез которого остается до конца не изученным. Прогноз в таких случаях обычно неблагоприятный.
Следствиями лимфангиом могут быть рецидивы, вторичные деформации мягких тканей и костей лица.






