ЗАДАЧА 1
Ребенок 4 лет. Наблюдается с раннего возраста по поводу рецидивирующих бронхитов, дважды была документирована пневмония, состоит на учете у ЛОР-врача с диагнозом двусторонний гайморит. При обращении жалобы на постоянный влажный кашель, периодически слизисто-гнойная мокрота. При проведении обзорной рентгенографии впервые обращено внимание на декстракардию.
1. Предварительный диагноз.
2. Причина рецидивирующей бронхолегочной патологии.
3. Подтверждение диагноза.
4. Прогноз.
5. Врачебная тактика.
ЗАДАЧА 2
Ребенок 3 лет. Болен с рождения, на 1 году дважды перенес пневмонию, на 2 году 3 эпизода острого бронхита. При поступлении жалобы на затрудненное дыхание, кашель с трудно отделяемой мокротой. При осмотре физическое развитие соответствует 2 годам, пониженного питания. Обращает внимание бледность, синева вокруг глаз, носгубный цианоз. Грудная клетка цилидрической формы. Справа укорочение перкуторного звука, в проекции средней доли мелкопузырчатые и крепитирующие хрипы. Живот увеличен в объеме, стул обильный, стеаторея.
1. Предварительный диагноз.
2. К какой группе относится данное заболевание (инфекционное, аутоиммунное, аллергическое или другое)?
3. Причины развития бронхолегочной симптоматики.
4. О чем свидетельствуют изменения в копрограмме?
5. Основные диагностические тесты.
6. Базисная терапия.
ЗАДАЧА 3
Ребенок 4 лет, лечился в стационаре по поводу сегментарной пневмонии, осложнившейся серозно-фибринозным плевритом. Выписан домой в удовлетворительном состоянии.
1. План реабилитационных мероприятий.
2. Группа здоровья и наблюдение.
3. Тактика по проведению профилактических прививок.
4. Дополнительные консультации специалистов.
5. Контрольная рентгенография грудной клетки.
ЗАДАЧА 4
На приеме девочка 5 лет, жалоб нет. Анамнез болезни: 1 месяц назад выявлено увеличение папулы пробы Манту более чем на 6 мм (папула = 12 мм). Анамнез жизни: БЦЖ на 4 день жизни. ДДУ посещает 7 месяцев. ОРЗ болеет каждый месяц. Реакция Манту в 1 и 2 года сомнительная (3 мм), в 3 года - 5 мм., в 4 года проба не проводилась. За последние 6 мес. - четыре эпизода ОРЗ. При осмотре: температура - 36,7°С, общее состояние удовлетворительное, кожные покровы розовые, чистые, умеренно влажные. Под глазами «синие круги». Подкожно-жировая клетчатка выражена умеренно, распределена равномерно. Периферические лимфоузлы эластичные, подвижные, безболезненные. Миндалины увеличены, налетов нет. ЧДД - 20 в мин. ЧСС - 86 в мин. При аускультации везикулярное дыхание, хрипов нет. Артериальное давление 100/60 мм. рт. ст. Живот без болезненный. Стул, мочеиспускания в норме.
1. Поставьте диагноз.
2. Дополнительные исследования.
3. Консультации специалистов.
4. Рекомендации.
5. Иммунотропная терапия.
ЗАДАЧА 5
Ребенок 3 лет госпитализирован в детское отделение с жалобами на появление внезапного поперхивания с приступом кашля, усиливающегося до состояния удушья. Болен 2 сутки. При осмотре на фоне нормальной температуры упорный, не поддающийся объяснению кашель, сухой или со скудным отхождением мокроты, при аускультации ослабленное дыхание справа, хрипов нет. По данным рентгенографии гиповентиляция средней доли справа, положительный симптом Якобсона (смещение тени средостения вправо).
1. Поставьте предварительный диагноз.
2. Дополнительное исследование.
3. Прогноз.
4. Последствия пропущенного диагноза.
5. Особенности воспалительного ответа в бронхах.
КАРДИОЛОГИЯ
ЗАДАЧА 1
Мальчику 12 лет, госпитализирован в стационар в связи с ухудшением состояния – в течение суток появились вялость, головная боль и головокружение. С первых дней жизни установлен диагноз – ВПС. Тетрада Фалло. Оперативная коррекция (1 этап) проведена год назад (раньше родители отказывались от оперативной коррекции, семья гипосоциальная).
Состояние стабильно тяжелое. Физическая активность ограничена. Не умеет читать (педагогически запущенный ребенок), память снижена.
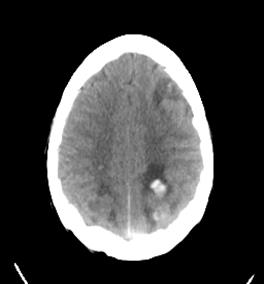 Рост 124 см, вес – 19 кг. Кожные покровы с лиловым оттенком, выражен акроцианоз, симптомы «барабанных палочек» и «часовых стекол». Грудная клетка деформирована – сердечный «горб», пульсация сердечной области. Одышка в покое 32 в минуту, дыхание жесткое, подкашливает. Тоны сердца ритмичные, 108 в минуту, грубый систолический шум во всех точках, проводится на спину. Живот увеличен в объеме, печень +4 см. При обследовании – Hb – 198 г/л, er – 6,5 х 1012/л, leu – 11,8 х 109, СОЭ – 34 мм/час. На КТ головного мозга – объемное образование в правом полушарии.
Рост 124 см, вес – 19 кг. Кожные покровы с лиловым оттенком, выражен акроцианоз, симптомы «барабанных палочек» и «часовых стекол». Грудная клетка деформирована – сердечный «горб», пульсация сердечной области. Одышка в покое 32 в минуту, дыхание жесткое, подкашливает. Тоны сердца ритмичные, 108 в минуту, грубый систолический шум во всех точках, проводится на спину. Живот увеличен в объеме, печень +4 см. При обследовании – Hb – 198 г/л, er – 6,5 х 1012/л, leu – 11,8 х 109, СОЭ – 34 мм/час. На КТ головного мозга – объемное образование в правом полушарии.
1. Укажите причину неврологических симптомов.
2. Объясните причину данного осложнения заболевания.
3. Сформулируйте диагноз.
4. Обозначьте терапевтическую тактику.
5. Определите ошибки ведения данного пациента.
ЗАДАЧА 2
Доношенный новорожденный А., поступил в тяжелом состоянии: вялый, отказывается сосать грудь, кожные покровы бледные, тахипноэ 120 в минуту, дыхание проводится по всем полям, хрипов нет. Тоны сердца звучные, 167 в минуту, негрубый систолический шум в 3-м межреберье слева от грудины, гепатомегалия (печень +5,0 см, плотная). Диурез снижен, периферических отеков нет. АД на руках – 127/75 мм рт.ст., пульсация на бедренной артерии не определяется. SatO2 – 98%.
Из анамнеза: состояние ухудшилось внезапно на 14-е сутки жизни, когда ребенок стал вялым, появилась выраженная одышка, госпитализирован машиной скорой помощи. Мальчик от 2-й, нормально протекавшей беременности, срочных родов с массой 3240 г, оценкой по шкале Апгар 5 (затем 9) баллов. Выписан из родильного дома в удовлетворительном состоянии, на естественном вскармливании. Периодически у ребенка отмечались эпизоды беспокойства, метеоризм.
При поступлении ребенок сразу переведен на ИВЛ с низким содержанием кислорода во вдыхаемой смеси. Обследование в стационаре выявило кардиомегалию (КТИ-80%), обеднение легочного рисунка, сочетанную перегрузку обоих желудочков на ЭКГ. ЭхоКГ установила гипоплазию аорты ниже места отхождения левой подключичной артерии, в типичном для артериального протока месте – точечный кровоток (закрывающийся АП). В периферической крови Hb-137 г/л, er-3,7∙1012, СОЭ – 9 мм/час, L-6,1∙1012, п-1, с/я-36, э-2, л-53, м-8. Через 6 часов состояние ухудшилось: развилась олигурия, отмечен рост креатинина (213 ммоль/л), АЛТ – до 164 ммоль/л, АСТ – до 190 ммоль/л.
1. Обоснуйте диагноз.
2. Назначьте неотложную терапию.
3. Оцените назначение кислородотерапии. Объясните, с чем связано ухудшение состояния ребенка.
4. Наметьте тактику наблюдения ребенка (контроль эффективности терапии и дальнейшее ведение).
5. Объясните нарушение гемодинамики при данном пороке.
ЗАДАЧА 3
 Святослав Ш., 16 лет, эпизоды повышения АД с 14,5 лет (до 180/100 мм рт. ст.), с головной болью, иногда – головокружениями. В течение 5 лет занимается футболом, не кури
Святослав Ш., 16 лет, эпизоды повышения АД с 14,5 лет (до 180/100 мм рт. ст.), с головной болью, иногда – головокружениями. В течение 5 лет занимается футболом, не кури  т, не употребляет алкоголь. Наследственность
т, не употребляет алкоголь. Наследственность
отягощена – у бабушки по линии отца с 30 лет – ГБ, в возрасте 40 лет – нефатальный инсульт. До сих пор лечения не получал. Контактный, кожа чистая. ИМТ = 22,4. Дыхание везикулярное, тоны сердца ясные, ритмичные, ЧСС – 64 в мин., пульсация бедренной артерии адекватная. АД = 124/70 мм рт. ст. Живот
безболезненный, отправления в норме. К лин. анализ крови и общий анализ мочи без патологии. Глюкоза крови – 4,9 ммоль/л, холестерин – 4,3 ммоль/л, ЛПВП – 1,1 ммоль/л, ЛПНП – 1,3 ммоль/л. На глазном дне сужение артерий сетчатки, а:в=1:2. По данным эхоКГ – полости сердца не расширены, СДЛА 17 мм рт. ст., ФВ – 68%, масса миокарда ЛЖ – 109 г/м2. По данным СМАД:
1. Оцените анамнестические и параклинические данные.
2. Обозначьте круг заболеваний дифференциального диагноза.
3. Назначьте необходимые дополнительные исследования.
4. Обоснуйте диагноз.
5. Назначьте лечение и план диспансерного наблюдения.
ЗАДАЧА 4
Доношенная новорожденная Н., с массой 3400г, оценкой по шкале Апгар 7, затем 9 баллов, переведена в стационар на 3 сутки после рождения. Поводом для перевода стала ЧСС, не поддающаяся счету.
При поступлении состояние средней тяжести. Грудь сосет с отдыхом. Кожные покровы бледно-розовые, умеренно выражен цианоз носогубного треугольника, усиливающийся при беспокойстве. Дыхание проводится по всем полям, ЧД – 46 в минуту. Тоны сердца ритмичные, громкие, ЧСС не поддается счету, во 2-3 межреберьях определяется грубый систолический шум, 2-й тон усилен. Печень +2,0 см из-под края реберной дуги по среднеключичной линии. По данным эхоКГ выявлен межпредсердный дефект в центре перегородки размером 11 мм, лево-правый шунт, увеличение полости правого предсердия. ЭКГ представлена на фото.
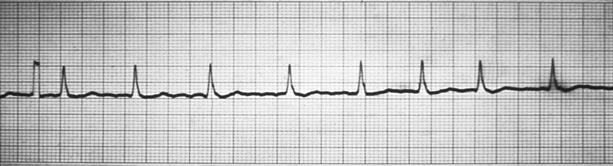
1. Оцените патологию на ЭКГ.
2. Поставьте диагноз.
3. Обозначьте происхождение нарушения ритма сердца.
4. Назначьте лечение.
5. Наметьте тактику наблюдения ребенка.
ЗАДАЧА 5
Машиной скорой помощи в реанимационное отделение в 23.00 доставлена доношенная новорожденная девочка, возраст 11 суток. В течение дня отказывалась от груди, беспокоилась, затем появились вялость, бледность кожи, цианоз носогубного треугольника, ладоней, стоп, стала реже мочиться. Ребенок от 1-й беременности, самостоятельных родов с массой при рождении 4140г, оценкой по шкале Апгар 6, затем – 9 баллов. Выписана на 5 сутки в удовлетворительном состоянии.
При поступлении состояние тяжелое. Кожные покровы бледные, акроцианоз, пастозность лица, передней брюшной стенки, стоп. Дыхание проводится по всем полям, ЧД – 60 в минуту. Тоны сердца ритмичные, громкие, ЧСС 230 в минуту, во 2-3 межреберьях мягкий систолический шум. Печень +4,0 см из-под края реберной дуги по среднеключичной линии. По данным эхоКГ выявлено расширение полости левого желудочка, митральная недостаточность 2-3 ст., ФВ – 60%, СДЛА – 28 мм рт.ст. ЭКГ на фото.

1. Оцените патологию на ЭКГ.
2. Поставьте диагноз.
3. Назначьте неотложную терапию.
4. Объясните происхождение нарушения гемодинамики.
5. Наметьте тактику наблюдения ребенка.
ГЕМАТОЛОГИЯ
ЗАДАЧА 1
Мальчик П., 9 лет, поступил по направлению участкового педиатра в связи с появлением сыпи на коже, болями в животе и суставах. Жалуется на схваткообразные боли в животе, боли в левом коленном и левом голеностопном суставах, появление мелкоточечной красноватой сыпи на нижних конечностях.
Из анамнеза известно, что 2 недели назад у мальчика поднялась температура до 38°С, появились боли в горле. Участковый педиатр поставил диагноз лакунарной ангины, назначил оксациллин. Через неделю на коже нижних конечностей появилась мелкоточечная сыпь, непостоянные боли в левом коленном суставе.
При поступлении состояние ребенка тяжелое. Вялый, лежит в вынужденной позе с поджатыми к животу коленями. На коже нижних конечностей, ягодицах, мочках ушей мелкоточечная, местами сливная красновато-синюшная геморрагическая сыпь, слегка выступающая над поверхностью кожи. Левый коленный и левый голеностопный суставы отечны, болезненны при пальпации и движении, горячие на ощупь, над ними геморрагическая сливная сыпь. Живот болезненный при пальпации, печень, селезенка не пальпируются. Стул скудный, небольшими порциями, кашицеобразный, цвета "малинового желе". Мочится хорошо, моча светлая.
Общий анализ крови: Нb - 110 г/л, Эр – 3,5х1012/л, Ц.п. - 0,9, Тромб.- 435xl09/л, Лейк – 10,5х109/л, юные - 1%, п/я - 5%, с - 57%, э - 2%, л - 28%, м - 7%, СОЭ - 25 мм/час.
Биохимический анализ крови: общий белок - 71 г/л, мочевина -3,7 ммоль/л, креатинин - 47 ммоль/л, билирубин общий - 20,2 мкмоль/л, ACT - 25 Ед, АЛТ - 20 Ед.
Общий анализ мочи: цвет - соломенно-желтый, относительная плотность - 1012, белок отсутствует, эпителий - 0-1 в п/з, лейкоциты - 2-4 в п/з, эритроциты, цилиндры отсутствуют.
1. Ваш предполагаемый диагноз?
2. При каких заболеваниях возникает похожая клиническая картина? (Диф. диагноз).
3. Ваша тактика ведения данного пациента (Неотложная помощь и терапия).
4. Прогноз заболевания.
5. План диспансерного наблюдения.
ЗАДАЧА 2
Больной О., 5 лет, обратился в приемное отделение в связи с травмой коленного сустава. Жалобы на боли и ограничение движений в правом коленном суставе, которые появились через 2 часа после падения с велосипеда.
Из анамнеза известно, что с возраста 1 года у мальчика после ушибов появляются обширные подкожные гематомы, несколько раз в год отмечаются кровотечения из носа. В возрасте 3 и 4 лет после ушибов возникала опухоль вокруг голеностопного и локтевого суставов, болезненность, ограничение движения в них. Все вышеперечисленные травмы требовали госпитализации и проведения специфической терапии.
При поступлении состояние ребенка тяжелое. Жалуется на боль в коленном суставе, на ногу наступить не может. Кожные покровы бледные, на нижних конечностях, на лбу крупные экстравазаты. Правый коленный сустав увеличен в объеме, горячий на ощупь, болезненный, движения в нем ограничены. В области левого локтевого сустава имеется ограничение подвижности, небольшое увеличение его объема как следствие травмы, перенесенной в 4-летнем возрасте.
Общий анализ крови: Нb - 100 г/л, Эр – 3,0х1012/л, Ретик - 3%, Тромб - 300х109/л, Лейк - 8,3х109/л, п/я - 3%, с - 63%, э - 3%, л - 22%, м – 9%, СОЭ - 12 мм/час.
Длительность кровотечения по Дьюку - 2 мин 30 сек.
Время свертывания крови по Ли-Уайту более 15 мин.
1) Ваш предполагаемый диагноз?
2) При каких заболеваниях возникает похожая клиническая картина? (Диф. диагноз).
3) Ваша тактика ведения данного пациента (Неотложная помощь и терапия).
4) Прогноз заболевания.
5) План диспансерного наблюдения.
ЗАДАЧА 3
Девочка Р., 12 лет, поступила в отделение с жалобами на слабость, тошноту, рвоту, повышение температуры, боли в ногах, носовое кровотечение.
Из анамнеза известно, что в течение последних 3 месяцев девочка стала быстро уставать, снизился аппетит. 2 недели назад родители заметили, что ребенок побледнел. Настоящее ухудшение состояния отмечалось 10 дней назад, когда повысилась температура до 39,3°С, увеличились подчелюстные лимфатические узлы. В амбулаторном анализе крови выявлен лейкоцитоз до 20xl09/л, направлены в стационар.
При поступлении состояние ребенка тяжелое. Резко выражены симптомы интоксикации. Кожные покровы и видимые слизистые бледные, на конечностях многочисленные экхимозы. Пальпируются подчелюстные, шейные лимфатические узлы размерами до 1,5 см, подвижные, безболезненные; подмышечные, паховые лимфатические узлы до 1,0 см в диаметре. В легких дыхание везикулярное, в нижних отделах справа ослаблено, хрипы не выслушиваются. Тоны сердца ясные, ритмичные. Живот мягкий, безболезненный при пальпации. Печень и селезенка не увеличены. Отмечается ригидность затылочных мышц, положительный симптом Кернига.
Общий анализ крови: Нb - 86 г/л, Эр – 3,2х1012/л, Тромб - единичные, Лейк - 20х109/л, эритробласты - 2%, п/я - 4%, с - 64%, л – 25%, м- 5%, СОЭ - 24 мм/час.
1. Ваш предполагаемый диагноз?
2. При каких заболеваниях возникает похожая клиническая картина? (Диф. диагноз).
3. Ваша тактика ведения данного пациента (Неотложная помощь и терапия).
4. Прогноз заболевания.
5. План диспансерного наблюдения.
ЗАДАЧА 4
Мальчик П., 7 лет, поступил в отделение с носовым кровотечением, болями в животе и сыпью на коже. Из анамнеза известно, что 4 недели назад тяжелую ОРВИ, после чего на различных участках тела, без определенной локализации появились экхимозы различной величины и мелкоточечная геморрагическая сыпь. Участковым врачом поставлен диагноз: геморрагический васкулит.
При поступлении состояние ребенка тяжелое. Обращает на себя внимание обильный геморрагический синдром в виде экхимозов различной величины и давности, на лице, шее и руках петехиальные элементы. В носовых ходах тампоны, пропитанные кровью. Периферические лимфатические узлы мелкие, подвижные. Сердечно-легочная деятельность удовлетворительная. Живот мягкий, безболезненный. Печень, селезенка не пальпируются.
Общий анализ крови: Нb - 91 г/л, Эр – 3,5х1012/л, Тромб – 82х1012/л, Лейк – 8,4х109/л, п/я - 4%, с - 59%, э - 2%, л - 25%, м - 10%, СОЭ - 12 мм/час.
Миелограмма: костный мозг клеточный, бластные клетки - 2%, нейтрофильный росток - 62%, эозинофильный росток - 4%, лимфоциты - 5%, эритроидный росток - 27%, отмечается повышенная пролиферация мегакариоцитов.
Общий анализ мочи: цвет - соломенно-желтый, удельный вес - 1008, белок - нет, эпителий плоский - 2-4 в п/з, лейкоциты - 2-4 в п/з, эритроциты - нет, цилиндры - нет, слизь - нет, бактерии - нет.
1. Ваш предполагаемый диагноз?
2. При каких заболеваниях возникает похожая клиническая картина? (Диф. диагноз).
3. Ваша тактика ведения данного пациента (Неотложная помощь и терапия).
4. Прогноз заболевания.
5. План диспансерного наблюдения.
ЗАДАЧА 5
Мальчик Р., 12 лет, поступил в отделение с жалобами на слабость, тошноту, боли в ногах, припухлость левого коленного сустава, носовое кровотечение.
Из анамнеза известно, что болен с раннего возраста, когда родители стали отмечать появление гематом и кровоточивости после незначительных травм, на фоне ОРВИ. Периодически появляются десневые кровотечения.
При поступлении состояние ребенка тяжелое. Резко выражены симптомы интоксикации. Кожные покровы и видимые слизистые бледные, на конечностях многочисленные экхимозы. Пальпируются подчелюстные, шейные лимфатические узлы размерами до 1,5 см, подвижные, безболезненные; подмышечные, паховые лимфатические узлы до 1,0 см в диаметре. В легких дыхание везикулярное, в нижних отделах справа ослаблено, хрипы не выслушиваются. Тоны сердца ясные, ритмичные. Живот мягкий, безболезненный при пальпации. Печень + 4,0 см, селезенка + 2,0 см ниже края реберной дуги. Отмечается ригидность затылочных мышц, положительный симптом Кернига.
Общий анализ крови: Нb - 86 г/л, Эр – 3,2х1012/л, Тромб - единичные, Лейк - 208х109/л, бласты - 76%, п/я - 1%, с - 4%, л - 19%, СОЭ - 64 мм/час.
Миелограмма: костный мозг гиперплазирован, бласты - 96%, нейтрофильный росток - 3%, эритроидный росток - 1%, мегакариоциты - не найдены.
Цитохимическое исследование костного мозга: ШИК-реакция гранулярная в 95% бластов, реакция на миелопероксидазу и судан отрицательная.
Иммунологическое исследование костного мозга: выявлены маркеры зрелой Т-клетки. Исследование ликвора: цитоз - 200/3, белок - 960 мг/л, реакция Панди - +++, бласты -100%.
1. Ваш предполагаемый диагноз?
2. При каких заболеваниях возникает похожая клиническая картина? (Диф. диагноз).
3. Ваша тактика ведения данного пациента (Неотложная помощь и терапия).
4. Прогноз заболевания.
- План диспансерного наблюдения.
ЭТАЛОНЫ ОТВЕТОВ
НЕОНАТОЛОГИЯ
ЗАДАЧА 1
1. Физиологическое нагрубание молочных желез, физиологический катар кишечника, мочекислый инфаркт.
2. За счет катаболической напревленности обмена веществ в первые дни жизни.
3. Влияние лактогенных материнских гормонов на ребенка. В консультации хирурга ребенок не нуждается.
4. Изменения характера стула обусловлены физиологических катаром кишечника. Коррекция не требуется.
5. Кристаллы мочевой кислоты в анализе мочи, а также проявления гематурии являются результатлм мочекислого инфаркта. Консультация нефролога не показана.
6. Грудь матери по требованию. Объем молока на сутки 300 мл.
ЗАДАЧА 2
1. Транзиторная желтуха
2. Анализы без особенностей.
3. Повышение непрямого билирубина, которые обусловлены распадом эритроцитов, сниженной активностью глюкоронилтрансферазы в печени.
4. Нет.
5. В лечении не нуждается. Грудь матери по требованию.
ЗАДАЧА 3
1. Доношенная новорожденная с ЗВУР. Физиологическая желтуха (транзиторная гипербилирубинемия).
2. У ребенка выявлены следующие признаки морфологической зрелости: ногти переросли кончики пальцев, большие половые губы закрывают малые, отсутствует волосяной покров на плечах и спине.
3. Признаки функциональной зрелости: ребенок активен, достаточна двигательная активность, выражены сосательный и глотательный рефлексы, вызываются рефлексы новорожденных, громкий эмоциональный разно тональный крик, хорошо удерживает температуру тела, устойчивый и правильный ритм сердцебиения и дыхания (апноэ до 4-5 с), активно сосет грудь
4. ЗВУР 1 ст., гипотрофический вариант
5. II группа здоровья.
ЗАДАЧА 4
1. Алкогольная фетопатия. Задержка внутриутробного развития по гипопластическому типу. Врожденный порок сердца? Гнойный конъюнктивит. Молочница. Перинатальная энцефалопатия токсического генеза, синдром гипервозбудимости.
2. Употребление алкоголя во время беременности.
3. Задержка внутриутробного развития по гипопластическому типу, черепно-лицевой дисморфизм, врожденные пороки развития, перинатальная энцефалопатия и задержка психического развития с олигофренией и агрессивностью.
4. Симметричная форма ЗВУР II ст., (или гипопластический вариант).
5. Кандидоз слизистой полости рта.
ЗАДАЧА 5
1. Синдром врожденной краснухи.
2. ИФА крови матери и ребенка, ПЦР, ЭХОКГ, НСГ, консультация окулиста.
3. Катаракта; пороки сердца (чаще - незаращение артериального протока, возможны также ДМЖП, ДМПП, стеноз легочной артерии и аорты, транспозиция сосудов); глухота.
2. 4.Симптоматическая терапия
3. Эмбрипатии – поражение плода в эмбриональный период; Фетопатии – поражение плода в фетальный период.






