С введения каких препаратов предпочтительнее начинать интенсивную терапию геморрагического шока?
При кровопотере какой величины необходимо применение препаратов крови? Обоснуйте.
Что является основным звеном патогенеза травматического шока по современным представлениям?
Какому терминальному состоянию соответствует травматический шок IV степени? Какова при этом глубина комы по шкале Глазго?
В чем состоит профилактика анафилактического шока при введении лекарственных препаратов?
ГЛАВА 7
ПРИНЦИПЫ СЕСТРИНСКОГО УХОДА ЗА БОЛЬНЫМИ, НАХОДЯЩИМИСЯ В ТЕРМИНАЛЬНЫХ СОСТОЯНИЯХ
Профилактика осложнений со стороны дыхательных путей. - Профилактика осложнений со стороны кожи и слизистых. - Уход при нарушениях со стороны желудочно-кишечного тракта и мочевыделительной системы. - Уход за катетерами и дренажами. - Оценка общего состояния и определение физиологических параметров пациента.
В главе 1 уже говорилось, насколько тягостное впечатление производит «неухоженный» вид тяжелого больного. Но это не только эстетическая составляющая процесса лечения. От правильного ухода за больными, находящимися в терминальных состояниях, во многом зависят и результаты самого лечения. Гибель пациента нередко происходит не только и не столько вследствие основного заболевания, сколько из-за его осложнений. Предотвратить их, зачастую, можно лишь с помощью грамотного сестринского ухода, в противном случае все современные медикаментозные и немедикаментозные методы интенсивной терапии могут оказаться бессильными.
Ранее было уделено достаточное внимание должностным обязанностям медицинской сестры реанимационного отделения, а также особенностям сестринского ухода за больными при отдельных терминальных состояниях. Данная глава обобщает все, сказанное выше.
Необходимо лишний раз подчеркнуть, что все сестринские манипуляции у тяжелых больных проводятся со строжайшими мерами соблюдения
принципов инфекционной безопасности и с использованием средств защиты.
Больному, находящемуся в бессознательном состоянии, при психомоторном возбуждении, необходимо проводить профилактику травм. С этой целью поднимают перила у функциональной кровати,
а конечности больного при необходимости фиксируют широкими бинтами (ноги - выше колен, руки - выше кистей); фиксации простынями в виде обвязывания их поверх груди и живота следует избегать.
Профилактика инфекции дыхательных путей и пневмонии складывается из многих факторов. У больных, которым проводится ИВЛ с помощью респиратора или которым наложена трахеостома, необходимо регулярно (не менее 1 раза каждые три часа) отсасывать мокроту из трахеи и бронхов (если больному проводится ИВЛ, то эндотрахеальную трубку на короткое время отсоединяют от аппарата). Отсасывание производят только стерильными, лучше одноразовыми, катетерами! Манжетку эндотрахеальной трубки на 30 минут распускают каждые 6-8 часов для профилактики пролежня трахеи. Вентиляцию проводят подогретым и увлажненным газом, поэтому нужно контролировать наличие жидкости в увлажнителе респиратора. При необходимости по назначению врача в трахею вводятся разжижающие мокроту препараты (например, трипсин).
Для облегчения удаления мокроты из дыхательных путей у тяжелого больного не менее 4 раз в сутки больному проводят вибромассаж, поколачивая по грудной клетке ладонями, вспомогательный кашель, сжимая грудную клетку больного ладонями при выдохе. Лучше всего это делать в сочетании с постуральным дренажом, поворачивая пациента с боку на бок и на живот, приподнимая нижнюю часть туловища. Хороший результат дают ингаляции бикарбоната натрия, йодистого калия, трипсина и т.п. 2-3 раза в сутки (наибольший эффект отмечается при применении ультразвукового ингалятора).
По возможности больному проводится дыхательная гимнастика – например, надувание резиновых шариков и игрушек, активное откашливание, глубокие вдохи с разведением рук в стороны (как правило, это делается у оперированных больных). Если нет противопоказаний, то больные должны находится в положении Фаулера – так лучше осуществляется естественная вентиляция легких.
Профилактика осложнений со стороны кожи и слизистых – это, в первую очередь, профилактика пролежней. Пролежни у пациентов реанимационного отделения возникают очень быстро (особенно, у больных с черепно-мозговыми травмами, повреждениями спинного мозга и инсультами). Профилактика пролежней должна проводиться в соответствии с государственным стандартом (приложение 1 данного учебника) и включает в себя смену положения больного каждые 2 часа, обмывание загрязненных участков тела, использование подгузников, массаж кожи около участков риска, расправление постели, использование поролоновых прокладок и т.п. Смену положения тела и массаж лучше сочетать с мероприятиями по профилактике пневмонии, о которых указывалось выше.
2-3 раза в сутки больному необходимо обрабатывать полость рта 4% раствором бикарбоната натрия. Больным после дефекации, а женщинам ежедневно, нужно проводить обмывание промежности слабым раствором перманганата калия.
У тяжелых больных нередко возникают проблемы с функционированием желудочно-кишечного тракта (парез кишечника). Обычно таким больным вводится назогастральный зонд, который нужно периодически промывать и за правильностью положения которого необходимо следить. При отсутствии стула обычно по назначению врача через 1-2 дня делается очистительная клизма.
При недержании мочи используются
мочеприемники и подгузники.
При острой задержке мочи устанавливается постоянный катетер, который должен быть надежно зафиксирован. Дважды в сутки мочевой пузырь промывается раствором фурацилина. При длительной задержке мочи мужчинам накладывается цистостома во избежание гнойного уретрита и восходящей инфекции.
Для профилактики тромбозов вен нижних конечностей больным, находящимся в сознании регулярно (каждые 15-30 минут) предлагают делать тыльные сгибания стоп (обычно это делают послеоперационные больные). Пациентам, находящимся без сознания, эту манипуляцию нужно проводить медсестре или санитарке.
Кормление больных, находящихся бес сознания осуществляется энтерально через зонд (для этого используются соки, бульоны, кисло-молочные продукты, кисели, сырые яйца, масло, детские молочные смеси), либо парентерально. Питать больного энтерально, безусловно, предпочтительнее.
При наличии ран необходимо следить за чистотой и надежностью фиксации повязок, при необходимости делая перевязки.
При проведении инфузий через центральные и периферические катетеры нужно контролировать

Рисунок 28. Карта интенсивной терапии
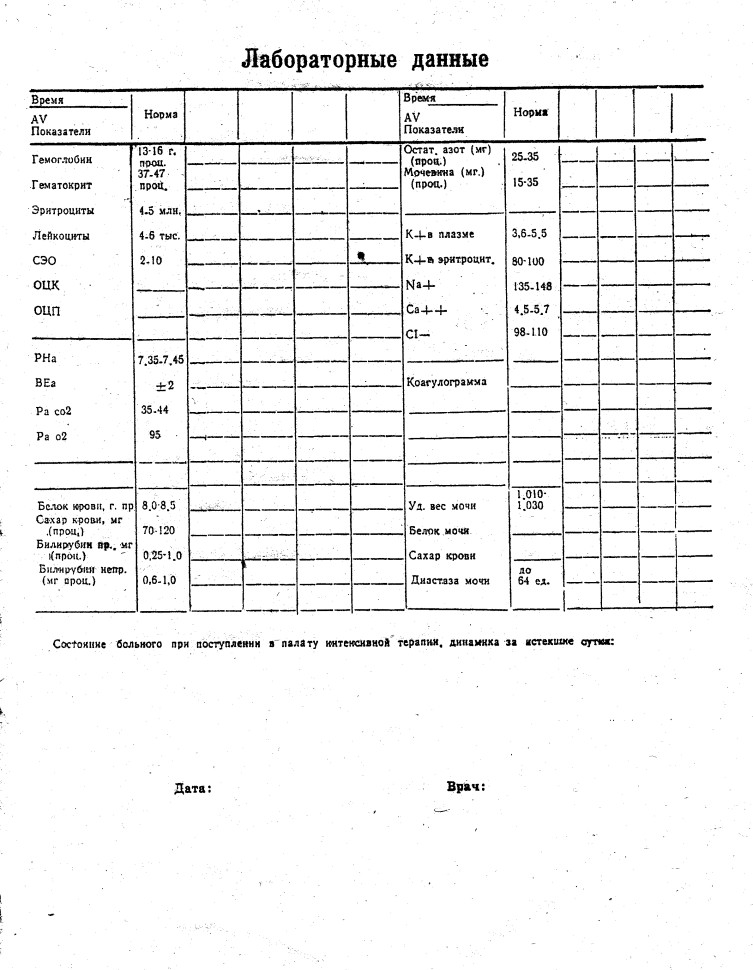
Рисунок 28 (продолжение). Карта интенсивной терапии
правильность положения и функционирования катетера, завершать вливание введением гепаринового «замка», ежедневно (при необходимости – чаще) менять повязку вокруг катетера.
При наличии дренажей следует контролировать их правильное положение, следить за количеством и характером отделяемого, при появлении крови немедленно сообщать об этом врачу.
Нужно контролировать общее состояние больного, чтобы вовремя обнаружить возникновение ухудшения. При проведении аппаратной ИВЛ необходимо своевременно выявлять десинхронизацию дыхания и неадекватность вентиляции (повышение двигательной активности, признаки гипоксии, попытки самостоятельных вдохов и т.п.). Нужно ежечасно (при необходимости – чаще) измерять физиологические параметры (АД, ЧСС, ЦВД, ЧДД, почасовой диурез, температуру), при проведении аппаратного наблюдения
– снимать показатели с монитора и фиксировать данные в карте интенсивной терапии (рисунок 28). Необходимо измерять объем выделенной жидкости за сутки (с мочой, рвотой, по дренажам).
Скрупулезное выполнение всего перечисленного является одним из необходимых условий успеха в лечении тяжелого больного.
Вопросы для повторения






