Рахитоподобные заболевания — генетически обусловленные и приобретенные состояния, сопровождающиеся изменениями костной ткани, фенотипически аналогичными витамин D-дефицитному рахиту.
Рахитоподобные заболевания отличаются от рахита этиологией, но имеют фенотипическое сходство с ним (деформации скелета), в основе которого лежит нарушение обмена фосфора и кальция. Наибольшее клиническое значение имеют заболевания, обусловленные патологией почек (наследственные нефропатии).
Патогенез. В настоящее время выделяют четыре группы наследственных нефропатий с рахитоподобными изменениями (табл. 10-4). Ведущее патогенетическое звено может быть реализовано в ЖКТ, печени, почках, костной ткани; возможен дефект обмена веществ.
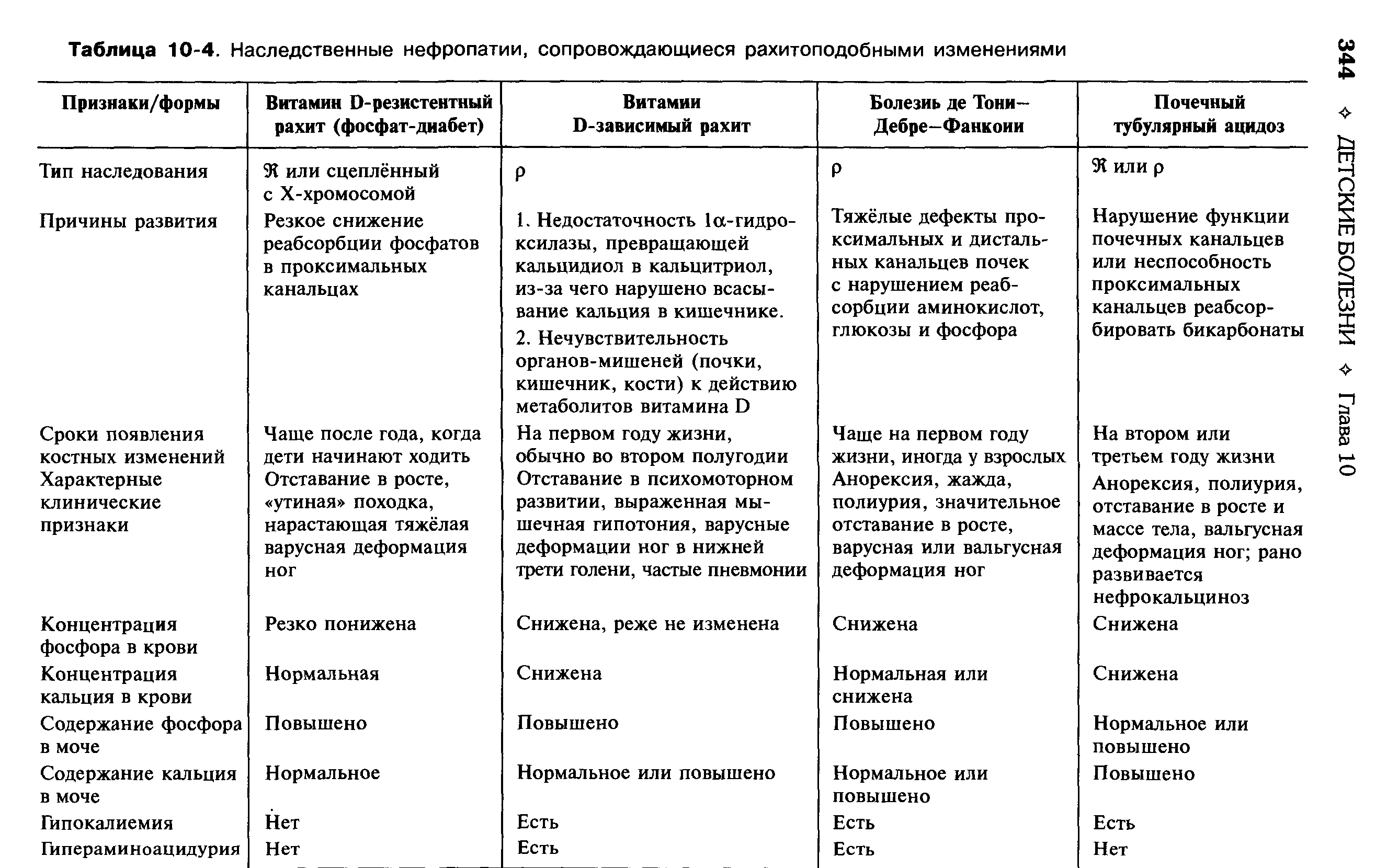
Диагностика рахитоподобных заболеваний основывается на семейном анамнезе (выявляют наличие низкорослых родственников с деформациями костной системы) и клинической картине (отставание детей в росте, мочевой синдром, выраженная мышечная гипотония, поздняя О- или Х-образная деформация ног, сохраняющаяся после 2-4 лет).
В дифференциальной диагностике отдельных рахитоподобных заболеваний имеет значение тип деформации нижних конечностей. Так, варусная деформация характерна для витамин D-резистентного рахита и возможна при болезни де Тони-Дебре-Фанкони. Деформации вальгусного и смешанного типов возможны при дистальном типе почечного тубулярного ацидоза и болезни де Тони-Дебре-Фанкони. Наиболее сложен дифференциальный диагноз тяжёлой формы классического и витамин D-зависимого рахита. Обычный рахит развивается на фоне отсутствия его профилактики, а положительный эффект от лечения витамином D в дозе 2000-4000 МЕ/сут становится очевидным уже через 2-3 нед, чего не наблюдают при витамин D-зависимом рахите.
Лечение рахитоподобных заболеваний проводит педиатр совместно с генетиками и нефрологами. Необходим постоянный биохимический контроль крови и мочи, так как при некоторых формах рахитоподобных заболеваний с лечебной целью витамин D назначают по 30- 50 тыс. МЕ/сут непрерывно в течение 1-5 лет. Широко используют и активные метаболиты витамина D.
Прогноз. При своевременной диагностике и правильном лечении у большинства детей отмечают ремиссию. При отсутствии лечения к 5- 7 годам острое течение заболевания переходит в подострое. К 13- 15 годам возможна реконвалесценция, но чаще формируется ХПН. Хирургическую коррекцию деформации нижних конечностей не следует проводить ранее 10-12 лет.
НЕРЕВМАТИЧЕСКИЕ КАРДИТЫ У ДЕТЕЙ
ОПРЕДЕЛЕНИЕ
Миокардит — заболевание миокарда воспалительного генеза, возникающее под действием различных инфекционных агентов, характеризуется воспалительной инфильтрацией миокарда с фиброзом, некрозом и (или) дегенерацией миоцитов. В воспалительный процесс могут вовлекаться кардиомиоциты, интерстициальная ткань, сосуды, проводящая система сердца, а также перикард. Миокардит может быть как острым, так и хроническим.
ЭТИОЛОГИЯ МИОКАРДИТОВ
В зависимости от этиологического фактора, вызывающего миокардиты, выделяют 3 формы заболевания:
— инфекционные миокардиты;
— аллергические миокардиты;
— токсико-аллергические миокардиты.
Наиболее частой причиной миокардита являются вирусы. Вирусами, вызывающими миокардит являются энтеровирусыКоксаки А и В, ЕСНО, вирусы краснухи, паротита, аденовирус, вирус герпеса, Эпштейна-Барра, цитомегаловирус, вирус гриппа и др.
Дети в течение длительного времени могут быть носителями вируса, в ряде случаев клинически это может проявиться в более поздний период или симптомы заболевания могут отсутствовать. Если женщина была инфицирована в детском возрасте, в период беременности существует реальная возможность передачи вируса от матери плоду внутриутробно, либо в неонатальном периоде. Носительство цитомегаловирусной инфекции и вируса простого герпеса часто являются причиной возникновения внутриутробного миокардита.
Наиболее частой причиной миокардитов у детей является вирус Коксаки В, на его долю приходится около 50 % случаев заболевания. Коксаки вирусы имеют сродство к специфическим рецепторам, расположенным на клетках мишенях миокарда. Важно подчеркнуть, что инфекция, вызванная Коксаки вирусом или другими энтеровирусами, в половине случаев носит стертый характер, что существенно затрудняет диагностику. Среди детей, умерших от миокардита, вызванного вирусом Коксаки В, антиген выделяется в 41 % случаев.
Возможна бактериальная этиология заболевания. Миокардит могут вызывать стрептококки, пневмококки, гонококки, менингококки, возбудители дифтерии, сальмонеллеза, туберкулеза, бруцеллеза и др. У детей грудного возраста бактериальные миокардиты возникают нередко в связи пупочным, кожным, отогенным сепсисом, в более старшем возрасте миокардит может осложнить течение гематогенного остеомиелита.
Простейшие такжемогут вызывать миокардиты. Известны миокардиты, развившиеся на фоне токсоплазмоза, амебиаза. Для токсоплазмоза характерны врожденные кардиты, сочетающиеся с пневмонией, нефритом, энцефалитом, гепатоспленомегалией, гидро- и микроцефалией. Паразитарные поражения миокарда наблюдаются при токсокарозе, эхинококкозе. Грибковые поражения миокарда возможны при актиномикозе, гистоплазмозе, кандидозе.
В связи с тем, что кардиоваскулярные симптомы воспаления миокарда, в большинстве случаев, имеют неспецифический характер, идентификация специфического этиологического фактора, вызвавшего миокардит, основывается на характерных для того или иного агента экстракардиальных симптомах.
К аллергическим миокардитам относятся лекарственные, сывороточные, поствакцинальные.
Токсико-аллергические поражения миокарда наблюдаются при диффузных заболеваниях соединительной ткани, а также в результате повреждения миокарда физическими и химическими агентами.
ПАТОГЕНЕЗ МИОКАРДИТОВ
Следует выделять три основных патогенетических механизма развития поражения миокарда в виде воспалительной реакции под действием инфекционных агентов:
1) проникновение инфекционных агентов в миокард;
2) продукция миокардиальных токсинов (например, при дифтерийном миокардите);
3) иммунное поражение миокарда.
В настоящее время патогенез миокардитов рассматривается как иммунопатологический феномен. В возникновении миокардитов большая роль принадлежит аутоиммунным механизмам, запускаемым кардиотропными вирусами в условиях измененной иммунологической толерантности. Иммунопатологическая модель заболевания изучалась наиболее углубленно при заражении животных вирусами Коксаки В. Показано, что вирусемия возникает через 24–72 ч после заражения животных вирусом Коксаки В, достигает максимума через 72–96 ч, вскоре после этого титр вируса уменьшается, и через 7–8 дней после заражения не определяется, вместе с тем нарастает концентрация антител.
Выделяют 3 фазы воспалительного процесса: острая, подострая и хроническая.
Острая фаза. Вирусемия может приводить к непосредственному проникновению вируса в кардиомиоциты с последующей репликацией или цитопатическими эффектами. Миокардит возникает лишь при сочетании внедрения вируса в клетку и нарушенной иммунологической реактивности. Так, в нормальных условиях латентная вирусная инфекция вызывает интеграцию вирусной РНК с геномом клетки, вследствие чего развивается противовирусный иммунитет. При неблагоприятных условиях вирус выходит из-под контроля иммунной системы организма хозяина, вызывая деструкцию миофибрилл. Острая фаза воспаления начинается с 3-го дня инфекционного процесса. Она связана с прямым цитотоксическим действием вируса, что приводит к развитию некроза в миофибриллах. Миоциты пациентов с развивающимся миокардитом вырабатывают внутриклеточные молекулы адгезии 1-го типа, играющие большую роль в дальнейшем развитии миокардиального воспаления.
Подострая фаза —вирусоиндуцируемая аутоиммунная фаза, опосредованная Т-клетками (4–14-й день воспалительного процесса). В ответ на деструкции миофибрил образуются аутоантигены, развивается иммунный ответ, опосредованный Т-лимфоцитами. Т-лимфоциты не влияют существенно на элиминацию вируса, но оказывают значительную роль в степени активности воспалительного ответа. Животные с дефицитом Т-лимфоцитов развивают значительно меньшую интенсивность некроза миокарда. Цитотоксические Т-лимфоциты поражают миокардиальные клетки, происходит активация макрофагов, продуцирующих противоспалительные цитокины, такие, как интерлейкин-1β, интерлейкин-2, интерлейкин-6, фактор некроза опухоли, интерферон. Под действием интерлейкина-2 происходит активация натуральных киллеров и цитотоксических лимфоцитов. Кроме цитотоксических Т-лимфоцитов в патогенезе миокардитов большое значение имеет недостаточность естественных киллерных клеток. Именно естественные Т-киллерные клетки уничтожают лимфоциты, инфицируемые вирусами. «Киллеры» являются непрямым модулятором миокардиального повреждения, препятствуя поражению миоцитов вирусом. В экспериментальных исследованиях показано, что у животных, имеющих истощение функциональной активности естественных киллерных клеток, во время иммунного процесса, как правило, развивается гораздо более выраженная степень миокардита. Патогенное действие иммунных факторов может быть направлено непосредственно на сократительный аппарат миокарда, сосудистую стенку или соединительно-тканные структуры.
В подострую фазувоспаления увеличивается синтез оксида азота, что сопровождается как положительными, так и отрицательными эффектами. К положительным эффектам оксида азота следует относить ограничение возможности репликации вируса. Отрицательным эффектом синтеза оксида азота является стимуляция воспалительного процесса, снижение сократительной способности миокарда.
Хроническая фаза миокардита начинается с 15-го дня заболевания и продолжается до 90 дня и характеризуется диффузным миокардиальным фиброзом и сердечной недостаточностью, при этом происходит персистенция РНК в кардиомицитах, что приводит к гибели последних и активации цитотоксических Т-лимфоцитов и процесс переходит в аутоиммунную фазу с формированием дилатационнойкардиомиопатии.
Выделяют несколько механизмов повреждающего воздействия на сердце при инфекционном процессе:
1. Подавление или активация иммунных процессов в результате размножения вирусов в клетках иммунной системы, активация гуморального и подавление клеточного иммунитета.
2. Фиксация на начальном этапе заболевания цитофильных антител на структурах сердца с последующим развитием реакций гиперчувствительности немедленного типа.
3. Иммунокомплексное повреждение миокарда циркулирующими иммунными комплексами (вирус-антитело-комплемент).
4. Патогенное действие на кардиомиоциты сенсибилизированных лимфоцитов с возникновением клеточных реакций замедленной гиперчувствительности.
5. Подавление иммунного ответа сдисфункцией Т-лимфоцитов (вторичный иммунодефицит).
6. Индукция аутоиммунных процессов вследствие образования аутоантигенов, при этом характерно пониженное образование Т-супрессоров, активация хелперного воздействия и стимуляция В-лимфоцитов.
Рассматривают и другие пути повреждения миокарда, вызываемые Т-лимфоцитами. Они включают активацию макрофагов, продуцирующих антитела и антителозависимые клетки-медиаторы цитокинов, прямой лизис антител и активацию комплемента, а также воздействие на цитотоксические Т-клетки.
КЛАССИФИКАЦИЯ МИОКАРДИТОВ
Наиболее удобную классификацию неревматических кардитов у детей предложила профессор Н. А. Белоконь. Эта классификация учитывает этиологический фактор, форму, течение, тяжесть кардита, степень сердечной недостаточности, исходы и осложнения (таблица 1).
Таблица 1 — Классификация неревматических кардитов у детей (Н. А. Белоконь, 1984)
| Период возникновения заболевания | Врожденный («ранний», «поздний»), приобретенный |
| Этиологический фактор | Вирусный, вирусно-бактериальный, бактериальный, паразитарный, грибковый, иерсиниозный, аллергический (лекарственный, сывороточный, поствакцинный), идиопатический |
| Форма | Кардит, поражение проводящей системы сердца |
| Течение | Острое — до 3-х месс., подострое — до 18 мес., рецидивирующее, первично-хроническое (застойный, гипертрофический, рестриктивный вариант) |
| Степень тяжести | Легкая, средняя, тяжелая |
| Форма и стадия сердечной недостаточности | Левожелудочковая I, IIА, IIБ, III ст. Правожелудочковая I, IIА, IIБ, III ст. Тотальная |
| Исходы и осложнения | Кардиосклероз, гипертрофия миокарда, нарушение ритма и проводимости, легочная гипертензия, поражение клапанного аппарата, констриктивныймиоперикардит, тромбоэмболический синдром |






