ГПС
Хроническая гранулематозная болезнь
Очаговая гипертрофия складок слизистой
Очаговая пилорическая гематома
Энтерогенная киста желудка
Опухоли (удетей очень редко), например, лейомиома,
лейомиосаркома, лейомиобластома, липома, липосаркома,
нейрофиброма
Аберрантная поджелудочная железа
Гамартома
Пилороспазм (антральная дискинезия). Пилороспазм относительно часто встречается у детей и может вызывать симптоматику, сходную с ГПС, но без пальпируемого привратника. Это может быть связано с повышенной стимуляцией n. vagus и повышенной кислотностью желудочного сока. Повышенный пилорический тонус также наблюдается при неврологических расстройствах и в этих случаях его легко спутать с ГПС при исследовании с приемом барием. При сонографии пилорический отдел имеет нормальную мышечную толщину, но этот признак имеет ограниченное значение из-за слабой передачи перистальтических волн и задержки опорожнения желудка.
Псевдогипертрофический пилорический стеноз. Пилорическая мускулатура может быть утолщенной во время мышечного сокращения, особенно при наличии пилороспазма. Это временное утолщение может выглядеть еще большим, если сечение через пилорический отдел косое. Непостоянный характер этой находки можно подтвердить исследованием пилорического отдела через некоторые промежутки времени.
Очаговая гиперплазия складок слизистой. Очаговая фовеолярная гиперплазия - частая причина полипов желудка у взрослых, но редкая у детей. Считается, что полипы появляются вследствие повышенной регенерации слизистой оболочки после повреждения и могут быть связаны с частичной гастрэктомией, желчным рефлюксом и болезнью Менетрие. Полипы обычно асимптомны, но были описаны случаи, когда они являлись причиной обструкции выходного тракта желудка у новорожденных. Они выглядят как дольчатые пилорические массы такой же эхогенности как и слизистая, но с нормальным пилорическим мышечным слоем.
Антропилорическая мембрана. Наличие мембран поперек кишки - форма очаговой атрезии, которая, как считают, возникает вследствие внутриутробных стрессовых воздействий, таких как аноксия или очаговая ишемия. Поскольку кишечник растет, рубцы вызывают очаговые сужения. Кишечная обструкция обычно неполная из-за наличия маленьких отверстий в мембране. Мембрана может выглядеть как постоянно определяющаяся полоска, окруженная жидкостью. Если мембрана расположена в дистальном отделе пилоруса, то ее легко спутать с разделением между пилорическим отделом желудка и двенадцатиперстной кишкой.
Гематома привратника. Маленькие внутристеночные гематомы часто встречаются в пищеводе и желудке, особенно после эндоскопии. Они редко проявляются симптомами и обычно не видны при ультрасонографии. Большие гематомы могут быть распознаны как анэхогенные внутристеночные образования. Большие, проявляющиеся клинически гематомы редки и обычно встречаются при заболеваниях, связанных с нарушением свертывания крови, или другой патологии. Описан случай пилорической гематомы, которая вызвала обструкцию выходного тракта желудка у ребенка. Она выглядела как анэхогенное кольцо вокруг нормальной пилорической мышцы и на основании этого проявления была дифференцирована от ГПС.
СПИСОК ЛИТЕРАТУРЫ
18. Бабкова И.В., Мишукова Л.Б., Ларичев С.Е. Ультразвуковая дианостика нарушения внутристеночного кровотока при острой тонкокишечной непроходимсти с помощью допплерографии // Медицинская визуализация. – 2000. N3. –C.5-9.
19. Богер М.М., Мордвов С.А.Ультразвуковая диагностика в гастроэнтерологии. - Новосибирск: Наука, 1988. - 159 c.
20. Буянов В.М., Ишутинов В.Д., Дорошев И.А. Ультразвуковое исследование в диагностике механической кишечной непроходимости // Медицинская радиология. – 1993. – N8. – С.11-13.
21. Гребенев А.Л., Мягкова Л.П. Болезни кишечника. - М.: Медицина, 1994.
22. Гуревич А.Р., Кушнеров А.И, Маркевич Ю.В. Ультразвуковая диагностика спаек брюшной полости // Здравоохранение. - 1996. - № 6. - C.40-41.
23. Дворяковский И.В. Эхография внутренних органов.- М.: Медицина, 1994. - C. 186-208.
24. Дорошев И.А., Буянов В.М., Титкова И.М. Прогностическое значение ультразвукового исследования в диагностике острой механической тонкокишечной непроходимости // Cовременные методы ультразвуковой диагностики заболеваний сердца, сосудов и внутренних органов. Тез. докл. - Москва, 1996. - 203 с.
25. Ерюхин И.А., Петров В.П., Ханевич М.Д. Кишечная непроходимость: Руководство для врачей. – СПб.: Практ. мед., 1999. – 443 с.
26. Кушнеров А.И. Возможности ультразвуковой диагностики вариантов развития толстой кишки // Медицинские новости. - 1996. - № 5. - C.34-36.
27. Кушнеров А.И., Маркварде М.М. Ультразвуковая диагностика долихоколон и долихосигмы // Cовременные методы ультразвуковой диагностики заболеваний сердца, сосудов и внутренних органов: Тез. докл. - М.,1996. - C.227-228.
28. Кушнеров А.И. Ультразвуковая диагностика периколитов // 1-й съезд Белорусской ассоциации специалистов ультразвуковой диагностики в мед.: Тез.докл. - Мн., 1996. - 31 c.
29. Кушнеров А.И. Возможности ультразвуковой диагностики рака толстой кишки // Здравоохранение. - 1996. - N.12. - C.34-36.
30. Кушнеров А.И. Ультразвуковая диагностика структурных и функциональных изменений основания червеобразного отростка // Медицинские новости.- 1997. - N.1. - C.27-29.
31. Кушнеров А.И. Возможности ультразвуковой диагностики неопухолевых заболеваний толстой кишки // Медицинские новости. - 1997. - N 7. - C.23-28.
32. Кушнеров А.И. Ультразвуковое исследование брыжейки толстой кишки // Новости лучевой диагностики. - 1998. - N 4. - C.20-21.
33. Кушнеров А.И. Лимитированное ультразвуковое исследование желудка и толстой кишки // Медицинские новости. - 1998. - N 9. - C.24-28.
34. Кушнеров А.И. Возможности ультразвуковой ирригоскопии в распознавании параколитических изменений // Здравоохранение. - 1999. - N 3. - C.41- 43.
35. Кушнеров А.И., Пручанский В.С., Минько Б.А., Матвеев В.Е. Стандартизация ультразвукового исследования при опухолях ободочной и прямой кишок / Материалы 8-го Всероссийского съезда рентгенологов и радиологов «Алгоритмы в лучевой диагностике и программы лучевого и комплексного лечения больных»: Тез. докл. - М., 2001. – 112 с.
36. Кушнеров А.И., Пручанский В.С., Минько Б.А. Ультразвуковая и гидроультразвуковая диагностика опухолевых заболеваний ободочной и прямой кишок // Вестник рентгенологии и радиологии. – 2001. – N.4. – C.35-42.
37. Кушнеров А.И.Ультразвуковая диагностика тонко- и толстокишечной непроходимости // Медицинская панорама. – 2002. – N4. – С.34-36.
38. Минушкин О.Н., Ищенко Н.С., Орлова Л.П. Ультразвуковое исследование желудка и толстой кишки // 1987. –Т.59.N.12. – C.102-104.
39. Орлова Л.П., Маркова Е.В., Маринушкин А.М. и др. Роль эндоректального ультразвукового исследования в диагностике малигнизации ворсинчатых опухолей прямой кишки // Ультразвуковая и функциональная диагностика. - 2003. – N.1 - C.11-16.
40. Торбунов А.С., Сорокин Д.К., Кушнеров А.И. Сонография и лапароскопический адгезиолизис в лечении спаечной болезни брюшной полости // Эндоскопическая хирургия. – 2001. – N.3. – 79 с.
41. Balthasar E.J. Acute Appendicitis: CT and US Correlation in 100 Patients // Radiology. - 1994. - Vol.190. - P.31-35.
42. Chesbrough R., Burkhard T., Balsara Z. et al. Self-Localization in US of Appendicitis: An Addition to Graded Compression // Radiology. - 1993. - Vol.187. - P.349-351.
43. Danse E., Van Beers B., Goffette P. et al. Acute intestinal ischemia due to occlusion of the superior mesenteric artery: detection with Dopplel sonography // J. Ultrasound Med. - 1996. - Vol.15. - P.323-326.
44. Dux M., Richter G.M., Roeren T. Gastrointestinale Diagnostik mit Hydrosonographie und Hydro-CT, Teil 2: Dickdarmkarzinom // Rofo Fortschr. Geb. Rontgenstr. Neuen Bildgeb. Verfahr. - 1996. - Bd.164, N5. - S.359-367.
45. Kushnerov A.I. Irritable bowel syndrome, ulcerative colitis and Chrons disease: ultrasound (US) diagnosis with prevented saline cellulose enema as an echographic contrast agent: new concepts in diagnosis // Polish-Byelorussian-Ukranian Falk Symposium. New Concepts on Etiopathogenesis and Treatment of Inflammatory Bowel Diseases. - September 10-11, 1999. Warsaw (Poland). - p.33.
46. Kushnerov A.I. Combined echo-endoscopic investigation of noninflammatory bowel diseases // Polish-Byelorussian-Ukranian Falk Symposium. New Concepts on Etiopathogenesis and Treatment of Inflammatory Bowel Diseases. - September 10-11, 1999. Warsaw (Poland). - p.51.
47. Kushnerov A.I. Ulcerative colitis, Crohn disease, Irritable bowel syndrome: ultrasound diagnosis with prevented saline cellulose enema as an echographic contrast agent // International Congress of medical Polonia. - June 1-4, 2000. Warsaw (Poland). - p.77.
3.2.3.4.
ТЕМА: Ультразвуковая диагностика воспалительных заболеваний желудка.
УЧЕБНЫЕ ВОПРОСЫ:
1. Сонографические проявления хронической гранулематозной болезни.
2. Язвенная болезнь желудка.
3. Ультразвуковые изменения в стенке желудка при язвенной болезни.
4. Ультразвуковой мониторинг при лечении язвы желудка и его значение для ранней диагностики злокачественных поражений желудка.
Хроническая гранулематозная болезнь. В основе этого заболевания лежит нарушение функционирования фагоцитов, которые способны поглощать бактерии, но не способны их убить. Хроническая гранулематозная болезнь приводит к повышенной восприимчивости opганизма к бактериальной инфекции, особенно к стафилококкам. Это наследственное заболевание, передаваемое Х - хромосомой, или (реже) как аутосомно-рецессианый признак. Хроническая инфекция ведет к образованию гранулематозной ткани, особенно в легких, печени и антральном отделе желудка. Гранулемы могут в конечном счете кальцифицироваться и стать видимыми на обзорной рентгенограмме. Поражение антрального отдела желудка вызывает утолщение стенки и сужение просвета. Дети с этой патологией обычно старше, чем при ГПС, и развитие симптоматики более медленное. Лечение антибиотиками обычно успешно восстанавливает проходимость выходного тракта желудка без хирургического вмешательства.
Язва желудка. Диагностика язвенной болезни желудка и контроль за ее рубцеванием является прерогативой не только эндоскопического и рентгенологического методов исследования. В настоящее время для диагностики язвенной болезни желудка и мониторинга ее рубцевания целесообразно использовать трансабдоминальное ультразвуковое исследование (в совокупности с данными методами исследования) как наиболее доступное, простое в исполнении и в то же время привносящее дополнительную информацию о внутристеночных изменениях. Только комплексное использование лучевых и эндоскопических методов позволяет с учетом специфических возможностей каждого из них своевременно не только обнаружить язвенный дефект стенки желудка, но и проследить процесс ее рубцевания.
В последние годы в качестве дополнительных методов диагностики заболеваний желудка вообще и язвенной болезни, в частности, стали достаточно широко использоваться ультразвуковое исследование (УЗИ), рентгеновская компьютерная томография (РКТ) и эндосонография, которые позволяют визуализировать не только патологический субстрат - язвенный дефект в стенке желудка, но и саму желудочную стенку, а тем самым более определенно высказываться о природе и возможных осложнениях выявленного изъязвления. Был даже разработан ультразвуковой симптомокомплекс язвенной болезни желудка. Тем не менее отмечалось, что с целью наиболее всесторонней диагностики и выбора необходимой тактики лечения язвенных поражений желудка данные методы исследования не должны конкурировать между собой. Так, в частности, ультразвуковое исследование целесообразно использовать в комплексе с рентгенологическими и эндоскопическими методами. Важное значение при ультразвуковом исследовании желудка придается изучению воспалительного отека, окружающего язвенный дефект. В 95,2% случаев при диаметре язвенного дефекта менее 2 см и глубине менее 1,5 см периульцерозный отек имеет наиболее характерные ультразвуковые признаки: симметричен по отношению к язвенному дефекту, толщина его не превышает 1 см, а по протяженности он не более чем в 2 раза превышает сам язвенный дефект.
Установлены самые характерные ультразвуковые признаки язвенной болезни желудка:
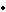 язвенный дефект правильной формы, с четкими, ровными контурами, "выходящий" за пределы желудочной стенки;
язвенный дефект правильной формы, с четкими, ровными контурами, "выходящий" за пределы желудочной стенки;
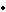 нарушение послойного строения стенки желудка в области дна язвы и воспалительного отека различной степени выраженности в зависимости от диаметра и глубины язвенного кратера;
нарушение послойного строения стенки желудка в области дна язвы и воспалительного отека различной степени выраженности в зависимости от диаметра и глубины язвенного кратера;
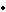 симметричное утолщение стенки желудка за счет воспалительного отека вокруг язвенного дефекта, не превышающее 1 см;
симметричное утолщение стенки желудка за счет воспалительного отека вокруг язвенного дефекта, не превышающее 1 см;
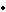 протяженность воспалительного периульцерозного отека стенки желудка, не превышающая язвенный дефект более чем в 2 раза.
протяженность воспалительного периульцерозного отека стенки желудка, не превышающая язвенный дефект более чем в 2 раза.
Необходимо отметить, что один из важных критериев язвенной болезни желудка - ограниченность внутристеночных морфологических изменений по отношению к определенному отделу желудка. Эти изменения, в свою очередь, нашли отражение в ультразвуковой семиотике, что отличает ее (в совокупности с другими признаками) от злокачественного изъязвления.
Чувствительность трансабдоминального ультразвукового исследования в диагностике язвенной болезни желудка составила 89%, специфичность - 85%, точность - 86%.
Специфичность описанных ультразвуковых признаков язвенной болезни желудка снижактся по мере увеличения глубины и диаметра язвенного кратера, которые при глубине язв более 1,5 см и диаметре 2,5 см встретились только в 50% случаев. Данные язвы значительно чаще приходилось дифференцировать от злокачественных изъязвлений желудка.
Обращает на себя внимание тот факт, что размеры язвенного кратера в совокупности с воспалительным отеком при ультразвуковом исследовании, как правило, превышают в 1,5 и более раза размеры язвенного дефекта, выявляемого посредством рентгенологического и эндоскопического методов исследования. Данный факт объясняется тем обстоятельством, что при ультразвуковом исследовании в отличие от эндоскопического и рентгенологического методов удается более точно визуализировать внутристеночные изменения, сопутствующие язвенному дефекту, размеры которого в совокупности с размерами язвенного кратера дают наиболее точное представление о размерах язвы желудка.
Учитывая, с одной стороны, простоту выполнения трансабдоминального ультразвукового исследования, а с другой - получение более полной информации о внутристеночных изменениях, сопутствующих язвенному дефекту, ультразвуковой метод исследования является эффективным средством мониторинга за рубцеванием язв желудка.
Эндоскопическая динамика рубцевания язвы характеризуется на первом этапе более четким отграничением язвенного дефекта от окружающей слизистой оболочки, уменьшением его размеров, очищением дна язвы от фибрина и появлением грануляционной ткани, образованием вначале красного, затем белого рубца на фоне стихания воспалительных изменений окружающей слизистой оболочки желудка. Ультразвуковая динамика рубцевания язвенного дефекта характеризуется уменьшением воспалительного отека и язвенного кратера (диаметра и глубины), восстановлением послойного строения стенки желудка в месте язвенного дефекта. После эндоскопической констатации рубцевания язвы желудка (начиная с красного рубца) ультразвуковые признаки воспалительных внутристеночных изменений язвы желудка сохраняются еще в течение 1-2 месяцев и проявляются утолщением, уплотнением первого и частично второго эхографических слоев (соответствующих слизистому, подслизистому и частично мышечному слоям). Актуальность и необходимость постоянного ультразвукового мониторинга за рубцеванием язвы желудка крайне необходима, так как доказано, что лечение диспептических симптомов язвенной болезни желудка без инструментального ультразвукового контроля является одной из причин задержки установления диагноза рака желудка у наблюдаемых больных язвенной болезнью желудка. Зачастую наступает рубцевание язвенного дефекта, несмотря на злокачественный характер изъязвления.
СПИСОК ЛИТЕРАТУРЫ
48. Бабкова И.В., Мишукова Л.Б., Ларичев С.Е. Ультразвуковая дианостика нарушения внутристеночного кровотока при острой тонкокишечной непроходимсти с помощью допплерографии // Медицинская визуализация. – 2000. N3. –C.5-9.
49. Богер М.М., Мордвов С.А.Ультразвуковая диагностика в гастроэнтерологии. - Новосибирск: Наука, 1988. - 159 c.
50. Буянов В.М., Ишутинов В.Д., Дорошев И.А. Ультразвуковое исследование в диагностике механической кишечной непроходимости // Медицинская радиология. – 1993. – N8. – С.11-13.
51. Гребенев А.Л., Мягкова Л.П. Болезни кишечника. - М.: Медицина, 1994.
52. Гуревич А.Р., Кушнеров А.И, Маркевич Ю.В. Ультразвуковая диагностика спаек брюшной полости // Здравоохранение. - 1996. - № 6. - C.40-41.
53. Дворяковский И.В. Эхография внутренних органов.- М.: Медицина, 1994. - C. 186-208.
54. Дорошев И.А., Буянов В.М., Титкова И.М. Прогностическое значение ультразвукового исследования в диагностике острой механической тонкокишечной непроходимости // Cовременные методы ультразвуковой диагностики заболеваний сердца, сосудов и внутренних органов. Тез. докл. - Москва, 1996. - 203 с.
55. Ерюхин И.А., Петров В.П., Ханевич М.Д. Кишечная непроходимость: Руководство для врачей. – СПб.: Практ. мед., 1999. – 443 с.
56. Кушнеров А.И. Возможности ультразвуковой диагностики вариантов развития толстой кишки // Медицинские новости. - 1996. - № 5. - C.34-36.
57. Кушнеров А.И., Маркварде М.М. Ультразвуковая диагностика долихоколон и долихосигмы // Cовременные методы ультразвуковой диагностики заболеваний сердца, сосудов и внутренних органов: Тез. докл. - М.,1996. - C.227-228.
58. Кушнеров А.И. Ультразвуковая диагностика периколитов // 1-й съезд Белорусской ассоциации специалистов ультразвуковой диагностики в мед.: Тез.докл. - Мн., 1996. - 31 c.
59. Кушнеров А.И. Возможности ультразвуковой диагностики рака толстой кишки // Здравоохранение. - 1996. - N.12. - C.34-36.
60. Кушнеров А.И. Ультразвуковая диагностика структурных и функциональных изменений основания червеобразного отростка // Медицинские новости.- 1997. - N.1. - C.27-29.
61. Кушнеров А.И. Возможности ультразвуковой диагностики неопухолевых заболеваний толстой кишки // Медицинские новости. - 1997. - N 7. - C.23-28.
62. Кушнеров А.И. Ультразвуковое исследование брыжейки толстой кишки // Новости лучевой диагностики. - 1998. - N 4. - C.20-21.
63. Кушнеров А.И. Лимитированное ультразвуковое исследование желудка и толстой кишки // Медицинские новости. - 1998. - N 9. - C.24-28.
64. Кушнеров А.И. Возможности ультразвуковой ирригоскопии в распознавании параколитических изменений // Здравоохранение. - 1999. - N 3. - C.41- 43.
65. Кушнеров А.И., Пручанский В.С., Минько Б.А., Матвеев В.Е. Стандартизация ультразвукового исследования при опухолях ободочной и прямой кишок / Материалы 8-го Всероссийского съезда рентгенологов и радиологов «Алгоритмы в лучевой диагностике и программы лучевого и комплексного лечения больных»: Тез. докл. - М., 2001. – 112 с.
66. Кушнеров А.И., Пручанский В.С., Минько Б.А. Ультразвуковая и гидроультразвуковая диагностика опухолевых заболеваний ободочной и прямой кишок // Вестник рентгенологии и радиологии. – 2001. – N.4. – C.35-42.
67. Кушнеров А.И.Ультразвуковая диагностика тонко- и толстокишечной непроходимости // Медицинская панорама. – 2002. – N4. – С.34-36.
68. Минушкин О.Н., Ищенко Н.С., Орлова Л.П. Ультразвуковое исследование желудка и толстой кишки // 1987. –Т.59.N.12. – C.102-104.
69. Орлова Л.П., Маркова Е.В., Маринушкин А.М. и др. Роль эндоректального ультразвукового исследования в диагностике малигнизации ворсинчатых опухолей прямой кишки // Ультразвуковая и функциональная диагностика. - 2003. – N.1 - C.11-16.
70. Торбунов А.С., Сорокин Д.К., Кушнеров А.И. Сонография и лапароскопический адгезиолизис в лечении спаечной болезни брюшной полости // Эндоскопическая хирургия. – 2001. – N.3. – 79 с.
71. Balthasar E.J. Acute Appendicitis: CT and US Correlation in 100 Patients // Radiology. - 1994. - Vol.190. - P.31-35.
72. Chesbrough R., Burkhard T., Balsara Z. et al. Self-Localization in US of Appendicitis: An Addition to Graded Compression // Radiology. - 1993. - Vol.187. - P.349-351.
73. Danse E., Van Beers B., Goffette P. et al. Acute intestinal ischemia due to occlusion of the superior mesenteric artery: detection with Dopplel sonography // J. Ultrasound Med. - 1996. - Vol.15. - P.323-326.
74. Dux M., Richter G.M., Roeren T. Gastrointestinale Diagnostik mit Hydrosonographie und Hydro-CT, Teil 2: Dickdarmkarzinom // Rofo Fortschr. Geb. Rontgenstr. Neuen Bildgeb. Verfahr. - 1996. - Bd.164, N5. - S.359-367.
75. Kushnerov A.I. Irritable bowel syndrome, ulcerative colitis and Chrons disease: ultrasound (US) diagnosis with prevented saline cellulose enema as an echographic contrast agent: new concepts in diagnosis // Polish-Byelorussian-Ukranian Falk Symposium. New Concepts on Etiopathogenesis and Treatment of Inflammatory Bowel Diseases. - September 10-11, 1999. Warsaw (Poland). - p.33.
76. Kushnerov A.I. Combined echo-endoscopic investigation of noninflammatory bowel diseases // Polish-Byelorussian-Ukranian Falk Symposium. New Concepts on Etiopathogenesis and Treatment of Inflammatory Bowel Diseases. - September 10-11, 1999. Warsaw (Poland). - p.51.
77. Kushnerov A.I. Ulcerative colitis, Crohn disease, Irritable bowel syndrome: ultrasound diagnosis with prevented saline cellulose enema as an echographic contrast agent // International Congress of medical Polonia. - June 1-4, 2000. Warsaw (Poland). - p.77.
3.2.3.5.
ТЕМА: Ультразвуковая диагностика опухолей желудка.
УЧЕБНЫЕ ВОПРОСЫ:
1. Сонографические изменения в стенке желудка при ее опухолевом поражении.
2. Ультразвуковые признаки злокачественных опухолей желудка.
3. Сонографические признаки инвазивности опухолевого процесса
4. Ультразвуковые признаки доброкачественных опухолей желудка.
5. Допплерографические исследования при опухолевом поражении желудка.
При сонографии опухолей желудка применяются следующие методики: трансабдоминальное УЗИ желудка и органов брюшной полости, УЗИ в сочетании с ЦДК и энергетической допплерографией, эхоконтрастирование, эндосоноскопия.
При эхографии опухолей желудка все ультразвуковые признаки делятся на две группы: специфические (прямые) и неспецифические (непрямые). К специфическим эхографичесским признакам опухолей желудка относятся признаки, достоверно указывающие на наличие патологического процесса;
- утолщение стенки желудка в месте поражения более 6-7 мм в верхних отделах и более 9-10 мм в дистальных отделах, протяженность утолщения при этом может быть различной, в зависимости от характера и формы роста.
- нарушение характерной слоистости стенки, иногда все слои вливаются воедино;
- наличие эхопозитивного образования различных размеров и форм;
- ослабление или отсутствие перистальтики на протяжении более одного анатомического отдела желудка;
- неровность контуров.
Для злокачественных опухолей наиболее характерны неравномерное утолщение стенок и нарушение ее характерной слоистости, при доброкачественных новообразованиях чаще всего сохраняется характерная слоистость стенок желудка и контуры опухоли бывают более ровными и четкими.
К неспецифическим относятся те признаки, которые не позволяют достоверно определить патологический процесс в желудке:деформация контуров желудка, нечеткость контура и нарушение моторно-эвакуаторной функции желудка.
Выявлено, что быстрорастущие опухоли желудка обладают меньшей эхогенностью, чем медленно растущие новообразования.
Инвазивность процесса определяется по следующим эхографическим признакам: нарушение целостности слоев и размытость контуров серозной оболочки желудка на протяжении, размытость и нечеткость контуров окружающих тканей.
Наибольшие затруднения возникают в дифференциальной диагностике раковых язв желудка и каллезных язв, когда их эхографические признаки по некоторым параметрам совпадают. В таких случаях применяются методы цветного картирования кровотока с допплерографией, а также энергетическая допплерография, так как обычное УЗИ в реальном масштабе времени чаще бывает малочувствительным.
При качественной оценке данных цветового картирования кровотока и допплерографии опухолей желудка выявлено следующее: в злокачественных опухолях желудка (рак, лимфосаркома) кровоток чаще всего определяется в виде цветной мозаики – «пятен» или по смешанному типу. При слабой васкуляризации опухолей и язв, при их небольших (менее 10 мм) размерах можно использовать метод энергетической допплерографии или применять эхоконтрастный препарат «Levovist», который вводят внутривенно в концентрации 300 мг/мл, в количестве 2,5-5 г. Для лучшей визуализации можно применить эффект дыойного усиления эхосигналов путем сочетания энергодопплерографии с внутривенным введением эхоконтрастного препарата «Levovist» или других эхоконтрастных препаратов.
В доборокачественных опухолях сосуды визуализируются на протяжении, что характерно для полипа, лейомиомы и аденомы желудка кровоток в новообразованиях визуализируется по смешанному типу.
Для подслизистых липом желудка характерными являются отсутствие кровотока в самом образовании и наличие (в некоторых случаях) перифокального кровотока, внутренняя структура их однородная, эхогенность низкая. Для яязв желудка характерны обычный кровоток вокруг и резкое ослабление кровотока в зоне язвы вплоть до полного исчезновения при каллезных язвах с рубцеванием.
В язвенном инфильтрате визуализируется обычный кровоток.
Васкуляризация злокачественных опухолей осуществляется за счет системы аномальных сосудов, с выраженными анастомозами, шунтами между артериальными в венозными сосудами, хаотично разбросанных в опухолевой ткани. В доброкачественных опухолях сосуды являются непосредственными продолжениями терминальных артерий и вен.
Минимальный размер опухоли, при котором определяетсяы кровоток для рака желудка, составляет 4-5 мм, для полипа – 5-6мм. В этих случаях используется методика энергодопплерографии или эффект двойного (гармоничного) усиления эхо-сигналов, в этих случаях оценка кровотока проводится лишь качественно.
Для количественной оценки кровотока в небольших опухолях необходимо использовать эхоконтрастные препараты.
При количественной характеристике данных ЦДК кровотока в опухолях желудка придерживаются следующих показателей:
- индекс пульсационности - Рi
- индекс резистивности Ri.
Необходимо обращать внимание на локализацию опухолей желудка, так как это влияет на параметры кровотока.
Изменения гемодинамических параметров проводятся из нескольких точек артериального кольца большой и малой кривизны желудка. При изучении гемодинамичесих показателей в опухолях желудка стараются выделить артериальный тип кровотока, измерения проводятся также из нескольких точек.
Ультрасонография не очень достоверный метод визуализации пищеварительного тракта и поэтому не является решающим для диагностики злокачественных опухолей.
Доброкачественные опухоли желудка бывают трех различных видов:
1. подслизистые опухоли (лейомиома, шваннома, нефрофиброма, фиброма, липома, гемангиома)
2. полипы присходят из эпителиальных клеток, чаще имеют небольшие размеры
3. карциноиды.
Первичные опухоли желудка у детей встречаются редко, наиболее часто бывает тератома. Опухоли выглядят как гипоэхогенные образования, иногда имеющие кальцификаты. Обычно наблюдаются на первом году жизни и обнаруживаются чаще у мальчиков, чем у девочек. Гамартома стенки желудка приводит к заметному ее утолщению и выступает в просвет желудка наподобие полипов, что может быть ошибочно принято за остатки пищи.
Доброкачественные опухоли желудка бывают трех различных видов:
4. подслизистые опухоли (лейомиома, шваннома, нефрофиброма, фиброма, липома, гемангиома)
5. полипы присходят из эпителиальных клеток, чаще имеют небольшие размеры
6. карциноиды.
Аденокарцинома желудка редкая опухоль у детей, но частая у пожилых. Она вызывает утолщение стенки желудка со смешанной (чаще гипоэхогенной) эхоструктурой. Анэхогенные участки обнаруживаются вследствие очагового некроза.
Лимфома и лимфосаркома желудка проявляются относительно анэхогенными тканями и похожие изменения обнаруживаются при лейомиоме и лейомиосаркоме, хотя эти опухоли могут также проявляться комплексными или мультикистозными образованиями.
Гематома стенки желудка также проявляется анэхогенными или гипоэхогенными участками. Эти изменения часто выявляются в стенке желудка, особенно после эндоскопии. Причем чаще поражается тело желудка, реже - пилорический отдел. Сонографические проявления интрамуральных опухолей желудка также не вполне специфичны.
Рак желудка
95% этих опухолей являются аденокарциномами. Морфологически рак желудка может быть представлен внутрипросветным полипом, изъязвлением или скирром. Эхографическими признаками являются наличие внутрипрсветного образования, очагового или диффузного утолщения стенки желудка или экзофитное образование. Может обнаруживаться «симптом мишени» или атипичный «симптом мишени». Наличие асцита позволяет предполагать метастазы в брюшине.
Липома – доброкачественная опухоль желудка, происходящая из подслизистого слоя. Большинство липом бессимптомны, но при изъязвлении могут проявляться кровотечением. Эхографически гипоэхогенные образования, хорошо отграниченные, происзодящие из подслизистого слоя.
Лейомиома – наиболее распространенная опухоль за пределами слизистой оболчки желудка. Это подслизистые гипоэхогенные образования с ровными контурами. Они могут быть отграничены стенкой желудка, но могут расти в просвет желудка, формируя опухолевидное образование на ножке, либо экзофитно в направлении серозной оболочки.
Лейомиосаркома представляет собой крупное очаговое образование. Опухоль развивается в стенке желудка, но из-за больших размеров смещается, в результате чего опухоль располагается экзофитно. В центре часто развивается очаг некроза, который может обызвествляться.
Карциноид желудка является наиболее распространенной опухолью тонкого кишечника, в желудке встречается редко. Эхографически представлены атипичным гипоэхогенным симптомом мишени или внутристеночным гипоэхогенным опухолевидным образованием.
Лимфангиома желудка – редкая опухоль, которая представляет собой тонкостенную кисту, выстланную плоским эндотелием. Опухоль располагается в подслизистом слое.
Лимфома составляет 1 – 5 % всех опухолей желудка. Чаще всего при этих опухолях происходит генерализованное утолщение стенки желудка, хотя иногда наблюдается очаговое поражение. Слизистая оболочка обычно интактна, но иногда может извествляться. Эхографически обнаруживается типичный или атипичный «симптом мишени». Эхогенность в зоне лимфоматозной инфильтрации чаще всего пониженная.
Метастазы в желудке при первичных опухолях других органов встречаются сравнительно редко, лишь в 2% случаев. Гораздо чаще опухоли развиваются непосредственно в желудке.
СПИСОК ЛИТЕРАТУРЫ
78. Бабкова И.В., Мишукова Л.Б., Ларичев С.Е. Ультразвуковая дианостика нарушения внутристеночного кровотока при острой тонкокишечной непроходимсти с помощью допплерографии // Медицинская визуализация. – 2000. N3. –C.5-9.
79. Богер М.М., Мордвов С.А.Ультразвуковая диагностика в гастроэнтерологии. - Новосибирск: Наука, 1988. - 159 c.
80. Буянов В.М., Ишутинов В.Д., Дорошев И.А. Ультразвуковое исследование в диагностике механической кишечной непроходимости // Медицинская радиология. – 1993. – N8. – С.11-13.
81. Гребенев А.Л., Мягкова Л.П. Болезни кишечника. - М.: Медицина, 1994.
82. Гуревич А.Р., Кушнеров А.И, Маркевич Ю.В. Ультразвуковая диагностика спаек брюшной полости // Здравоохранение. - 1996. - № 6. - C.40-41.
83. Дворяковский И.В. Эхография внутренних органов.- М.: Медицина, 1994. - C. 186-208.
84. Дорошев И.А., Буянов В.М., Титкова И.М. Прогностическое значение ультразвукового исследования в диагностике острой механической тонкокишечной непроходимости // Cовременные методы ультразвуковой диагностики заболеваний сердца, сосудов и внутренних органов. Тез. докл. - Москва, 1996. - 203 с.
85. Ерюхин И.А., Петров В.П., Ханевич М.Д. Кишечная непроходимость: Руководство для врачей. – СПб.: Практ. мед., 1999. – 443 с.
86. Кушнеров А.И. Возможности ультразвуковой диагностики вариантов развития толстой кишки // Медицинские новости. - 1996. - № 5. - C.34-36.
87. Кушнеров А.И., Маркварде М.М. Ультразвуковая диагностика долихоколон и долихосигмы // Cовременные методы ультразвуковой диагностики заболеваний сердца, сосудов и внутренних органов: Тез. докл. - М.,1996. - C.227-228.
88. Кушнеров А.И. Ультразвуковая диагностика периколитов // 1-й съезд Белорусской ассоциации специалистов ультразвуковой диагностики в мед.: Тез.докл. - Мн., 1996. - 31 c.
89. Кушнеров А.И. Возможности ультразвуковой диагностики рака толстой кишки // Здравоохранение. - 1996. - N.12. - C.34-36.
90. Кушнеров А.И. Ультразвуковая диагностика структурных и функциональных изменений основания червеобразного отростка // Медицинские новости.- 1997. - N.1. - C.27-29.
91. Кушнеров А.И. Возможности ультразвуковой диагностики неопухолевых заболеваний толстой кишки // Медицинские новости. - 1997. - N 7. - C.23-28.
92. Кушнеров А.И. Ультразвуковое исследование брыжейки толстой кишки // Новости лучевой диагностики. - 1998. - N 4. - C.20-21.
93. Кушнеров А.И. Лимитированное ультразвуковое исследование желудка и толстой кишки // Медицинские новости. - 1998. - N 9. - C.24-28.
94. Кушнеров А.И. Возможности ультразвуковой ирригоскопии в распознавании параколитических изменений // Здравоохранение. - 1999. - N 3. - C.41- 43.
95. Кушнеров А.И., Пручанский В.С., Минько Б.А., Матвеев В.Е. Стандартизация ультразвукового исследования при опухолях ободочной и прямой кишок / Материалы 8-го Всероссийского съезда рентгенологов и радиологов «Алгоритмы в лучевой диагностике и программы лучевого и комплексного лечения больных»: Тез. докл. - М., 2001. – 112 с.
96. Кушнеров А.И., Пручанский В.С., Минько Б.А. Ультразвуковая и гидроультразвуковая диагностика опухолевых заболеваний ободочной и прямой кишок // Вестник рентгенологии и радиологии. – 2001. – N.4. – C.35-42.
97. Кушнеров А.И.Ультразвуковая диагностика тонко- и толстокишечной непроходимости // Медицинская панорама. – 2002. – N4. – С.34-36.
98. Минушкин О.Н., Ищенко Н.С., Орлова Л.П. Ультразвуковое исследование желудка и толстой кишки // 1987. –Т.59.N.12. – C.102-104.
99. Орлова Л.П., Маркова Е.В., Маринушкин А.М. и др. Роль эндоректального ультразвукового исследования в диагностике малигнизации ворсинчатых опухолей прямой кишки // Ультразвуковая и функциональная диагностика. - 2003. – N.1 - C.11-16.
100. Торбунов А.С., Сорокин Д.К., Кушнеров А.И. Сонография и лапароскопический адгезиолизис в лечении спаечной болезни брюшной полости // Эндоскопическая хирургия. – 2001. – N.3. – 79 с.
101. Balthasar E.J. Acute Appendicitis: CT and US Correlation in 100 Patients // Radiology. - 1994. - Vol.190. - P.31-35.
102. Chesbrough R., Burkhard T., Balsara Z. et al. Self-Localization in US of Appendicitis: An Addition to Graded Compression // Radiology. - 1993. - Vol.187. - P.349-351.
103. Danse E., Van Beers B., Goffette P. et al. Acute intestinal ischemia due to occlusion of the superior mesenteric artery: detection with Dopplel sonography // J. Ultrasound Med. - 1996. - Vol.15. - P.323-326.
104. Dux M., Richter G.M., Roeren T. Gastrointestinale Diagnostik mit Hydrosonographie und Hydro-CT, Teil 2: Dickdarmkarzinom // Rofo Fortschr. Geb. Rontgenstr. Neuen Bildgeb. Verfahr. - 1996. - Bd.164, N5. - S.359-367.
105. Kushnerov A.I. Irritable bowel syndrome, ulcerative colitis and Chrons disease: ultrasound (US) diagnosis with prevented saline cellulose enema as an echographic contrast agent: new concepts in diagnosis // Polish-Byelorussian-Ukranian Falk Symposium. New Concepts on Etiopathogenesis and Treatment of Inflammatory Bowel Diseases. - September 10-11, 1999. Warsaw (Poland). - p.33.
106. Kushnerov A.I. Combined echo-endoscopic investigation of noninflammatory bowel diseases // Polish-Byelorussian-Ukranian Falk Symposium. New Concepts on Etiopathogenesis and Treatment of Inflammatory Bowel Diseases. - September 10-11, 1999. Warsaw (Poland). - p.51.
107. Kushnerov A.I. Ulcerative colitis, Crohn disease, Irritable bowel syndrome: ultrasound diagnosis with prevented saline cellulose enema as an echographic contrast agent // International Congress of medical Polonia. - June 1-4, 2000. Warsaw (Poland). - p.77.
3.2.3.6.
ТЕМА: Ультразвуковая анатомия и методики УЗИ кишечника.
УЧЕБНЫЕ ВОПРОСЫ:
1. Ультразвуковая картина двенадцатиперстной кишки. Методика проведения ультразвукового исследования двенадцатиперстной кишки.
2. Тонкий кишечник. Сонографическая картина тощей и подвздошной кишки. Брыжейка тонкого кишечника. Методика проведения ультразвукового обследования тонкого кишечника.
3. Толстый кишечник. Особенности строения кишечной стенки при исследовании различных участков ободочной кишки
Верхняя и нисходящая части двенадцатиперстной кишки часто заполнены газом, который дает область высокой эхогенности с дистальной акустической тенью и реверберационными полосами. Для улучшения визуализации просвета двенадцатиперстной кишки пациент должен выпить жидкости и лечь на правый бок. Когда нисходящая часть заполнится жидкостью, определяется боковая часть головки поджелудочной железы. Верхняя часть и начальный отдел нисходящей части двенадцатиперстной кишки часто вдавливают медиальную поверхность растянутого желчного пузыря.
Визуализация тонкого кишечника лучше, когда он заполнен жидкостью. Это можно наблюдать у здоровых людей после приема пищи или введения больших объемов жидкости. При сонографии выявляются заполненные жидкостью трубы, очерченные эхогенной слизистой оболочкой, которая собрана в складки или створки (клапаны). Они могут придавать внутренней стенке ребристый вид. Нормальная толщина стенки тонкого кишечника - 3-5 мм. Нормальные петли тонкого кишечника податливы и не деформируются во время исследования. Они могут изменять конфигурацию во время прохождения перистальтических волн. Непроходимость кишечника ведет к снижению перистальтики и растяжению петель кишечника жидкостью и воздухом. Выраженное растяжение делает вид кишечник более трубчатым с потерей характерных изгибов, через которые происходит обычное перистальтическое движение.
Сонографические признаки заполненного жидкостью кишечника.
ДВЕНАДЦАТИПЕРСТНАЯ КИШКА - Кишка, заполненная жидкостью, имеет форму «клавиатуры» или «стремянки». Столб жидкости может содержать детрит и продолжаться в желудок.
ТОЩАЯ КИШКА - Кишка трубчатая с «клавиатурными» границами из-за сближенных клапанов.
ПОДВЗДОШНАЯ КИШКА - Кишечник, заполненный жидкостью, более гладкий и имеет меньше особенностей, чем проксимальный отдел тонкого кишечника.
ТОЛСТЫЙ КИШЕЧНИК - В основном, толстый кишечник расположен по периферии в брюшной полости, в то время как тонкий занимает центральное положение. Восходящая и поперечная части толстого кишечника имеют мешотчатую гаустрацию. Нисходящая часть толстого кишечника имеет менее выраженную гаустрацию. Прямая кишка лежит глубоко в тазу позади мочевого пузыря.
Толстая кишка обычно содержит воздух и таким образом, в большинстве случаев четко не визуализируется. Несмотря на это, сонография может в ряде обстоятельств давать ценную информацию.






