Клиническому исследованию при болях в спине уделяется, мягко говоря, недостаточно внимания. Иллюстрацией сказанному могут служить и последние по этой тематике монографии (Н.М. Жулев и соавт.,1999; Х.А. Мусалатов и А.Г. Агане-сов,1998; В.И.Самойлов, 1997; А.А.Скоромец, Т.А.Скоромец, 1996; ПДуус, 1997), где в клинической картине «остеохондроза» позвоночника анализируются лишь субъективные ощущения больного. И хоть неврологи и ортопеды настаивают на возможности клинической диагностики остеохондроза позвоночника, однако начинают обследование больного, как правило, с рентгенографии, и даже нередко не принимают больных без рентгенограмм позвоночника.
Клиническое обследование больного мы проводили по общепринятой врачебной схеме. Методические детали, как уже говорилось выше, мы заимствовали у Я.Ю. Попелянского (1974), а также у М. и Д. Доэрти (1993).
Боли в области шеи, спины, верхних и нижних конечностей, на которые жалуются пациенты, обычно сразу относят на счёт позвоночника, руководствуясь утвердившейся концепцией. Как показали наши исследования, такая тактика недооценки клинического исследования больного неизбежно приводит к диагностическим ошибкам. Поэтому мы сочли необходимым подробно изложить методику клинического обследования больных, поскольку, как мы убедились, именно получаемые при этом данные заставляют усомниться в правомочности вертеброгенной концепции болей в области спины.
Жалобы больного
Все без исключения больные предъявляли жалобы на боли в "пояснице". Мы уточняли:
1) локализацию боли, которую должен точно указать сам
больной;
2) в каком положении тела больше всего беспокоят боли
(лёжа, сидя, стоя),
3) какое положение вынужден принять больной, чтобы
уменьшить интенсивность боли?
4) связаны- ли боли с движениями? Какими?
5) Куда иррадиирует боль?
Анамнез болезни
ставил целью выяснить следующее:
1) продолжительность болевого синдрома;
2) возникла боль впервые или бывала и раньше?
3) возникла боль внезапно или нарастала постепенно?
4), какие физические нагрузки или неловкие движения предшествовали болевому синдрому?
5) не было ли переохлаждения перед возникновением боли?
6) когда боли сильнее — утром, днём, вечером?
7) просыпается ли ночью от болей и встаёт ли с постели с
болями или к утру они уменьшаются?
■8) в какой постели легче спать — в жёсткой или мягкой? 9) заболевания, непосредственно предшествовавшие болевому синдрому.
Осмотр больного
Раздев больного, обязательно просили его самого вновь точно (пальцем) указать локализацию боли. Для этого оказалось
2-258 33
необходимым проявить достаточную настойчивость. Пациенты вначале обычно указывают всю приблизительную область болей, махнув ладонью, и лишь при настойчивом требовании уточнить место боли, в конце концов останавливаются на самом больном месте. Обычно это оказывается точка в области верхневнутреннего квадранта ягодичной области, иногда в проекции крестцовоподвздошного сустава или нижней части крестца. Гораздо реже (при хронических умеренных, не остро возникших болях) такая точка или точки локализовалась в срединной области спины на линии остистых отростков.
Иногда в остром периоде боль настолько сильна, что больного можно обследовать только в постели, поскольку он не может ни встать, ни сесть, да и лёжа ищет наименее болезненную позу на боку с согнутыми в разной степени ногами или полубоком на спине или животе. Но и в этих случаях нужно добиться точного указания болевой точки.
При более умеренной выраженности болевого синдрома возможно обследование в положении стоя или сидя. При этом может обнаружиться патологическая поза с анталгическим (противоболевым) сколиозом, а также изменением физиологических грудного кифоза и поясничного лордоза. Необходимо выяснить возникли эти изменения осанки с момента болевого приступа или они существовали и раньше.
Пальпаторное исследование — следующий этап обследования больного. Положив ладони обеих рук на крылья подвздошных костей с обеих сторон (рис. 5) и расположив большие пальцы на уровне ладоней, определяют границу между 4 и 5 поясничными позвонками. Опустив большие пальцы под углом 45 градусов, одним из них на больной стороне почти точно попадают в болевую точку, указанную ранее пациентом (рис. 6). Надавливание на неё вызывает в разной степени выраженную болезненность. Эта точка соответствует задней верхней ости подвздошной кости (spina iliaca posterior superior), к которой крепится задняя длинная крестцовоподвздошная связка (tig. sqcroiliacum post, longum). Нередко оказывается болезненной и вторая точка в области суставного гребня крестца на уровне S3-S4, то есть место прикрепления той же связки к крестцу. При сильных болях у худощавых мужчин ниже крестцовоподвздошной связки можно заметить припухлость, которая при пальпации оказывается твёрд оэла-стичной и резко болезненной. Обусловлена она спазмирован-' ным участком большой ягодичной мышцы, а возможно также и отёком окружающих тканей.

|

|
Рис. 5. Определение границы между L4 и L5 и симметричности
расположения крыльев
подвздошных костей. Ладони
. исследователя на крыльях
подвздошных костей, большие
пальцы — в плоскости ладоней
Рис. 6. Определение положения задних верхних остей подвздошных костей
' Далее, фиксировав таз руками, а если возможно, усадив пациента верхом на стул, следует предложить ему наклониться вперёд, назад, в стороны, насколько это возможно, проделать ротационные движения туловищем, наблюдая за характерам движений позвоночного столба и осведомляясь о степени болезненности движений и о том где именно ощущается болезненность. В норме все эти движения должны быть плав-* ными и симметричными по амплитуде. Как правило (в наших исследованиях в 92%) именно такими они и были, а в разной степени выраженная болезненность ощущалась в тех же зонах: ягодичной, паховой, подвздошно-поясничной, что легко объяснимо натяжением мышц при определённых движениях туловища^ о чём ещё в 1974 г. писал Я.Ю.Попелянский. Проба с осевой нагрузкой на позвоночник (давление на голову,
плечи) при рассматриваемой патологии всегда безболезненна.
Приподнимание на носках и резкое опускание на пятки не
вызывает болезненности в области позвоночника, но может
усилить боль в основной болевой зоне, как правило, вне про
екции позвоночного столба, за исключением тех случаев,,
когда болевой синдром локализуется в области остистых от
ростков. <
Для исключения патологии крестцовоподвздошных суставов, мысль о которой часто возникает у ревматологов, мы пользовались общеизвестными приёмами. В положении больного лёжа на спине на твёрдой кушетке надавливали на крылья обеих подвздошных костей. При воспалительном поражении крестцовоподвздошных суставов (бехтеревский, туберкулёзный, бруцеллёзный артрит) эта проба может вызвать болезненность в области крестцовоподвздошных суставов. Этот же приём должен определять патологию передних крестцовоподвздошных связок. Болевую реакцию при воспалении крестцовоподвздошных суставов и повреждении задних крестцовоподвздошных связок должно вызывать надавливание на боковую поверхность крыла подвздошной кости в положении больного на боку на твёрдой кушетке. Однако ни у одного из наших пациентов этот симптом не оказался положительным, несмотря на резко болезненную пальпацию в проекции задней длинной крестцовоподвздошной связки. По-видимому более мощные задняя короткая крестцо-воподвздошная и межкостная связки предотвращали натяжение длинной связки.
Поскольку у больных с «поясничными» болями нередко наблюдаются чувствительные и двигательные неврологические. расстройства, то в клиническое обследование таких больных обязательно должно входить неврологическое исследование. Оно должно включать в себя не только выявление сухожильных рефлексов, но и определение силы мышц сгибателей и разгибателей голени, стопы и пальцев, что позволяет определить даже незна-; чительные двигательные расстройства. Исследование различных видов чувствительности позволяет выявить болевые, тактильные, температурные расстройства.
Проба Лассега (пассивное сгибание выпрямленной в коленном суставе ноги — первая фаза) обычно считается способом натяжения седалищного нерва. Однако, при этой пробе, как считает Я.Ю.Попелянский, и мы полностью разделяем его точку зрения, натягивается не только нервы, но и все мышцы, сухожилия, фасции, связки задних отделов бедра, голени,:
таза. И даже нерв, возможно, в меньшей степени, чем мышцы, поскольку природа предусмотрела запас длины как всего нерва, так и проводниковых волокон, создав их извилистыми. Иначе было бы невозможно предельное сгибание в тазобедренных суставах. Кроме того, при нетренированных или недостаточно растянутых ягодичных и задних бедренных мышцах сгибание в тазобедренном суставе выпрямленной ноги может и в норме дать болезненность в подколенной ямке. Поэтому, проводя пробу Лассега необходимо постоянно осведомляться о месте болезненных ощущений. В случае любого повреждения каждой из анатомических структур таза, бедра, голени — симптом Лассега обязательно будет положительным. Йе несёт специфической для поражения нерва информации и вторая фаза пробы Лассега (дальнейшее пассивное сгибание в тазобедренном суставе ноги, согнутой в коленном суставе). Считается, что при поражении седалищного нерва движение станет безболезненным. Однако, при сгибании голени расслабляется не только седалищный нерв, но и мышцы, сухожилия, фасции задней области бедра. Можно было бы ожидать, что патология ягодичных мышц, сухожилий, связок ограничит или вовсе не позволит продолжить сгибание в тазобедренном суставе, поскольку эти мышцы и связки будут натягиваться и при согнутом положении голени. Однако, эта проба оказалась мало информативной и для ягодичных мышц и не шла ни в какое сравнение с пальпаторными данными, за исключением острого болевого синдрома типа «прострела», когда любое движение вызывало острейшую боль.
Активное сгибание поочерёдно одной и другой ноги в тазобедренном суставе самим больным в положении лёжа на спине обычно вызывает боль в зоне основной патологии (ягодичной, крестцовой) вследствие неизбежного сокращения мышц этой области. Причём активное сгибание в тазобедренном суставе выпрямленной противоположной ноги нередко оказывалось более болезненным, чем подъём ноги на стороне болевого синдрома.
4. Рентгенологическим исследованием, по существу как основным, пользуются все специалисты при обследовании больных с «поясничным» болевым синдромом, нередко пренебрегая клиническим исследованием. Однако, не определив точную локализацию боли, и, будучи убеждёнными1 в неизбежной вине
 убеждённость — твёрдая вера (в отличие от знания)
убеждённость — твёрдая вера (в отличие от знания)
позвоночника, исследуют его поясничный отдел. Поскольку при этом часто нарушается методика рентгенологического исследования, то в снимок не попадает ни крестец, ни крестцовоподвз-дошные суставы. А кости таза не изучаются вовсе. Это практически всегда приводит к диагностическим ошибкам или за счёт случайных морфологических находок в позвоночном столбе, или за счёт пропущенной патологии в костях таза.
С одной стороны, незнание как рентгенологами, так и клиницистами дистрофических изменений позвоночника (хондро-за, остеохондроза, спондилоартроза, спондилоза, фиксирующего гиперостоза) ведёт к гипердиагностике: эти виды патологии находят там, где их нет. Нередко остеохондрозом называют все перечисленные дистрофические изменения в силу незнания различий между ними. К остеохондрозу по недоразумению относят и грыжу диска, которая является следствием его разрыва, причём, как правило, нормального диска, а не изменённого дистрофическим процессом. Поэтому называть грыжу диска остеохондрозом так же неверно, как разрыв мениска в коленном суставе — артрозом. Признаком остеохондроза нередко считают и хрящевые узлы Шморля, которые вообще к дистрофическим изменениям не относятся, а являются следствием нарушения формирования тел позвонков в процессе роста, то есть диспла-зией, и никакого клинического значения не имеют, так как никогда не дают болевой симптоматики.
С другой стороны, могут быть пропущены воспалительные заболевания крестцовоподвздошных суставов, опухолевые процессы в тазовых костях и крестце, которые могут дать точно такой же болевой синдром. Примером может служить следующее наблюдение.
Б-ная 44 лет. Обратилась в поликлинику с жалобами на боли в «пояснице». С диагнозом «пояснично-крестцовый остеохондроз» была направлена на рентгенографию и МРТ поясничного отдела позвоночника, которые подтвердили этот диагноз. Была проведена физиотерапия, после которой боли усилились. Для дальнейшего лечения была направлена в Московский центр медицинской реабилитации. При осмотре перед госпитализацией пальпаторно обнаружена выраженная болезненность в наружнонижнем квадранте ягодичной области, что не характерно для «типичного» «поясничного» болевого синдрома. На рентгенограмме таза выявлены громадные очаги метастатического разрушения правой тазовой кости (рис.7).
За период набора нашего материала было выявлено 12 больных с такого рода метастатическими поражениями таза, проходивших лечение по поводу пояснично-крестцового остеохондроза. Поэтому рентгенография той области, в которой локализуется бркевой синдром, абсолютно обязательна во всех без исключения случаях. Её не могут заменить ни КТ, ни МРТ, особенно, если исследуется не та область, где локализуется патология. Кроме того, хоть КТ и МРТ — прекрасные методы для уточнения мно-njx'деталей (причём каждый из них уточняет разные детали), но ни порбзнь, ни вместе они не позволяют создать общее, целостное представление об изучаемом объекте. Однако они могут стать'абсолютно необходимы при подозрении на опухолевую или воспалительную деструкцию крестца и прилежащих к нему отделов крыла подвздошной кости, где обычная рентгенография мало информативна.
Поскольку «поясничный» болевой4 синдром локализуется ч£ще всего в области таза, то именно рентгенограмма таза и должна быть сделана. В тех случаях, когда боли определяются в области остистых отростков, естественно, необходима рентгенограмма позвоночника, но сделана она должна быть так, чтобы были видны остистые отростки, а при трактовке обращено внимание не только на тела позвонков, а и на остистые отростки.
4. Основные лабораторные исследования (клинический анализ крови, мочи) должны быть обязательно проведены. Они могут оказать существенную помощь при дифференциальной диагностике с воспалительными и опухолевыми забо-Аеваниями.
Таким образом:
"■'" обследование каждого больного с болями в спине должно быть проведено со скрупулёзным соблюдением всех методологических правил;
1) при выяснении жалоб и сборе анамиза необходимо отве:
тить на все перечисленные выше вопросы;
2) при ортопедическом обследовании
— тщательно пропальпировать всю болевую зону и особенно
тйчку, указанную больным;
— определить иррадиацию боли при пальпации самой верх
ней болевой точки;
— установить наличие или отсутствие мышечной гипотонии
в" ягодичной области и нижних конечностях;
— фиксировав таз, проверить связь болевого синдрома с
движениями позвоночника;
— исключить патологию крестцовоподвздошных суставов.
3) при неврологическом обследовании
— пропальпировать всю болевую зону, особенно точку, ука
занную больным;
— определить иррадиацию боли при пальпации самой верх
ней болевой точки;
— выяснить наличие чувствительных и двигательных рас
стройств в нижних конечностях; i
— определить симметричность сухожильных рефлексов и
степень их выраженности;
— установить наличие или отсутствие мышечной гипо
тонии;
— проводя пробу Лассега, помнить, что она не является спе
цифичной для седалищного нерва; при ней натягивается не
только (и, возможно, не столько) нерв, но и все мышцы, сухо
жилия, фасции, связки заднего отдела ноги и ягодичной облас
ти. Патология любого из этих анатомических образований даёт
положительный симптом Лассега.
4) обзорная рентгенография анатомических образований на
уровне наивысшей болевой точки обязательна во всех без исклю
чения случаях;
5) компьютерная ретгеновская (РКТ) и (или) магнитнорезо-
нансная (МРТ) томография необходимы при подозрении на па
тологию крестца, прилежащих к нему отделов подвздошных
костей и содержимого позвоночного канала.
Выбор необходимой методики лучевого исследования должен делать специалист, знающий возможности и пределы каждой из них, то есть в данном случае — лучевой диагност.
Варианты клинической картины при болях в нижней части спины
При обследовании по вышеприведённой методике 1490 больных были установлены следующие варианты локализации болевого синдрома (табл. 1).
Табл. 1. Локализация болевого синдрома и частота неврологических нарушений
| Вид боли | Локализация боли | Всего | |||||||
| Основная (местная) | |||||||||
| Ягодичная | Ягодичная | Ягодичная +крестцовая | Крестцовая | Поясничная | Линия остистых отростков | Паховая | |||
| Проекционная | ----- | Бедро, голень | Бедро, голень | Голень Бедро | |||||
| Количество больных | 603 40,7% | 45% | 4,2% | 2,8% | 47 3,2% | 3,6% | 0,4% | 12 0,8% | 1490 100% |
| С нарушениями чувствительности | 2,1% | 7,3% | 2,2% | 16 1,1% | -------- | 3 0,2% | 12,8% | ||
| С двигательными нарушениями | 1,3% | 5,5% | 0,9% | 5 0,3% | 8% | ||||
1. У 40,7 % пациентов1 боли и болезненность локализовались только в ягодичной области (рис.8-1), то есть по неврологической терминологии у них имела место местная боль. Как правило, это ■ была точка в верхне-внутреннем квадранте ягодичной области, у верхней задней ости подвздошной кости. Сильное надавливание на эту точку вызывало резкую болезненность. Если обратиться к анатомии, то станет очевидным, что эта точка соответствует месту прикрепления задней длинной крестцовоподвздошной связки. Иногда болезненность распространялась ниже этой связки, на большую ягодичную мышцу. Эти больные на проекционные, иррадиирующие боли не жаловались, но при пальпации (только при пальпации) этой точки нередко возникала боль в бедре и голени.
Чувствительные нарушения в этой группе больных отмечены у 2,1%, двигательные нарушения — у 1,3%. Кроме того, двигательные нарушения в виде ограничения движений, особенно активных, были обусловлены у многих пациентов болью в основной болевой точке.
 Все фигурирующие в тексте проценты исчисляются от общего числа больных.
Все фигурирующие в тексте проценты исчисляются от общего числа больных.
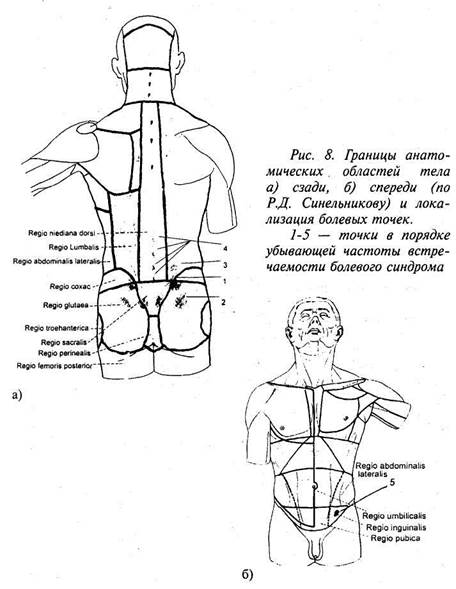
Рефлексы у этой группы больных не были изменены. 2. 45% пациентов, наряду с болью в ягодичной области, жаловались на боли по задней или наружной поверхности бедра. У
некоторых боль распространялась и на голень. Пальпация в ягодичной области была резко болезненна, пальпация бедра и голени — безболезненна. То есть, кроме основной местной боли, Имелась и проекционная боль.
У 7,3 % больных в этой группе определялась гипестезия в разных отделах голени и стопы.
-'• Двигательные нарушения в виде ослабления разгибателей,.- голени, стопы и пальцев отмечены у 5,5%, из которых у 2 больных была свисающая стопа и резкое снижение коленного и Ахиллова рефлексов на поражённой стороне. У них эти расстройства остались и после полной ликвидации болевого син-З^ома. Умеренные нарушения походки, из-за ослабления разгибателей стопы остались у 0,5% пациентов.
Ослабление сгибателей стопы и пальцев было у 1,5%, а сгибателей и разгибателей — у 1%.
Рефлексы были или сохранены и равномерны, или несколько асимметричны — снижены или повышены на больной стороне.
3. У 4,2% пациентов определялись 2 точки местной боли:
ягодичная и крестцовая (рис.8 — 1,2). Беспокоила также проекци-
I энная боль по задней поверхности бедра, по передневнутренней его поверхности, а у некоторых больных — и по передненаруж-ной, то есть в зоне иннервации седалищного и бедренного нервов. Некоторые больные ощущали боль в голени, стопе, пальцах стопы. Однако пальпация мягких тканей бедра, голени, пальцев была безболезненной, что и подтверждало проекционный характер боли.
Гипестезии в разных участках бедра, голени, стопы отмечены у 2,3%.
У 0,9% пациентов отмечено ослабление силы сгибателей или разгибателей голени и стопы.
Рефлексы, как правило, были нормальны, иногда неравномерны.
4. У 41 больного (2,8%) местная боль локализовалась только
в области 3-4 крестцовых позвонков по линии суставного гребня
(рис.8 — 2). Самостоятельных иррадиирующих болей в этой
фуппе не отмечено. Лишь у нескольких человек сильное надав
ливание на основную болевую точку вызывало иррадиирующую
боль в ноге на той же стороне.
5. Группа из 47 больных (3,2%) предъявляла жалобы на уме
ренные боли в поясничной области (над крылом подвздошной кос-
*№ на границе со срединной областью спины)(рис.8 — 3), усили
вающиеся в асимметричных позах (например при стоянии в об-
щественном транспорте). У 0,9% из этой группы боль иррадии-ровала в паховую область.
Чувствительных и двигательных расстройств и патологий рефлексов в этой группе не было.
6. Большой клинический интерес представляет группа из 55 женщин (3,6%), из которых 45 (3%) были в возрасте от 25 до 46 лет. Все они предъявляли жалобы на боли в области остистых отростков поясничных, а нередко и грудных, и шейных позвонко»; (рис.8 — 4), а 0,4% жаловались, помимо болей в позвоночнике» ещё и на боли в локтевых, плечевых, тазобедренных, коленных суставах, в области крыльев подвздошных костей. Количество жаг лоб и болевых ощущений нарастало с возрастом. Почти все они были направлены из поликлиник с диагнозом — остеохондроз позвоночника, а при болях в области суставов к диагнозу остеохондроз позвоночника добавлялся артроз.
У молодых женщин преобладали жалобы на боли в грудном и шейном отделах позвоночника, в меньшей степени — в поясничном отделе. Пожилые женщины чаще предъявляли жалобу на боли в поясничном отделе, у них, как правило, определялся выраженный поясничный гиперлордоз, сформировавшийся по ; разным причинам (конституциональные особенности осанки, ожирение, диспластический или остеопоротический грудной кифоз с компенсаторным поясничным лордозом).
Пальпаторно у всех пациенток этой группы определялась бо
лезненность верхушек остистых отростков или межостистых
промежутков. \
Рентгенологическое исследование не выявило остеохондроза ни у одной больной в возрасте до 41 года. Из 2,8% боль-: ных в возрасте 42—46 лет остеохондроз обнаружен только у; 0,3%. У всех на рентгенограммах обнаружены крупные ости- -стые отростки, которые при гиперлордозе сближаются, иногда до степени формирования межостистых неоартрозов (рис.9). 5
Боли и болезненность были только местными, никуда не ир-;
радиировали. i
Никаких чувствительных и двигательных расстройств, а так-; же патологии рефлексов в этой группе не отмечено.
При жалобах на боли в суставах болезненность определя- j лась в надмыщелках плечевых костей (у локтевых суставов), большого и малого бугорков плечевых костей (у плечевых суставов), больших вертелов бедренных костей, гребней! крыльев подвздошных костей, то есть в местах прикрепления \ сухожилий мышц. Ограничение движений там, где оно опре-;«
делялось, было обусловлено болезненностью именно в этих точках. В литературе эта патология фигурирует под множеством названий: периартроз, периартрит, локоть теннисиста и т.д. Первым понял их единую природу Я.Ю.Попелянский (1974) и назвал нейроостеофиброзом, и в этом его громадная заслуга, хотя сам термин нельзя признать удачным, поскольку на языке патоморфологии это должно обозначать фиброзное замещение нервной и костной тканей. Правильнее, конечно, называть эту, в основе своей дистрофическую патологию по её анатомической принадлежности — тендинозом. Ослабленные дистрофическим процессом сухожилия у мест прикрепления к костям (рис. 10) легко подвергаются внутрисухо-жильному микротравмированию, вследствие чего развивается асептический воспалительный процесс и тогда вполне законно название тендинит. А при вовлечении в воспаление и прилежащего участка мышцы — миотендицит (C.Sandstrum, 1937; П.Л.Жарков, В.А.Талантов, Б.Д.Юдин, 1983).
. 7. Мы посчитали необходимым включить в наш материал группу пациенток (0,4%), хоть и не предъявлявших жалоб на боли в спине, но, по существу, относящихся к той же категории больных. Все они предъявляли жалобы на упорные тянущие боли в паховой области (рис. 8 — 5), мучившие их и днём, и ночью.
При глубокой пальпации паховой области иногда отмечалась болезненность. В некоторых случаях была болезненна пальпация в проекции малого вертела бедренной кости. Иногда был болезненен активный подъём выпрямленной ноги в положении лёжа на спине. Но у 4 пациенток из 6 этой группы выявлялась болезненность при глубокой пальпации промежутка между внутренней частью крыла подвздошной кости и позвоночником, то есть в проекции подвздошнопоясничной связки. По-видимому, патология этой связки и подвздошной мышцы и обусловливала боль в паховой области. Иррадиацию. болей в паховую область при ишиасе отмечал ещё в 1933 г. М.М. Писмарев.
Никаких чувствительных и двигательных расстройств и патологии рефлексов у этих больных не было.
Все лабораторные данные не показали отклонений от нормы.
Полное обследование у хирургов, гинекологов и урологов патологии не выявило.
По-видимому, таких больных гораздо больше, но в сферу внимания ортопедов и неврологов они не попадают, а наблю-
даются хирургами, гинекологами, урологами. В то же время при правильной диагностике им может быть оказана своевременная и эффективная помощь. Естественно, что урологическая, гинекологическая, кишечная патология должна быть исключена.
8. Подобную же картину мы наблюдали у 12 пациентов (0,8%), предъявлявших жалобы на боли в ноге (в голени или голени и бедре). Боли усиливались при ходьбе, но и в покое и даже в постели утихали лишь после длительного поиска удобного положения. Пальпация болевых зон голени и бедра во всех случаях была безболезненной, что свидетельствовало о проекционном её характере. Все эти больные поступили на лечение с диагнозом — корешковый болевой синдром. Однако все движения позвоночника при фиксированном тазе на болевых ощущениях не сказывались, тогда как надавливание на заднюю верхнюю ость подвздошной кости вызывало резкую боль в ноге при незначительной болезненности или даже почти полной безболезненности, самой ости. Сразу же скажем, что лечебное воздействие на эту область быстро приводило к ликвидации болей в ноге. Нам представляется, что этот феномен заслуживает внимания высококвалифицированных неврологов и не умозрительного объяснения, а глубокого научного изучения.
Во всех основных группах больных рентгенологические находки были самыми различными. Более чем у трети больных (37%) не было найдено никакой патологии. У остальных обнаруженная патология отличалась крайним разнообразием: в пожилом возрасте — хондроз, остеохондроз, фиксирующий гипе-ростоз (синдром Форестье), спондилоартроз и межостистые неоартрозы (при гиперлордозе); редко в молодом или среднем возрасте — спондилоз; во всех возрастах — различные нарушения развития позвоночника (разные виды сакрализации, люм-бализации, перекрест дуг позвонков, spina bifida, диспластиче-ский грудной кифоз, крупные остистые отростки, иногда с формированием межостистых неоартрозов, "гёмангиомы"1, и т.п.). Иногда случайными находками были гигантоклеточные опухоли, метастатические поражения позвонков. Однако связать болевой синдром с этими находками мы могли лишь в случаях обнаружения межостистых неоартрозов и только при
 1 Гемангиома позвонка является внутрикостной сосудистой дисплазией, существует всю жизнь, никак себя клинически не проявляет, всегда является случайной рентгенологической находкой, никакого отношения к опухолям не имеет и никакого лечения не требует.
1 Гемангиома позвонка является внутрикостной сосудистой дисплазией, существует всю жизнь, никак себя клинически не проявляет, всегда является случайной рентгенологической находкой, никакого отношения к опухолям не имеет и никакого лечения не требует.
Af.
наличии боли и болезненности в области остистых отростков и межостистых промежутков, а также при опухолевых метастазах в подвздошные кости (рис.7). Такие метастазы были обнаружены в 12 случаях (в наш материал они не вошли). При метастазах в подвздошные кости больные указывали на болевые зоны в области крыла подвздошной кости. При пальпации трудно было определить болевую точку, скорее это были расплывчатые болевые зоны, а если определялись особенно болезненные точки, то не в типичных местах. У 4 пациентов болевой синдром был двухсторонним и метастазы оказались в обеих подвздошных костях.
Такая клиническая картина при опухолевых метастазах в тазовые кости не должна смущать исследователя. Практически по всем поверхностям крыла подвздошной кости прикрепляются мышцы. При выходе любого патологического процесса за пределы кости (воспалительного, опухолевого) повреждается надкостница, к которой в этой области крепятся мышцы. Именно надкостница, насыщенная болевыми рецепторами, и является в таких случаях источником болевой импульсации, независимо от повреждающего её фактора. Такая реальная возможность формирования ягодичного болевого синдрома и обусловливает необходимость обязательной рентгенографии таза, а при подозрении на патологию крестца — КТ или МРТ исследование, а там, где их нет, необходима обычная продольная томография, так как обзорная рентгенография в исследовании крестца мало информативна. У 9 из этих 12 пациентов в анамнезе был рак различной локализации, у 3 метастазы обнаружены до выявления первичной опухоли.
Лабораторные показатели (анализы крови и мочи) 6 громадном большинстве случаев (89%) даже при острейшем болевом синдроме оставались в пределах нормы. У 11% отмечено увеличение СОЭ или изменение формулы крови и у нескольких — изменения мочи, которые мы не могли связать с болевым синдромом и отнесли к сопутствующим заболеваниям.
Общей температурной реакции ни у одного пациента не было.






