|
|
| !ад |
| Активация симпатического отдела нервной системы |
| Т активности гуморальных регуляторных систем |
| Нарастание гипоксии и ацидоза |
| Тпотребления О. миокардом |
1мос
Вазоконстрикция
Возникновение аритмий
I перфузии тканей
и органов ___
 Прогрессирование i MOC, формирование низкого
Прогрессирование i MOC, формирование низкого
______________ сердечного выброса ______________
±



 Массивное быстрое развитие поражения
Массивное быстрое развитие поражения
Постепенное развитие процесса





 Кардиогенный шок
Кардиогенный шок
JE
Отек легких
Полиорганная недостаточность
Смерть в результате прекращения деятельности сердца и кровообращения
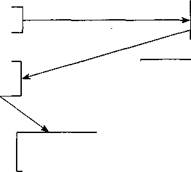
Рис. 41
Схема развития острой сердечной недостаточности при миокардите
ОСТРАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ
------------------------------------------------------------------------------------ 741
вично возникшего падения сердечного выброса, ставшего неадекватным потребностям организма, который характеризуется артериальной гипотензией, нарушением кровообращения в коже, почках, легких, ЦНС. Важно подчеркнуть, что подобное снижение МОС не обусловлено снижением ОЦК. Данный вид шока чаще всего регистрируется в кардиологической практике, однако встречается и при инфекционных болезнях (дифтерийный миокардит).
Причины кардиогенного шока как комплексного клинического синдрома разнообразны: он может возникать остро и/или быть финальным проявлением развития дисфункции левого желудочка прежде всего при тяжелых диффузных дифтерийных поражениях миокарда, нарушениях ритма и проводимости (желудочковых и/или суправентрикулярных аритмиях), при миокардите на фоне острого сепсиса. Кардиогенный шок возникает преимущественно у лиц старшего возраста, в анамнезе у которых имеется указание на перенесенный инфаркт, чаще с локализацией в передней стенке левого желудочка, а также у больных со стенокардией и сердечной недостаточностью в прошлом, у страдающих сахарным диабетом, имеющих пороки сердца, искусственные клапаны и др.
Уменьшение МОС из-за гибели значительного количества кардио-миоцитов сердечной мышцы и развивающаяся вследствие этого ги-потензия приводят к гипоперфузии остающейся еще жизнеспособной части миокарда и нарастающему ухудшению функции желудочков. Быстро развивается дисбаланс между объемом крови и диасто-лическим наполнением. Компенсаторные нейрогуморальные механизмы неадекватно увеличивают ОПСС, что еще больше усиливает падение МОС. Установлено, что для развития кардиогенного шока достаточно потери 40 % мышечной массы левого желудочка.
Острая недостаточность сердца может развиваться и при неизмененной функции миокарда (острая гемодинамическая перегрузка при выраженных дефектах клапанов в случае бактериального эндокардита), при нарушении наполнения желудочков (при констрик-тивном перикардите, когда существует препятствие систолическому напряжению), при тромбоэмболии легочной артерии циркуляторно-го типа (соответствуеттотальной эмболии), когда остро развиваются легочное сердце и декомпенсация кровообращения.
Тромбоэмболия легочной артерии (ТЭЛА) возникает при инфекционной патологии редко, обычно она является осложнением венозного тромбоза. Поэтому мы не будем останавливаться на этом состоянии — о нем можно получить сведения из соответствующих руководств по кардиологии.
Таким образом, пусковым фактором ОСН при инфекционной патологии чаще всего является повреждение миокардиоцитов токсинами, микроорганизмами, иммунными комплексами, что вызывает
КРИТИЧЕСКИЕ СОСТОЯНИЯ В КЛИНИКЕ ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ
742 -----------------------------------------------------------------------------------------------------
падение МОС, развитие гипоксии. Последняя усугубляет повреждение миокарда, приводит к тяжелым метаболическим расстройствам и дальнейшему падению его сократительной способности, что в зависимости от скорости развития процесса может закончиться кар-диогенным шоком, отеком легкого, полиорганной недостаточностью и остановкой кровообращения.
Клиника. ОСН распознают в первую очередь на основании клинических данных. Они неспецифичны и не зависят от причины заболевания.
Первыми проявлениями сердечной недостаточности являются общая слабость, быстрая утомляемость, одышка при физической нагрузке, больной большую часть времени лежит в постели. Общая слабость и повышенная утомляемость увеличиваются, одышка возникает даже при незначительной физической нагрузке, выявляются акроцианоз, бледность кожи и потливость. Отмечается некоторое расширение границ сердца, но верхушечный толчок сохранен; тоны сердца приглушены, появляются умеренная тахикардия, тенденция к гипотензии, но акцент II тона над легочной артерией пока не доминирует. В легких жесткое дыхание, другие изменения не выявляются. Уже на этом этапе появляются признаки никтурии.
Общая слабость и повышенная утомляемость при многих инфекционных болезнях являются неотъемлемыми симптомами основного заболевания и поэтому не специфичны для сердечной недостаточности. Но нередко ОСН развивается на этапе регрессирования основного заболевания, когда общая слабость и повышенная утомляемость должны уже уменьшаться. Именно такие «ножницы» в клинической симптоматике требуют особого внимания, так как часто свидетельствуют о развитии сердечной недостаточности.
Дальнейшее прогрессирование сердечной недостаточности сопровождается усилением общей слабости — больному трудно подняться с постели, но трудно и лежать. Достаточно характерными становятся его поведение и внешний вид: он старается постоянно находиться в положении полусидя, при малейшей физической нагрузке появляется одышка. Пребывание во время осмотра в положении лежа обычно вызывает ухудшение самочувствия — возникает ощущение нехватки воздуха. Кожа бледная, холодная на ощупь, часто влажная из-за повышенной потливости, отчетливо заметен акроцианоз. По мере прогрессирования сердечной недостаточности цианоз становится все более распространенным.
Одышка при физической нагрузке является одним из самых ранних симптомов ОСН. По мере прогрессирования и нарастания тяжести состояния она появляется и в покое в положении лежа, мани-фестируясь затем в виде приступа сердечной астмы и отека легких. Дыхание становится поверхностным, требует больших усилий, что
ОСТРАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ
само по себе усиливает одышку. Быстрота появления и прогрессиро-вания одышки напрямую зависит от тяжести основной причины поражения сердца и длительности ее воздействия. Если при миокардите прогрессирование симптоматики может длиться несколько суток, то в других случаях подобные изменения могут развиться уже через несколько часов от начала действия запустившей процесс причины.
В положении лежа на низкой подушке у больных появляется ортопноэ — одышка, исчезающая в положении сидя или стоя. Часто одышка настолько значительна, что пациенты вынуждены спать сидя в кресле или опираясь в постели на несколько подушек. Выраженность ортопноэ даже можно условно оценить по количеству подушек, на которых вынужден спать больной. Иногда при ОСН выраженное ортопноэ не успевает развиться из-за быстрого наступления отека легких.
Возможно возникновение пароксизмальной ночной одышки, сопровождающейся стридорозным кашлем, бронхоспазмом; больной просыпается, садится на кровати. Бронхоспазм вызывается отеком слизистой оболочки бронхов и является по существу интерстициаль-ным отеком легких. В вертикальном положении, в отличие от ортопноэ, такой кашель быстро не исчезает, нужно находиться в этом положении более 30 мин, чтобы почувствовать улучшение. Вследствие возникновения приступов в ночное время нарушается ритм сна, поэтому больные становятся раздражительными и сонливыми днем.
Одышка может сопровождаться кашлем, который также исчезает или существенно уменьшается в положении сидя; он может быть сухим или с выделением слизистой мокроты, а иногда даже с примесью крови. Однако кашель при ОСН наблюдается редко. Вместе с тем, при умеренно выраженной сердечной недостаточности он может быть единственным признаком ортопноэ.
Характерным проявлением прогрессирующей ОСН является никтурия. В дневное время в вертикальном положении уменьшается почечный кровоток и соответственно — диурез. Ночью в горизонтальном положении почечный кровоток возрастает, что приводит к увеличению диуреза, причем ночной диурез явно преобладает над дневным. На этом этапе никтурия сопровождается олигурией, которая свидетельствует о дальнейшем прогрессировании ОСН.
При физикальном обследовании у большинства больных с развившейся картиной ОСН отмечаются расширение границ сердца, смещение верхушечного сердечного толчка влево и значительное его ослабление, вплоть до полного исчезновения при развитии отека легких или полиорганной недостаточности. Пульс частый, мягкий, иногда альтернирующий (последний чаще более четко определяется на бедренной артерии). Тоны сердца приглушены и ослаблены, особенно I на верхушке, возможно появление протодиастолического
КРИТИЧЕСКИЕ СОСТОЯНИЯ В КЛИНИКЕ ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ
744 -------------------------------------------------------------------------------------
ритма галопа, систолического и/или диастолического шума. По мере прогрессирования сердечной недостаточности все более отчетливым становится акцент II тона над легочной артерией. Часто бывает синусовая тахикардия, а также разнообразные нарушения ритма и проводимости. На фоне полной атриовентрикулярной блокады выявляется выраженная брадикардия.
На ранних этапах развития ОСН, как отмечалось, над легкими выслушивается жесткое дыхание, иногда рассеянные сухие хрипы. По мере прогрессирования процесса над нижними отделами легких выслушиваются единичные влажные хрипы, количество которых постепенно увеличивается.
Генез основных симптомов ОСН представлен в табл. 55.
При объективном исследовании больных определяют две группы признаков, иногда маскирующих друг друга или оказывающих взаимно отягощающее влияние, — проявления основного заболевания и осложняющей его сердечной недостаточности.
Объективным проявлением быстрого развития ОСН является кардиогенный шок. Его признаки: быстрое падение АДсист ниже 90 мм рт. ст. (или более чем на 80 мм рт. ст. у пациентов с гипертен-зией), сохраняющееся более 2 ч, колебания среднего АД в пределах 40—85 мм рт.ст. Характерно стремительное нарастание таких кар-диальных признаков тканевой гипоперфузии, как цианоз, похолодание конечностей, холодный липкий пот, изменение сознания, олигу-рия. Обратное развитие клинической картины шока после коррекции миокардиальных и экстракардиальных факторов, участвующих в снижении тканевой перфузии (гиповолемия, нарушения ритма сердца, гипоксия, нарушения метаболизма и КОС), подтверждает диагноз «кардиогенный шок».
Осложнения ОСН. Развитие застойной бронхопневмонии наблюдается часто вследствие формирования благоприятных условий для активации инфекции на фоне застоя и транссудации жидкой части плазмы крови в альвеолы, гиповентиляции.
Иногда возможна внезапная смерть. При этом исчезновение пульса и потеря сознания предшествуют критическому падению МОС и нарушению периферического кровообращения, т. е. шоку. Более половины случаев внезапной сердечной смерти при сердечной недостаточности связаны с потенциально фатальными желудочковыми аритмиями.
Исходы. При развитии среднетяжелых миокардитов острая сердечная недостаточность в условиях адекватного лечения полностью обратима и наступает полное выздоровление. При тяжелых миокардитах довольно часто формируется миокардиосклероз с хронизаци-ей сердечной недостаточности и возможной инвалидизацией больного.






