парат выпускается в виде жидкости. При вакцинации против бешенства следует придерживаться таких схем лечения:
1. При ослюнении, укусах легкой и средней тяжести, нанесенных здоровым и привитым против бешенства животным, прививки не назначают. За такими животными устанавливают наблюдение ветеринара в течение 10 сут.
2. При легких и средней тяжести укусах, нанесенных в неблагополучной местности здоровыми, но не привитыми животными, назначают двукратное введение вакцины типа Ферми или КАВ в один день: детям в возрасте до 10 лет — по 1,5 мл с интервалом 30 мин, а 10 лет и старшим — по 3 мл.
3. При тяжелых неспровоцированных укусах, нанесенных нескольким лицам, проводят курс лечения вакциной Ферми или КАВ по условным показаниям — по 5 мл (детям в возрасте до 10 лет — 2,5 мл) в течение 3-4 сут. Во всех случаях осуществляют ветеринарное наблюдение за животным в течение 10 сут.
4. При ослюненин поврежденных кожных покровов больными животными вводят вакцину Ферми по 2 мл в течение 12 сут или КАВ по 1,5 мл в течение 7 сут.
5. При значительном ослюненин неповрежденной кожи, неповрежденных слизистых оболочках больным животным или больному человеку назначают вакцину Ферми по 1,5 мл в течение 15-18 сут или КАВ но 1,5 мл в течение 12 сут.
6. При легких укусах, нанесенных больным животным, назначают вакцину Ферми по 1,5 мл в течение 20 сут или КАВ по 1,5 мл в течение 12 сут с последующей ревакцинацией этой вакциной по 1,5 мл на 10-е и 20-е сутки с начала основного курса прививки.
7. При укусах средней тяжести, нанесенных больными животными в неблагополучных местностях, назначается комбинированное введение антирабического у-глобулина и через 24 ч — вакцинация вакциной Ферми и КАВ по 2,5 мл в течение 21 дня, перерыв — 10 сут, а затем ревакцинация по 2,5 мл на 10-е и 20-е сутки для обеих вакцин и дополнительно на 35-е сутки — для вакцинации КАВ.
8. В благополучных местностях при укусах средней тяжести допускается ле
чение без у-глобулина. Вводят вакцину Ферми по 1,5 мл в течение 20 сут или
КАВ по 3 мл в течение 18 сут с последующей ревакцинацией этими вакцинами по
1,5 мл на 10-е и 20-е сутки с момента окончания основного курса прививок.
9. При тяжелых укусах, нанесенных больными животными, сразу вводят анти-
рабический у-глобулин и через 24 ч — вакцину Ферми или КАВ по 2,5 мл в тече
ние 25 сут с последующей ревакцинацией этими же вакцинами по 2,5 мл на 10,
20-е и 35-е сутки по завершении курса прививок.
При травмах возможно проникновение не только вируса бешенства, но и столбняка, поэтому важное значение приобретает вопрос определения показаний и проведения противостолбнячной прививки, что осуществляется вместе с педиатром. Срочную противостолбнячную профилактику проводят при травмах с нарушением целостности больших по площади участков кожных покровов и слизистой оболочки, отморожений и ожогов 2, 3, 4-й степеней, укусов животных. С этой целью используют противостолбнячный анатоксин (ПСА), противостолбнячный человеческий иммуноглобулин (ПСЧИ), при отсутствии ПСЧИ — противостолбнячную сыворотку (ПСС). ПСС и ПСА вводят в подлопаточную область подкожно, ПСЧИ — внутримышечно в верхне-наружный квадрант ягоди-
41 q
Раздел 9
Травматические повреждения тканей и органов челюстно-лицевои области

 цы. Перед введением ПСС проверяют чувствительность к ней, проводя внутри-кожную пробу в разведении 1:100. Пробу оценивают через 20 мин. Отрицательной является проба, если диаметр отека и покраснения тканей, появляющихся в месте введения, меньше 1 см. Положительной является проба, когда отек или покраснение достигает в диаметре 1 см и больше.
цы. Перед введением ПСС проверяют чувствительность к ней, проводя внутри-кожную пробу в разведении 1:100. Пробу оценивают через 20 мин. Отрицательной является проба, если диаметр отека и покраснения тканей, появляющихся в месте введения, меньше 1 см. Положительной является проба, когда отек или покраснение достигает в диаметре 1 см и больше.
Особенное внимание нужно уделить болезни "кошачьей царапины" (доброкачественный лимфогранулематоз, болезнь Дебре, кошачья чесотка), поскольку причиной ее является травма (царапина кошкой), а следствием — неспецифическое воспаление лимфоузлов.
Возбудитель этого заболевания принадлежит к группе хламидий (возбудитель орнитоза, трахомы) и от других хламидий отличается незначительной чувствительностью к антибиотикам тетрациклиновой группы. Болезнь развивается в результате укусов и царапин кошками (чаще котятами). Кошки при этом остаются здоровыми и (возможно) являются механическими переносчиками, а резервуаром — мыши или мелкие птицы, на которых охотятся кошки. Чаще болеют дети, но бывают и семейные вспышки заболевания. Больной человек безопасен для окружающих. На месте царапины или укуса возникает воспалительная реакция (гиперемия, инфильтрат). Потом возбудитель проникает в кровь, поражаются регионарные лимфатические узлы, происходит гематогенная диссемина-ция. Инкубационный период длится 7-14 сут (иногда до 3 мес).
В последующем нарастают явления интоксикации — высокая температура тела, головная боль, печень и селезенка увеличиваются. Иногда развивается миокардит, менингит. На месте укуса возникает первичный аффект — папула с красным ободком вокруг, а затем — гнойничок и язва. Развивается регионарный лимфаденит — постоянный и характерный симптом болезни. Лимфатические узлы увеличены, безболезненны, не спаиваются с тканями. В 50 % узлы будут нагнаиваться (гной густой, желто-зеленый). При посеве его роста микроорганизмов не наблюдается. Сыпь на коже кореобразная, мелкая, по типу узловатой эритемы. Заболевание может длиться 1-2 года, имеет циклический характер, рецидивирует. Диагноз ставят на основании данных внутри кожной пробы с орнитозным аллергеном и реакции связывания комплемента (РСК) с орнитозным антигеном в динамике.
Лечение проводится вместе с инфекционистом — назначают преднизолон в течение 7 сут, УВЧ, диатермию наувеличенные лимфатические узлы. При нагноении последних хирург-стоматолог вскрывает абсцесс. В некоторых случаях пораженный узел удаляют. Прогноз благоприятный.
ОЖОГИ
Ожоги (combustiones) — это повреждение тканей, развивающееся в результате местного действия высоких температур, электрического тока, химических, радиационных веществ и т. п.
У детей ожоги составляют от 4,8 до 10 случаев на 1000 населения. Из всего количества обожженных 48 % составляют дети, а наиболее многочисленную группу — дети в возрасте от 2 до 5 лет (33 %). Среди причин летальных исходов у детей ожоги составляют 2 %, то есть каждый пятидесятый ребенок умирает вследствие ожоговой травмы. В последние годы наблюдается увеличение количества ожогов.
Самая частая причина ожогов — контакт с горячей жидкостью и пламенем, с
пектрическим током. Среди детей с ожогами случаи обваривания составляют 54 %.
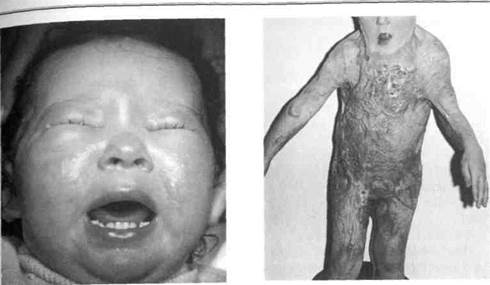
В зависимости от этиологического фактора различают ожоги термические,. 1ектрические, химические и лучевые. Термические ожоги лица горячей водой или маслом возникают в результате выливания их на себя. Это случается чаще с кетьми 1-3 лет (рис. 254). Ожоги пламенем, бензином возникают у подростков, которые имеют дело с техникой, изучают строение разных взрывных устройств и т. п. (рис. 255).
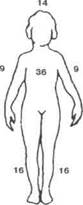
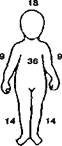
Ожоги у детей имеют свою специфику, связанную с анатомо-физиологически-ми особенностями строения детского организма в целом и челюстно-лицевой области — в частности. То, что отличает детский организм (диспропорция роста скелета, меньшая площадь кожи, ограниченные компенсаторные возможности дыхательной системы, повышенный обмен веществ, высокая потребность тканей в кислороде), обусловливает развитие ожогового шока при меньших размерах площади ожогов, чем у взрослых. У детей для определения площади ожогов используют модифицированное для каждой возрастной группы "правило девятки" (рис. 256), то есть площадь каждой анатомической области в процентах составляет число 9.
Соотношение площади поверхности отдельных анатомических областей тела у детей разного возраста приведено ниже (табл. 9).
Для ожогов лица у детей характерным (то есть отличающим их от ожогов другой локализации) является то, что при одинаковой температуре и экспозиции они более глубокие, это обусловлено строением кожи ребенка (тонким роговым слоем), хорошо развитой сетью капилляров. Часто ожоги лица у детей сочетаются с ожогами тканей полости рта, что может вызвать ожоги тканей слизистой оболочки дыхательных путей и пищевода с последующим их стенозом; при наличии ожогов отек тканей у детей всегда выражен и быстро нарастает, особенно на веках; на лице наблюдается неравномерность поражения различных отделов по глубине (нос, уши, надбровные дуги — чаще IV степени, носогубные складки — II степени, веки — I степени), то есть выступающие над общей поверхностью час-
Таблица 9. Площадь (%) отдельных анатомических участков тела у детей разного возраста (по C.Lund, N. Browder)
| Области тела | Возраст | |||||
| До 1 года | 1год | 5 лет | 10 лет | 15 лет | Взрослые | |
| Голова | 19-20 | 10-11 | 8-9 | |||
| Шея | ||||||
| Грудь | 10 10 | |||||
| Живот | 8 8 | |||||
| Спина | ||||||
| Ягодицы | 5-6 | 5-6 | 5-6 | 5-6 | 5-6 | 5-6 |
| ____JJojTOBbie органы | ||||||
| Плечи (2) | 8 8 | |||||
| ___ Предплечья (2) | 5-6 | 5-6 | 5-6 5-6 | 5-6 | 5-6 | |
| Кисти | ~ 5 5 | |||||
| _____ Бедра (2) | 16 17 | |||||
| Голень (2) | 9-10 | 11 12 | ||||
| ___ Ступни (2) | 5-7 | 5-7 | 5-7 5-7 | 5-7 | 5-7 |
Раздел 9
I ревматические повреждении п^анеи и иршпи,

|
| Рис. 255.Ребенок с келоидными рубцами лица после ожога пламенем |
|
|
Рис. 254. Рубцовая деформация правого крыла носа, верхней и нижней губ правосторонняя микростома после ожога кипящим маслом

1 год
Рис. 256. Определение площади ожогов у детей по "правилу девятки"
ти лица больше контактируют с фактором, вызывающим ожог (рис. 257-259).
Местные проявления термических ожогов в зависимости от глубины поражения характеризуются по степеням:
I степень — выраженная гиперемия кожных покровов, образование ненапряженных цельных пузырьков, содержащих светло-желтого цвета блестящую жидкость. При ожоге I степени происходит отслоение эпидермиса, отек тканей, повышение проницаемости капилляров, увеличение выхода плазмы. В маленьких пузырьках жидкость может всосаться назад, а в больших — нет, что определяется характеристиками саморегуляции тканей. Состав жидкости небольших пузырь-

Рис. 257. Ребенок с выраженной рубцовой деформацией лица и контрактурой шеи (ожог кипящим маслом в возрасте 2 лет)

Рис. 258. Тот же ребенок после устранения контрактуры шеи и формирования нижней губы, верхнего и нижнего преддверия рта

ис. 259. Ребенок с послеожоговыми келоидными рубцами, повлекшими деформацию нижней губы и контрактуру шеи
ков положительно влияет на течение раневого процесса, а в значительных по размерам пузырях имеет отрицательное влияние. В ранние сроки после ожога отслоенный, но не травмированный эпидермис защищает от высыхания подлежащие слои дермы, поэтому иссекать его над пузырьком не следует. В последующем большие пузыри освобождают от их содержимого, сохраняя этот слой.
II степень характеризуется более глубоким поражением эпидермиса и значительным экссудативным воспалением. Следствием этого процесса является отслоение эпидермиса и формирование пузырей. Они содержат прозрачную желтую жидкость, по составу подобную плазме, которая со временем становится желеобразной. Воспаление серозное и редко сопровождается нагноением. Эпителизация происходит за счет клеток основного слоя и придатков кожи. Иногда на месте ожога остается гиперпигментация.
III степень делится на две подгруппы — А и Б. Для врача очень важно определить степень ожога — III А или III Б, поскольку лечение их отличается и результат после заживления будет разным.
При ожогах III А степени возникает частичный некроз кожи с сохранением росткового слоя эпидермиса и ее дериватов. Поэтому именно при этой степени ожога возможно полное восстановление поврежденной поверхности кожи.
Клинически наблюдаются большие, чаще поврежденные пузыри, имеющие розовое дно, чувствительность которого незначительно снижена. При этой степени поражения на месте поврежденных пузырей возможно образование струпа. Если пузырь цел, то он содержит жидкость желтого цвета.
При ожоге III Б степени погибают все слои кожи, поэтому возможность
Травматически
е повреждения тканей и органов челюстно-лицевой области
|
| зырей и эрозий. До конца скрытого периода (приблизительно на 14-те сутки) кожа становится сухой, плотной, имеет глянцевый вид, после чего начинается период гиперемии и отека тканей. Затем наступает вторая волна гиперемии кожи. Эритема в это время имеет четкие границы. Усиливается отек тканей, охватывающий толщу кожи, подкожную жировую клетчатку и даже межфасциальные пространства. Появляются пузыри с опалесцирующеи жидкостью, которые со временем лопаются, что сопровождается сильной болью. После этого образуются плохо заживающие эрозированные и изъязвленные поверхности. При лучевых ожогах может возникать некроз тканей, который бывает только сухим. Для постановки диагноза у детей с ожогами следует придерживаться такой схемы: 1. Характеристика ожогового фактора (нужно знать, чем вызван ожог: пламенем, паром, горячей водой, металлом, химическим веществом и т. п.). 2. Глубина ожоговых ран. 3. Локализация ожоговых ран. 4. Общая площадь поражения (использование "правила девятки"). 5. Период ожоговой болезни (ожоговый шок, острая ожоговая токсемия, ожоговая септикотоксемия, период реконвалесценции). 6. Осложнения ожоговой болезни (местные и общие). 7. Сопутствующие болезни. Пример правильной формулировки диагноза: ожог пламенем I-II-III АБ степеней носа, щёк, подбородка, губ, шеи, груди, конечностей, передней поверхности тела, ожог дыхательных путей, ожоговый шок средней тяжести (рис. 261). |
островковой эпителизации исключена. Образуются пузыри, заполненные геморрагическим содержимым. Если пузырь поврежден, дно ожоговой раны сухое, тусклое, белое, болевая чувствительность его резко снижена или даже отсутствует. Струп желтого, серого и всех оттенков коричневого цвета.
IV степень ожогов самая тяжелая, поскольку при ней погибает не только собственно кожа, но и подлежащие ткани - подкожная жировая клетчатка, мышцы, кости. Эта степень характеризуется образованием ожогового струпа разной толщины, коричневого или черного цвета, участков некроза тканей. В окружающих тканях возникают явления стаза крови, повышается проницаемость капилляров, выпотевание плазмы в ткани, что вызывает их отек.
В клинике не наблюдаются ожоги костей, поскольку с такими тяжелыми повреждениями дети обычно не выживают.
Химические ожоги имеют также четыре степени поражения. В отличие от термических поражений, III степень не разделяется на "А" и "В". Степень ожогов зависит от концентрации и количества растворов, времени контакта и скорости нейтрализации химического вещества. У детей химические ожоги чаще возникают на слизистой оболочке ротовой полости в результате попытки выпить какую-то жидкость. Ожоги слизистой оболочки ротовой полости обычно поверхностные. Глубокие ожоги ее возможны только при высокой концентрации разных химических растворов. Такой тип ожогов слизистой оболочки ротовой полости возникает в результате контакта тканей с уксусной эссенцией, концентрированным раствором или кристаллами перманганата калия, ацетоном, раствором хлора, "Белизной", моющими жидкостями "Мистер Мускул", "Ёрш" и т. п. Эти поражения опасны в связи с возможностью развития ожогов слизистой оболочки пищевода, а в дальнейшем — и стриктуры его и кардиального отдела желудка.
Химические ожоги кожи наблюдаются значительно реже, чем термические. Дети могут получить их на уроках химии при проведении опытов с кислотами, если они случайно разбрызгаются. При ожогах кислотой ткани кожи обезвоживаются, что вызывает коагуляцию тканевых белков. В месте контакта с кислотой образуется плотный сухой струп, имеющий четкие границы с полоской гиперемии по периферии. Струп углублен в кожу. Щелочи, в отличие от кислот, растворяют и эмульгируют жиры кожи, в результате чего происходит быстрое нарушение целостности кожных покровов. Щелочи вызывают образование влажного некроза, поэтому струп рыхлый, грязно-белого цвета, в тканях не формируется демаркационный вал.
Лучевые ожоги кожи у детей чаше вызывает ультрафиолетовое излучение (при длительном пребывании на солнце, не защищая лицо; рис. 260), реже — проникающая радиация (при получении лучевого лечения или пребывании в зоне радиационного облучения).
Лучевые ожоги характеризуются фазностью течения (первичная реакция, скрытый период, период гиперемии и начала отека тканей, период пузырей и период некрозов).
При первичной реакции, имеющей рефлекторный характер, появляется эритема, сопровождающаяся ощущением жжения. Потом возникают общая слабость, головная боль, тошнота, рвота. Этот период продолжается несколько часов, после чего наступает скрытый период. Для него характерно образование пу-
Рис. 260. Ребенок с ожогом кожи лица I степени лучами солнца (недозированное пребывание на солнце в коляске)
Рис. 261. Пациент с большой площадью ожога пламенем кожи лица, шеи, туловища, конечностей
Раздел 9
Ожоговая болезнь
Для ожоговой болезни характерны такие стадии: шок, токсемия, инфекционные осложнения.
Наблюдается обратно пропорциональная зависимость течения ожоговой болезни от возраста ребенка: чем он младше, тем тяжелее течение болезни. У 5-7 % детей с ожогами может развиваться так называемая ожоговая энцефалопатия, которая относится к серьезным органным осложнениям со стороны центральной нервной системы.
Существенную роль в патогенезе отека мозга при ожогах играет шок с последующим развитием нарушения кровообращения и обмена веществ.
Ожоговый шок у детей обычно развивается при поверхностных ожогах, охватывающих свыше 10 % поверхности тела, и глубоких ожогах менее 5 % поверхности тела. Течение шока у детей тяжелее, чем у взрослых, и быстрее переходит в тяжелую клиническую форму.
Ожоговый шок является разновидностью травматического. У детей ожоговый шок чаще приобретает декомпенсированный характер, поскольку ведущая роль в патогенезе его принадлежит нарушениям функции нервной системы. В начале заболевания нервно-болевые импульсы вызывают перенапряжение, а в дальнейшем — истощение центральной нервной системы, которая у детей находится в стадии формирования и особенно чувствительна к раздражителям. У детей с большой площадью пораженных тканей и при неадекватном лечении возможно развитие шока, клиническим симптомом которого в первую очередь является неадекватность поведения: они не плачут, бледные, вялые и адинамичные. Наблюдается цианоз кожи и слизистых оболочек, мышечное дрожание, конечности холодные. Затем возникают жажда, рвота, судороги.
Следующая стадия ожоговой болезни — ожоговая токсемия — является следствием всасывания и распространения в организме продуктов денатурации и распада собственных тканевых белков. Клинически это проявляется повышением температуры тела, полиурией, постепенным развитием анемии. Такие симптомы возникают при распространенных ожогах III степени, охватывающих свыше 7-8 % площади тела. Поверхностные ожоги (I-II степени) даже с большой площадью поражения, если они заживают без нагноения, не сопровождаются клиническими признаками токсемии.
Инфекционные осложнения проявляются в трех видах - ожоговая интоксикация, ожоговое истощение, ожоговый сепсис.
Ожоговая интоксикация развивается как следствие последующего всасывания микробных токсинов и продуктов распада тканей на фоне адекватной реактивности организма. Ожоговое истощение является продолжением интоксикации, но на фоне значительного снижения иммунологической реактивности. Проявляется оно анемией, снижением массы тела, замедлением репаративних процессов. Тяжелые формы истощения клинически ничем не отличаются от ожогового сепсиса, который при неадекватном и неэффективном лечении может закончиться летально.
Лечение ожогов
Дети с ожогами лечатся у комбустиолога в специализированных ожоговых
Травматические повреждения тканей и органов челюстно-пицевой области
пах Врач-стоматолог обычно оказывает первую помощь, предусматривающую "безболивание и первичную антисептическую обработку ожоговой поверхности. ° Первая и неотложная помощь при термических поражениях:
1) забрать ребенка от термического очага или вынести его из опасной зоны и ппекоатить действие термического фактора;
2) ее in необходимо, восстановить проходимость дыхательных путей (удалить глизь рвотные массы, мобилизовать вперед язык при его западении);
3) охладить обожженные участки лица повязками с холодной водой или охлаж-яаюшими препаратами ("Tensocold"), крпокомпрессами ("Comprigel", "Articare");
4) при выраженной болевой реакции и больших участках ожогов ввести обезболивающие препараты (наркотические анальгетики);
5) наложить на раневые поверхности стерильные повязки.
Противошоковую терапию необходимо проводить всем детям с площадью
ожогов свыше 10 % поверхности тела и детям до трех лет с ожогами свыше 5 % поверхности тела.
Схема противошоковой терапии:
1. Оксигенотераиия (дыхание увлажненным кислородом).
2 Инфузионная терапия (введение растворов новокаина 0,1 % по 10мл на 1кг массы тела ребенка, а также смесей: 20 % раствора глюкозы, 5 % аскорбиновой кислоты, тиамина, пиридоксина гидрохлорида, коргликона или строфантина, гидрокортизона или преднизолона, инсулина).
3 Обезболивающие, сердечные и другие средства (25 % раствор анальгина, 1 % раствор димедрола, 2,5 % раствор пипольфена, нейролептик (дроперидол) 0,5мл на 1 кг массы тела).
4. Витаминотерапия (витамины группы В, С).
5. Антибиотики широкого спектра действия.
6. Щелочные воды, диета, предотвращающая брожение в кишечнике и метеоризм.
Ожоговые раны на лице практически всегда лечат открытым спосооом. иора-ботка их должна быть максимально щадящей. Перед обработкой и перевязкой у детей проводят седативную подготовку или общее обезболивание.
Лечение ожогов I степени несложное и включает применение мазей, кремов, имеющих в своем составе антиоксиданты ("Эрисод", "Ресод", "Дибунол", "Лика-пантин", гепариновая мазь). Через 1-3 сут воспалительная реакция угасает, уменьшается отек тканей и гиперемия.
При ожогах II степени целые пузыри не вскрывают, а напряженные надсекают возле основания. Ожоговую поверхность обрабатывают антисептиками (раствор танина, перманганата калия, эктакридина лактат, фурацилин, ротокан, хлор-гексидин, диоксидин, йодовидон, йодопирон). В первой фазе раневого процесса раневые поверхности смазывают адсорбирующими экссудат мазями ("Левоми-коль", "Левосин", Талагран"). Во второй фазе для ускорения отторжения некротизированной кожи используют ферменты и содержащие их препараты (трипсин, химотрипсин, ируксол, террилптин и т. п.), после чего применяют геле-вые сорбенты - Телевин", "Дебризан", "Целосорб", "Альгипор". Мази накладывают на лицо 2-4 раза в сутки. При этом образуются ожоговые струпья коричневого цвета, которые должны отпасть самостоятельно.
Раздел 9
Травматические повреждения тканей и органов челюстно-лицевои оолачи

Рис. 262. Послеожоговая правосторонняя Рис. 263. После оперативного вмешатель-
микростомия ства у того же ребенка
При глубоких ожогах III А степени местное лечение первой фазы раневого процесса заключается в использовании гиперосмолярных препаратов, в состав которых входят полиэтиленоксиды и проксанол (мазь "Диоксидиновая", "Лево-син", "Левомиколь", "Нитацид", "Диоксизоль", "Офлотримол-П"). Демаркационный вал при этих ожогах образуется к концу первой недели, поэтому некрэкто-мию у детей следует выполнять не позже 7-8-х суток, повторную — с 9-10-х суток после очистки раневой поверхности. Далее раневую поверхность готовят к свободной пересадке кожи или к закрытию ее посредством местнопластических приемов: перемещением лоскутов по Шимановскому, лоскутами на ножке из окружающих участков, лоскутами на сосудистых ножках и т. п. С этой целью используют стимулирующие рост грануляций мази ("Альгипор", "Комбутек", мазь Вишневского, Конькова). С развитием биотехнологических методов в настоящее время восстановление кожного покрова можно осуществить путем выращивания и пересадки многослойных аутологических кератиноцитов, аллогенных керати-ноцитов, фибробластов; использования композиций, составной частью которых является губка с внеклеточным матриксом дермы.
При ожогах химическими веществами для обработки поверхности используют средства, нейтрализущие это вещество: если ожог вызван кислотой или солями металлов (азотнокислое серебро, медный купорос, хлористый цинк) — 5 % раствор соды, щелочами — слабые растворы лимонной или борной кислоты (1 чайная ложка на 1 стакан воды), перманганат калия, если известью — раствор глюкозы. Применять их нужно в виде аппликаций.
Образующиеся в результате ожогов гипертрофические и келоидные рубцы участков ротовой щели, ноздрей, век могут вызывать микростомию, синехии, выворот век, опущение угла рта (рис. 262, 263). Чтобы предотвратить это, поверхность рубцов обрабатывают эластопротекторными мазями типа контрактубекс, ворен, цепан, а также широко используют физпроцедуры — электрофорез лида-зы, фонофорез гидрокортизона, парафиновые и озокеритовые аппликации, гелий-неоновое облучение, массаж, миогимнастику.
Электроожоги. Среди ожогов лица у детей 7 % составляют электроожоги. Электроожоги чаще ограничены по площади, но глубокие, что связано с малой толщиной мягких тканей и высоким сопротивлением костей лица, черепа (рис. 264). У детей младшего возраста они обычно возникают в результате введения в

|
полость рта электрических проводов (шнура от электроприборов, обнаженных проводов). Различают прямое и непрямое, специфическое и неспецифическое действие тока.
Специфическое действие проявляется биологическим, электрохимическим, тепловым, механическим эффектами.






