¬ регул€ции функций организма важна€ роль принадлежит эндокринной системе. ќрганы этой системы Ц железы внутренней секреции Ц выдел€ют особые вещества, оказывающие существенное и специализированное вли€ние на обмен веществ, структуру и функцию органов и тканей (см. –ис.34). ∆елезы внутренней секреции отличаютс€ от других желез, имеющих выводные протоки (желез внешней секреции), тем, что выдел€ют продуцируемые ими вещества пр€мо в кровь. ѕоэтому их называют эндокринными железами (греч. еndon Ц внутри, krinein Ц выдел€ть). 
–ис.34. Ёндокринна€ система человека
Ёндокринные железы ребенка невелики по размерам, имеют очень небольшую массу (от долей грамма до нескольких граммов), богато снабжены кровеносными сосудами. ровь приносит к ним необходимый строительный материал и уносит химически активные секреты.
эндокринным железам подходит разветвленна€ сеть нервных волокон, их де€тельность посто€нно контролирует нервна€ система. моменту рождени€ отчетливой секреторной активностью обладает гипофиз, что подтверждаетс€ наличием в пуповинной крови плода и новорожденного высокого содержани€ ј “√. ƒоказана также функциональна€ активность зобной железы и коры надпочечников в утробном периоде. –азвитие плода, особенно на раннем этапе, несомненно, находитс€ под вли€нием гормонов матери, которые ребенок продолжает получать с материнским молоком во внеутробном периоде. ¬ биосинтезе и метаболизме многих гормонов у новорожденных и грудных детей имеютс€ особенности превалирующее вли€ние одной определенной эндокринной железы.
Ёндокринные железы выдел€ют во внутреннюю среду организма физиоло≠гически активные вещества - гормоны, стимулирующие или ослабл€ющие функции клеток, тканей и органов.
“аким образом, эндокринные железы у детей нар€ду с нервной системой и под ее контролем обеспечивают единство и целостность организма, формиру€ его гуморальную регул€цию. ѕон€тие "внутренн€€ секреци€" было впервые введено французским физиологом . Ѕернаром (1855). “ермин "гормон" (греч. hormao - возбуждаю, побуж≠даю) был впервые предложен английскими физиологами ”. Ѕейлисом и Ё. —тарлингом в 1905 г. дл€ секретина, вещества, образующегос€ в слизи≠стой оболочке двенадцатиперстной кишки под вли€нием сол€ной кислоты желудка. —екретин поступает в кровь и стимулирует отделение сока под≠желудочной железой. насто€щему времени открыто более 100 различ≠ных веществ, наделенных гормональной активностью, синтезирующихс€ в железах внутренней секреции и регулирующих процессы обмена вещест≠в.
Ќесмотр€ на различи€ эндокринных желез по развитию, строению, химическому составу и действию гормонов, все они имеют общие анатомо-физиологические черты:
1) они €вл€ютс€ беспротоковыми;
2) состо€т из железистого эпители€;
3) обильно снабжаютс€ кровью, что обусловлено высокой интен≠сивностью обмена веществ и выделением гормонов;
4) имеют богатую сеть кровеносных капилл€ров с диаметром 20-30 мкм и более (синусоиды);
5) снабжены большим количеством вегетативных нервных волокон;
|
|
|
6) представл€ют единую систему эндокринных желез;
7) ведущую роль в этой системе играет гипоталамус ("эндокринный мозг") и гипофиз ("король гормональных веществ").
¬ организме человека различают 2 группы эндокринных желез:
1) эндокринные, выполн€ющие функцию только органов внутренней секреции; к ним относ€тс€: гипофиз, эпифиз, щитовидна€ железа, паращитовидные железы, надпочечники, нейросекреторные €дра гипота≠ламуса;
2) железы смешанной секреции, имеющие эндо- и экзокринную часть, в которых секреци€ гормонов €вл€етс€ лишь частью разнообразных функций органа; к ним относ€тс€: поджелудочна€ железа, половые железы (гонады), вилочкова€ железа. роме того, способ≠ностью вырабатывать гормоны обладают и другие органы, формально не относ€щиес€ к эндокринным железам, например, желудок и тонкий ки≠шечник (гастрин, секретин, энтерокринин и др.), сердце (натрийуретический гормон - аурикулин), почки (ренин, эритропоэтин), плацента (эстро≠ген, прогестерон, хорионический гонадотропин) и др.
ќсновные функции эндокринной системы
‘ункции эндокринной системы заключаютс€ в регул€ции де€тельности различных систем организма, метаболических процессов, роста, развити€, размножени€, адаптации, поведени€. ƒе€тельность эндокринной системы строитс€ на принципах иерархии (подчинени€ периферического звена центральному), "вертикальной пр€мой обратной св€зи" (усиленной выработке стимулирующего гормона при недостатке синтеза гормона на периферии), горизонтальной сети взаимодействи€ периферических желЄз между собой, синергизме и антагонизме отдельных гормонов, реципрокной ауторегул€ции.
’арактерные свойства гормонов:
1) специфичность действи€ - каждый гормон действует лишь на оп≠ределенные органы (клетки-Ђмишениї) и функции, вызыва€ специфиче≠ские изменени€;
2) высока€ биологическа€ активность гормонов, так например, 1 г адреналина достаточно, чтобы усилить де€тельность 10 млн. изоли≠рованных сердец л€гушки, а 1 г инсулина - чтобы понизить уровень сахара в крови у 125 тыс€ч кроликов;
3) дистантность действи€ гормонов. ќни оказывают вли€ние не на те органы, где они образуютс€, а на органы и ткани, расположенные вдали от эндокринных желез;
4) гормоны имеют сравнительно небольшой размер молекулы, что обеспечивает их высокую проникающую способность через эндотелий капилл€ров и через мембраны (оболочки) клеток;
5) быстра€ разрушаемость гормонов ткан€ми; по этой причине дл€ поддержани€ достаточного количества гормонов в крови и непрерывности их действи€ необходимо посто€нное выделение их соответствующей же≠лезой;
6) большинство гормонов не имеет видовой специфичности, поэтому в клинике возможно применение гормональных препаратов, полученных из эндокринных желез крупного рогатого скота, свиней и других животных;
7) гормоны действуют лишь на процессы, происход€щие в клетках и их структурах, и не оказывают вли€ни€ на ход химических процессов в бесклеточной среде.
√ипофиз у детей, или нижний придаток мозга, наиболее развит к моменту рождени€, €вл€етс€ наиболее важной "центральной" эндокринной железой, так как своими тройными гормонами (греч. tropos - направление, поворот) он регулирует де€тельность многих других, так называемых "периферических" эндок≠ринных желез (см.рис. 35). ѕредставл€ет собой небольшую овальную железу массой около 0,5 г, при беременности увеличивающуюс€ до 1 г. –асположена в гипофизарной €мке турецкого седла тела клиновидной кости. ѕри помощи ножки гипофиз св€зан с серым буфом гипоталамуса. ≈го функциональной особенностью €вл€етс€ разносторонность действи€.
|
|
|

–ис.35. –асположение гипофиза в головном мозге
¬ гипофизе выдел€ют 3 доли: переднюю, промежуточную (среднюю) и заднюю доли. ѕередн€€ и средн€€ доли имеют эпителиальное происхож≠дение и объедин€ютс€ в аденогипофиз, задн€€ дол€ вместе с ножкой гипо≠физа - нейрогенное происхождение и называетс€ нейрогипофизом. јденогипофиз и нейрогипофиз различаютс€ не только структурно, но и в функ≠циональном отношении.
ј. ѕередн€€ дол€ гипофиза составл€ет 75% от массы всего гипофиза. —остоит из соединительнотканной стромы и эпителиальных железистых клеток. √истологически различают 3 группы клеток:
1) базофильные клетки, секретирующие тиреотропин, гонадотропины и адренокортикотропный гормон (ј “√);
2) ацидофильные (эозинофильные) клетки, вырабатывающие соматотропин и пролактин;
3) хромофобные клетки - резервные камбиальные клетки, диффе≠ренцирующиес€ в специализированные базофильные и ацидофильные клетки.
‘ункции тропных гормонов передней доли гипофиза.
1) —оматотропин (гормон роста, или соматотропный гормон) стиму≠лирует синтез белка в организме, рост хр€щевой ткани, костей и всего те≠ла. ѕри недостатке соматотропина в детском возрасте развива≠етс€ карликовость (рост менее 130 см у мужчин и менее 120 см у женщин), при избытке соматотропина в детстве - гигантизм (рост 240-250 см. см. –ис.36), у взрослых - акромегали€ (греч. akros - крайний, megalu - большой). ¬ пост-натальном периоде —“√ €вл€етс€ основным метаболическим, вли€ющим на все виды обмена и активным контраинсул€рным гормоном.
 –ис.36. √игантизм и карликовость
–ис.36. √игантизм и карликовость
2) ѕролактин (лактогенный гормон, маммотропин) действует на мо≠лочную железу, способству€ разрастанию ее ткани и продукции молока (после предварительного действи€ на нее женских половых гормонов: эст≠рогенов и прогестерона).
3) “иреотропин (тиреотропный гормон, ““√) стимулирует функцию щи≠товидной железы, осуществл€€ синтез и секрецию тиреоидных гормонов.
4) ортикотропин (адренокортикотропный гормон, ј “√) стимулирует об≠разование и выделение в коре надпочечников глюкокортикоидов.
5) √онадотропины (гонадотропные гормоны, √“) включают фолли-тропин и лютропин. ‘оллитропин (фолликулостимулирующий гормон) действует на €ичники и семенники. —тимулирует рост фолликулов в €ич≠нике женщин, сперматогенез в €ичках у мужчин. Ћютропин (лютеинизирующий гормон) стимулирует у женщин развитие желтого тела после ову≠л€ции и синтез им прогестерона, у мужчин - развитие интерстициальной ткани €ичек и секрецию андрогенов.
Ѕ. —редн€€ дол€ гипофиза представлена узкой полоской эпители€, отделенного от задней доли тонкой прослойкой рыхлой соединительной ткани. јденоциты средней доли вырабатывают 2 гормона.
1) ћеланоцитостимулирующий гормон, или интермедин, оказывает вли€ние на пигментный обмен и приводит к потемнению кожи вследствие отложени€ и накоплени€ в ней пигмента меланина. ѕри недостатке интер-медина может наблюдатьс€ депигментаци€ кожи (по€вление участков ко≠жи, не содержащих пигмента).
2) Ћипотропин усиливает метаболизм липидов, оказывает вли€ние на мобилизацию и утилизацию жиров в организме.
¬. «адн€€ дол€ гипофиза тесно св€занна€ с гипоталамусом (гипоталамо-гипофизарна€ система) и образована в основном клетками эпендимы, называемыми питуицитами. ќна служит резервуаром дл€ хранени€ гормо≠нов вазопрессина и окситоцина, которые поступают сюда по аксонам ней≠ронов, расположенных в гипоталамических €драх, где осуществл€етс€ синтез этих гормонов. Ќейрогипофиз - место не только депонировани€, но и своеобразной активации поступающих сюда гормонов, после чего они высвобождаютс€ в кровь.
1) ¬азопрессин (антидиуретический гормон, јƒ√) выполн€ет две функции: усиливает обратное всасывание воды из почечных канальцев в кровь, увеличивает тонус гладкой мускулатуры сосудов (артериол и ка≠пилл€ров) и повышает јƒ. ѕри недостатке вазопрессина наблюдаетс€ несахарный диабет, а при избытке вазопрессина может наступить полное прекращение мочеобразовани€.
|
|
|
2) ќкситоцин действует на гладкие мышцы, особенно матки. ќн стимулирует сокращение беременной матки во врем€ родов и изгнание плода. Ќаличие этого гормона €вл€етс€ об€зательным условием нор≠мального течени€ родового акта.
–егул€ци€ функций гипофиза осуществл€етс€ несколькими механиз≠мами через гипоталамус, нейронам которого присущи функции одновре≠менно секреторных и нервных клеток. Ќейроны гипоталамуса вырабаты≠вают нейросекрет, содержащий высвобождающие факторы (рилизинг-факторы) двух видов: либерины, усиливающие образование и выделение тропных гормонов гипофизом, и статины, угнетающие (ингибирующие) выделение соответствующих тропных гормонов. роме того, между гипо≠физом и другими периферическими эндокринными железами (щитовид≠ной, надпочечниками, гонадами) имеютс€ двусторонние взаимоотношени€: тропные гормоны аденогипофиза стимулируют функции периферических желез, а избыток гормонов последних подавл€ет продукцию и выделение гормонов аденогипофиза. √ипоталамус стимулирует секрецию тропных гормонов аденогипофиза, а повышение концентрации в крови тропных гормонов тормозит секреторную актив≠ность нейронов гипоталамуса. Ќа образование гормонов в аденогипофизе существенное вли€ние оказывает вегетативна€ нервна€ система: симпати≠ческий ее отдел усиливает выработку тропных гормонов, парасимпатиче≠ский - угнетает.
ўитовидна€ железа - непарный орган, имеющий форму галстука-бабочки (см. –ис.37). –асполагаетс€ в передней области шеи на уровне гортани и верхнего отдела трахеи и состоит из двух долей: пра≠вой и левой, соединенных узким перешейком. ќт перешейка или от одной из долей отходит кверху отросток - пирамидальна€ (четверта€) дол€, кото≠ра€ встречаетс€ примерно в 30 % случаев.
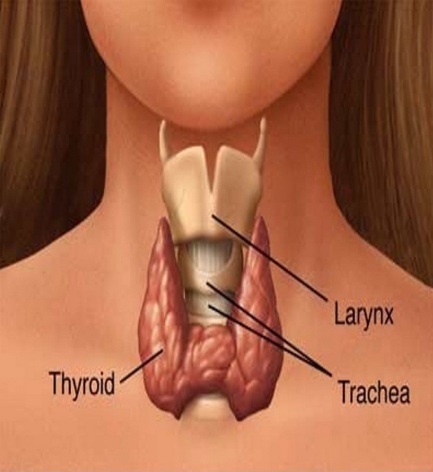
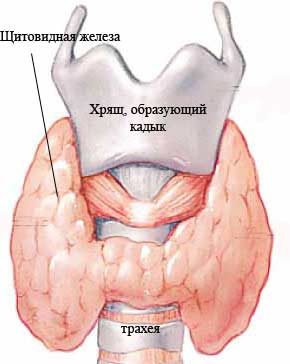
–ис.37. ўитовидна€ железа
¬ процессе онтогенеза масса щитовидной железы значительно возрастает Ц с 1 г в период новорожденности до 10 г к 10 годам. — началом полового созревани€ рост железы особенно интенсивен. ћасса железы у разных людей неодинакова и варьирует от 16-18 г до 50-60 г. ” женщин масса и объем ее больше, чем у мужчин. ўитовидна€ железа €вл€етс€ единственным орга≠ном, синтезирующим органические вещества, содержащие йод. —наружи железа имеет фиброзную капсулу, от которой внутрь отход€т перегородки, раздел€ющие вещество железы на дольки. ¬ дольках между прослойками соединительной ткани наход€тс€ фолликулы, которые €вл€ютс€ основны≠ми структурно-функциональными единицами щитовидной железы. —тенки фолликулов состо€т из одного сло€ эпителиальных клеток - тироцитов кубической или цилиндрической формы, расположенных на базальной мембране. аждый фолликул окружен сетью капилл€ров. ѕолости фолли≠кулов заполнены в€зкой массой слабо-желтого цвета, котора€ называетс€ коллоидом, состо€щим в основном из тиреоглобулина. ∆елезистый фол≠ликул€рный эпителий обладает избирательной способностью к накопле≠нию йода. ¬ ткани щитовидной железы концентраци€ йода в 300 раз выше его содержани€ в плазме крови. …од содержитс€ и в гормонах, которые вырабатываютс€ фолликул€рными клетками щитовидной железы, - тирок≠сине и трийодтиронине. ≈жедневно в составе гормонов выдел€етс€ до 0,3 мг йода. —ледовательно, человек должен ежедневно с пищей и водой по≠лучать йод.
ѕомимо фолликул€рных клеток, в щитовидной железе имеютс€ так называемые —-клетки, или парафолликул€рные клетки, секретирующие гормон тиреокальцитонин (кальцитонин) - один из гормонов, регулирую≠щий гомеостаз кальци€. Ёти клетки располагаютс€ в стенке фолликулов или в интерфолликул€рных пространствах.
— началом полового созревани€ возрастает функциональное напр€жение щитовидной железы, о чем свидетельствует значительное повышение содержани€ суммарного белка, который входит в состав гормона щитовидной железы. —одержание тиреотропина в крови интенсивно нарастает до 7 лет.
”величение содержани€ тироидных гормонов отмечаетс€ к 10 годам и на завершающих этапах полового созревани€ (15-16 лет).
|
|
|
¬ возрасте от 5-6 к 9-10 годам качественно измен€ютс€ гипофизарно-щитовидные взаимоотношени€Ч снижаетс€ чувствительность щитовидной железы к тиреотропным гормонам, наибольша€ чувствительность к которым отмечена в 5-6 лет. Ёто свидетельствует о том, что щитовидна€ железа имеет особенно большое значение дл€ развити€ организма в раннем возрасте.
¬ли€ние гормонов щитовидной железы тироксина (тетрайодтиронин,“4) и трийодтиронин (“3) на организм ребенка:
1) усиливают рост, развитие и дифференцировку тканей и органов;
2) стимулируют все виды обмена веществ: белкового, жирового, уг≠леводного и минерального;
3) увеличивают основной обмен, окислительные процессы, потреб≠ление кислорода и выделение углекислого газа;
4) стимулируют катаболизм и повышают теплообразование;
5) повышают двигательную активность, энергетический обмен, условно-рефлекторную де€тельность, темп психических процессов;
6) увеличивают частоту сердечных сокращений, дыхани€, потли≠вость;
7) снижают способность крови к свертыванию и т.д.
ѕри гипофункции щитовидной железы (гипотиреозе) у детей наблюдаетс€, кретинизм (см. –ис.38) т.е. задержка роста, психического и полового развити€, нарушение пропорций тела. –аннее вы€вление гипофункции щитовидной железы и соответствующее лечение оказывают значительный положительный эффект (–ис.39.).
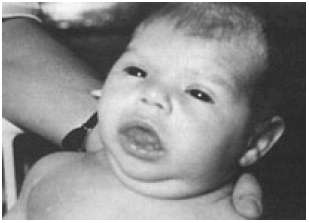
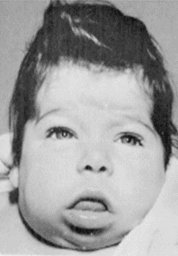
–ис.38 –ебенок, страдающий кретинизмом
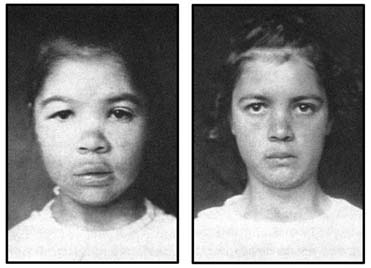
–ис. 39.ƒо и после лечени€ гипотиреоза
” взрослых развиваетс€ микседема (слизистый отек), т.е. психическа€ заторможенность, в€лость, сонливость снижение интеллекта, нарушение половых функций, понижение основного обмена на 30-40%.ѕри недостатке йода в питьевой воде может быть эндемический зоб - уве≠личение щитовидной железы.
ѕри гиперфункции щитовидной железы (гипертиреозе, см. –ис. 40,41) возникает диффузный токсический зоб - базедова болезнь: похудание, блеск глаз, пучеглазие, повышение основного обмена, возбудимости нервной сис≠темы, тахикарди€, потливость, чувство жара, непереносимость тепла, уве≠личение объема щитовидной железы и т.д.
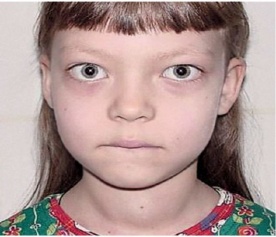


–ис.40. Ѕазедова болезнь –ис.41 √ипертиреоз новорожденного
“иреокальциотонин участвует в регул€ции кальциевого обмена. √ор≠мон снижает уровень кальци€ в крови и тормозит выведение его из кост≠ной ткани, увеличива€ его отложение в ней. “иреокальциотонин - гормон, сберегающий кальций в организме, своеобразный хранитель кальци€ в костной ткани.
–егул€ци€ образовани€ гормонов в щитовидной железе осущест≠вл€етс€ вегетативной нервной системой, тиреотропином и йодом. ¬оз≠буждение симпатической системы усиливает, а парасимпатической - угне≠тает выработку гормонов этой железы. √ормон аденогипофиза тиреотропин стимулирует образование тироксина и трийодтиронина. »збыток по≠следних гормонов в крови тормозит продукцию тиреотропина. ѕри сни≠жении в крови уровн€ тироксина и трийодтиронина выработка тиреотро≠пина увеличиваетс€. Ќезначительное содержание йода в крови стимулиру≠ет, а большое - тормозит образование тироксина и трийодтиронина в щи≠товидной железе.
ѕаращитовидные (околощитовидные) железы представл€ют собой округлые или овоидные тельца, распо≠ложенные на задней поверхности долей щитовидной железы (см. –ис.42). оличество этих телец непосто€нно и может измен€тьс€ от 2 до 7-8, в среднем 4, по две железы позади каждой боковой доли щитовидной железы. ќбща€ мас≠са желез составл€ет от 0,13-0,36 г до 1,18 г.
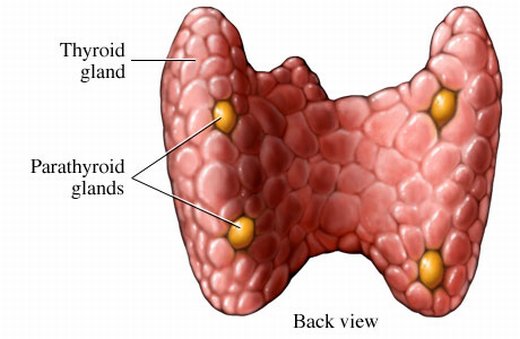 –ис.42. ѕаращитовидные железы
–ис.42. ѕаращитовидные железы
‘ункциональна€ активность паращитовидных желез существенно повышаетс€ к последним недел€м внутриутробного периода и в первые дни жизни. √ормон паращитовидных желез участвует в механизмах адаптации новорожденного. ¬о втором полугодии жизни обнаруживаетс€ некоторое уменьшение размеров главных клеток. ѕервые оксифильные клетки по€вл€ютс€ в околощитовидных железах после 6Ч7-летнего возраста, их число увеличиваетс€. ѕосле 11 лет в ткани железы по€вл€етс€ возрастающее количество жировых клеток. ћасса паренхимы паращитовидных желез у новорожденного составл€ет в среднем 5 мг, к 10 годам она достигает 40 мг, у взрослого Ч 75 Ч 85 мг. Ёти данные относ€тс€ к случа€м, когда имеютс€ 4 паращитовидные железы и более. ¬ целом постнатальное развитие паращитовидных желез рассматриваетс€ как медленно прогрессирующа€ инволюци€. ћаксимальна€ функциональна€ активность паращитовидных желез относитс€ к перинатальному периоду и первому Ч второму годам жизни детей. Ёто периоды максимальной интенсивности остеогенеза и напр€женности фосфорно-кальциевого обмена.
|
|
|
√ормонопродуцирующей тка≠нью €вл€етс€ железистый эпителий: железистые клетки - паратироциты. ќни секретируют гормон паратирин (паратгормон, или паратиреокрин), регулирующий обмен кальци€ и фосфора в организме. ѕаратгормон спо≠собствует поддержанию нормального уровн€ кальци€ в крови (9-11 мг %), который необходим дл€ нормальной де€тельности нервной и мышечной систем и отложени€ кальци€ в кост€х.
ѕаратгормон вли€етна баланс кальци€ и через изменение метаболизма витамина D способствует образованию в почках наиболее активного деривата витамина D Ч 1,25-дигидроксихолекальциферола. альциевое голодание или нарушение всасывани€ витамина D, лежащее в основе рахита у детей, всегда сопровождаетс€ гиперплазией паращитовидных желез и функциональными про€влени€ми гиперпаратиреоидизма, однако все эти изменени€ €вл€ютс€ про€влением нормальной регул€торной реакции и не могут считатьс€ заболевани€ми паращитовидных желез
ћежду гормонообразовательной функцией паращитовидных желез и уровнем кальци€ в крови имеетс€ непосредственна€ двусторонн€€ св€зь. ѕри увеличении в крови концентрации кальци€ гормонообразовательна€ функци€ паращитовидных желез уменьшаетс€, а при снижении - гормоно≠образовательна€ функци€ желез увеличиваетс€
ѕри гипофункции паращитовидных желез (гипопаратиреозе) наблю≠даетс€ кальциева€ тетани€ - приступы судорог вследствие уменьшени€ содержани€ кальци€ в крови и увеличени€ кали€, что резко повышает воз≠будимость. ѕри гиперфункции паращитовидных желез (гиперпаратиреозе) содержание кальци€ в крови увеличиваетс€ выше нормы (2,25-2,75 ммоль/л) и наблюдаетс€ отложение кальци€ в необычных дл€ него местах: в сосудах, аорте, почках.
Ёпифиз, или шишковидное тело - не≠большое овальное железистое образование, массой 0,2 г относ€щеес€ к эпиталамусу промежуточного мозга (см. –ис.43). Ќаходитс€ в полости черепа над пла≠стинкой крыши среднего мозга, в борозде между двум€ ее верхними хол≠миками.
 –ис. 43.Ёпифиз
–ис. 43.Ёпифиз
Ѕольшинство исследователей, изучавших возрастные особенности шишковидной железы, считают ее органом, подвергающимс€ сравнительно ранней инволюции. ѕоэтому эпифиз называют железой раннего детства. — возрастом в эпифизе наблюдаетс€ разрастание соединительной ткани, уменьшение количества клеток паренхимы, обеднение органа сосудами. ”казанные изменени€ в эпифизе человека начинают обнаруживатьс€ с 4-5-летнего возраста. ѕосле 8 лет в железе по€вл€ютс€ признаки обызвествлени€, выражающиес€ в отложении так называемого Ђмозгового пескаї. ѕо данным Kitay и Altschule, отложение мозгового песка в первое дес€тилетие жизни человека наблюдаетс€ от 0 до 5%, во второе - от 11 до 60%, а в п€тое достигает 58-75%. ћозговой песок состоит из органической основы, пронизанной углекислым и фосфорнокислым кальцием и магнием. ќдновременно с возрастной структурной перестройкой паренхимы железы измен€етс€ и ее сосудиста€ сеть. ћелкопетлиста€, богата€ анастомозами артериальна€ сеть, свойственна€ эпифизу новорожденного, с возрастом замен€етс€ продольными, слабо ветв€щимис€ артери€ми. ” взрослого человека артерии эпифиза приобретают форму выт€нутых по длине магистралей.
Ќачавшийс€ в 4-8-летнем возрасте процесс инволюции шишковидной железы в дальнейшем прогрессирует, однако отдельные клетки паренхимы эпифиза сохран€ютс€ до глубокой старости.
¬ы€вл€емые при гистологическом исследовании признаки секреторной активности клеток эпифиза обнаруживаютс€ уже во второй половине эмбриональной жизни человека. ¬ подростковый период, несмотр€ на резкое уменьшение размеров паренхимы эпифиза, секреторна€ функци€ главных пинеальных клеток не прекращаетс€.
ƒо насто€щего времени она полностью не изучена, ее и сейчас называют загадочной железой. ” детей эпифиз имеет относительно большие размеры, чем у взрослых, и вырабатывает гормоны, вли€ющие на половой цикл, лактацию, углеводный и водно-электролитный обмены.,
леточными элементами железы €вл€ютс€ пинеалоциты и глиальные клетки (глиоциты).
Ёпифиз выполн€ет р€д очень важных функций в организме человека:
Ј гли€ние на гипофиз, подавл€€ его работу
Ј стимулирование иммунитета
Ј предотвращает стресс
Ј регул€ци€ сна
Ј торможение полового развити€ у детей
Ј снижение секреции гормона роста (соматотропного гормона).
летки шишковидной железы оказывают пр€мое тормоз€щее действие на гипофиз до наступлени€ половой зрелости. роме того, они принимают участие практически во всех обменных процессах организма.
Ётот орган тесно св€зан с нервной системой: все световые импульсы, которые получают глаза, прежде чем попасть в мозг, проход€т путь через шишковидное тело. ѕод воздействием света в дневное врем€ работа шишковидной железы подавл€етс€, а в темноте ее работа активизируетс€ и начинаетс€ секреци€ гормона мелатонина. Ёпифиз участвует в формировании суточных ритмов сна и бодрствовани€, поко€ и высокого эмоционального и физического подъема.
√ормон мелатонин Ч это производное серотонина, который €вл€етс€ ключевым биологически активным веществом циркадной системы, т. е. системы, отвечающее за суточные ритмы организма.
Ўишковидна€ железа отвечает и за иммунитет. — возрастом она атрофируетс€, значительно уменьша€сь в размерах. јтрофирование эпифиза вызываетс€ и воздействием на него фтора, что было доказано врачом ƒженнифер Ћюк, котора€ обнаружила, что избыток фтора вызывает раннее половое созревание, часто провоцирует образование рака, а также его большое количество в организме может стать причиной генетических отклонений во врем€ развити€ плода при беременности. »збыточное употребление фтора может иметь пагубное воздействие на организм, вызыва€ нарушение ƒЌ , разрушение и выпадение зубов, ожирение.
Ўишковидна€ железа, €вл€€сь органом внутренней секреции, принимает непосредственное участие в обменах фосфора, кали€, кальци€ и магни€.
летки эпифиза синтезируют две основные группы активных веществ:
Ј индолы;
Ј пептиды.
¬се индолы €вл€ютс€ производными аминокислоты серотонина. Ёто вещество накапливаетс€ в железе, а в ночные часы активно превращаетс€ в мелатонин (основной гормон эпифиза).
—еротонин и мелатонин регулируют "биологические часы" организма. √ормоны €вл€ютс€ производными аминокислоты триптофана. ¬начале из триптофана синтезируетс€ серотонин, а из последнего образуетс€ мелатонин. ќн €вл€етс€ антагонистом меланоцитостимулирующего гормона гипофиза, продуцируетс€ в ночное врем€, тормозит секрецию гонадолиберина, тиреоидных гормонов, гормонов надпочечников, гормона роста, настраивает организм на отдых. ћелатонин выдел€етс€ в кровь, сигнализиру€ всем клеткам организма, что наступила ночь. –ецепторы к этому гормону обнаружены практически во всех органах и ткан€х. роме того, мелатонин может превращатьс€ в адреногломерулотропин. Ётот гормон эпифиза вли€ет на кору надпочечников, повыша€ синтез альдостерона.
” мальчиков содержание мелатонина снижаетс€ при половом созревании. ” женщин наибольший уровень мелатонина определ€етс€ в менструацию, наименьший - при овул€ции. ѕродукци€ серотонина существенно преобладает в дневное врем€. ѕри этом солнечный свет переключает эпифиз с образовани€ мелатонина на синтез серотонина, что ведет к пробуждению и бодрствованию организма (серотонин €вл€етс€ активатором многих биологических процессов).
ƒействие мелатонина на организм отличаетс€ большим разнообразием и про€вл€етс€ следующими функци€ми:
Ј регул€ци€ сна;
Ј успокаивающее действие на центральную нервную систему;
Ј снижение артериального давлени€;
Ј сахароснижающий эффект;
Ј уменьшение уровн€ холестерина крови;
Ј иммуностимул€ци€;
Ј антидепрессивное воздействие;
Ј задержка кали€ в организме.
Ўишковидна€ железа вырабатывает около 40 гормонов пептидной природы, из которых наиболее изучены:
-гормон, регулирующий обмен кальци€;
-гормон аргинин-вазотоцин, регулирующий тонус артерий и угнетающий секрецию гипофизом фолликулостимулирующего гормона и лютеинизирующего гормона.
ѕоказано, что гормоны эпифиза подавл€ют развитие злокачественных опухолей. —вет составл€ет функцию эпифиза, а темнота стимулирует его. ¬ы€влен нейронный путь: сетчатка глаза - ретиногипоталамический тракт - спинной мозг - симпатические ганглии - эпифиз.
роме мелатонина ингибирующее вли€ние на половые функции обусловливаетс€ и другими гормонами эпифиза - аргинин-вазотоцином, антигонадотропином.
-јдреногломерулотропин эпифиза стимулирует образование альдостерона в надпочечниках.
-ѕинеалоциты продуцируют несколько дес€тков регул€торных пептидов. »з них наиболее важны аргинин-вазотоцин, тиролиберин, люлиберин и даже тиротропин.
ќбразование олигопептидных гормонов совместно с нейроаминами (серотонин и мелатонин) демонстрирует принадлежность пинеалоцитов эпифиза к APUD-системе.
√ормоны эпифиза угнетают биоэлектрическую активность мозга и нервно-психическую де€тельность, оказыва€ снотворный и успокаивающий эффект.
ѕептиды эпифиза вли€ют на иммунитет, обмен веществ и сосудистый тонус.
¬илочкова€, или зобна€, железа, тимус, €вл€етс€ нар€≠ду с красным костным мозгом центральным органом иммуногенеза (см. –ис.44). ¬ ти≠мусе стволовые клетки, поступающие сюда из костного мозга с током кро≠ви, пройд€ р€д промежуточных стадий, превращаютс€ в конечном счете в “-лимфоциты, ответственные за реакции клеточного иммунитета. ѕомимо иммунологической функции и функции кроветворени€, тимусу присуща эндокринна€ де€тельность. Ќа этом основании эта железа рассматриваетс€ и как орган внутренней секреции.
 –ис.44. “имус
–ис.44. “имус
“имус состоит из двух асимметричных по величине долей: правой и левой, соединенных рыхлой соединительной тканью. –асполагаетс€ тимус в верхней части переднего средостени€, позади руко€тки грудины. моменту рождени€ ребенка масса железы равна 15 г. –азмеры и масса тимуса увеличиваетс€ по мере роста ребенка до начала полового созревани€. ¬ пери≠од своего максимального развити€ (10-15 лет) масса тимуса достигает в среднем 37,5 г, длина его в это врем€ составл€ет 7,5-16 см. — 25-летнего возраста начинаетс€ возрастна€ инволюци€ тимуса - постепенное умень≠шение железистой ткани с замещением ее жировой клетчаткой.
‘ункции тимуса
1. »ммунна€. ќна заключаетс€ в том, что тимус играет ключевую роль в созревании иммунокомпетентных клеток, а также определ€ет сохранность и правильное течение различных иммунных реакций. ¬илочкова€ железа определ€ет в первую очередь дифференцировку “-лимфоцитов, а также стимулирует их выход из костного мозга. ¬ тимусе синтезируютс€ тималин, тимозин, тимопоэтин, тимусный гуморальный фактор и инсулиноподобный фактор роста-1 это полипептиды, €вл€ющиес€ химическими стимул€торами иммунных процессов.
2. Ќейроэндокринна€. –еализаци€ этой функции обеспечиваетс€ тем, что тимус принимает участие в образовании определенных биологически активных веществ.
¬се вещества, которые образуютс€ тимусом, оказывают разное воздействие на организм ребенка. ќдни действуют локально, то есть в месте образовани€, а другие Ц системно, разнос€сь с током крови. ѕоэтому биологически активные вещества вилочковой железы можно разделить на несколько классов. ќдин из классов аналогичен гормонам, которые вырабатываютс€ в эндокринных органах. ¬ тимусе синтезируютс€ антидиуретический гормон, окситоцин, соматостатин. ¬ насто€щее врем€ эндокринна€ функци€ тимуса изучена недостаточно.
√ормоны тимуса и их секреци€ регулируетс€ глюкокортикоидами, то есть гормонами коры надпочечников. ѕомимо этого, за функцию данного органа отвечают интерфероны, лимфокины и интерлейкины, вырабатываемые иными клетками иммунной системы.
ѕоджелудочна€ железа относитс€ к железам со смешанной секрецией (см. –ис.45). ¬ ней образуетс€ не только панкреатический пище≠варительный сок, но и вырабатываютс€ гормоны: инсулин, глюкагон, липокаин и другие.
” новорожденного она располагаетс€ глубоко в брюшной полости, на уровне X-го грудного позвонка, длина ее 5Ц6 см. ” детей раннего и старшего возраста поджелудочна€ железа находитс€ на уровне I-го по€сничного позвонка. Ќаиболее интенсивно железа растет в первые 3 года и в пубертатном периоде. рождению и в первые мес€цы жизни она недостаточно дифференцирована, обильно васкул€ризована и бедна соединительной тканью. ” новорожденного наиболее развита головка поджелудочной железы. ¬ раннем возрасте поверхность поджелудочной железы гладка€, а к 10Ц12 годам по€вл€етс€ бугристость, обусловленна€ выделением границ долек.
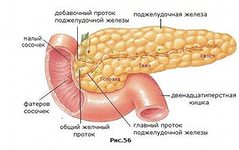 –ис.45. ѕоджелудочна€ железа
–ис.45. ѕоджелудочна€ железа
Ёндокринна€ часть поджелудочной железы представлена группами эпителиальных клеток, образующими своеобразной формы пан≠креатические островки (островки ѕ. Ћангерганса), отделенные от осталь≠ной экзокринной части железы тонкими прослойками рыхлой волокнистой соединительной ткани.
ѕанкреатические островки имеютс€ во всех отде≠лах поджелудочной железы, но больше всего их в хвостовой части железы. ¬еличина островков составл€ет от 0,1 до 0,3 мм, количество - 1-2 млн., а обща€ масса их не превышает 1% массы поджелудочной железы. ќстровки состо€т из эндокринных клеток - инсулоцитов нескольких видов. ѕример≠но 70 % всех клеток составл€ют бета-клетки, вырабатывающие инсулин, дру≠га€ часть клеток (около 20 %) - это альфа-клетки, которые продуцируют глюка≠гон. дельта-клетки (5-8 %) секретируют соматостатин. ќн задерживает выделе≠ние инсулина и глюкагона ¬- и ј-клетками и подавл€ет синтез ферментов тканью поджелудочной железы.
D-клетки (0,5 %) выдел€ют вазоактивный интестинальный полипептид, который снижает јƒ, стимулирует выделе≠ние сока и гормонов поджелудочной железой. ––-клетки (2-5 %) вырабаты≠вают полипептид, стимулирующий выделение желудочного и панкреати≠ческого сока. Ёпителий мелких выводных протоков выдел€ет липокаин.
ƒл€ оценки де€тельности островкового аппарата железы необходимо помнить о взаимном тесном вли€нии на количество сахара крови функции гипофиза, надпочечников, инсул€рного аппарата и печени. роме того, содержание сахара непосредственно св€зано с выделением островковыми клетками железы глюкагона, который €вл€етс€ антагонистом инсулина. √люкагон способствует выделению глюкозы в кровь из запасов гликогена печени. —екреци€ этих гормонов и взаимодействие регулируютс€ колебани€ми содержани€ сахара в крови.
√лавным гормоном поджелудочной железы €вл€етс€ инсулин, кото≠рый выполн€ет следующие функции:
1) способствует синтезу гликогена и накоплению его в печени и мышцах;
2) повышает проницаемость клеточных мембран дл€ глюкозы и способствует интенсивному окислению ее в ткан€х;
3) вызывает гипогликемию, т.е. снижение уровн€ глюкозы в крови и как следствие этого недостаточное поступление глюкозы в клетки ÷Ќ—, на проницаемость которых инсулин не действует;
4) нормализует жировой обмен и уменьшает кетонурию;
5) снижает катаболизм белков и стимулирует синтез белков из ами≠нокислот;
6) задерживает воду в ткан€х
7) уменьшает образование углеводов из белка и жира;
8) способствует усваиванию расщепленных в процессе пищеварени€ веществ, их распределению в организме после попадани€ в кровь. »менно благодар€ инсулину углеводы, аминокислоты и некоторые компоненты жиров могут проникать через клеточную стенку из крови внутрь каждой клетки организма. Ѕез инсулина, при дефекте молекулы гормона или рецептора клетки, растворенные в крови питательные вещества, остаютс€ в ее составе и оказывают на организм токсическое действие.
ќбразование и секреци€ инсулина регулируетс€ уровнем глюкозы в крови при участии вегетативной нервной системы и гипоталамуса. ”вели≠чение содержани€ глюкозы в крови после приема ее больших количеств, при напр€женной физической работе, эмоци€х и т.д. повышает секрецию инсулина. Ќаоборот, понижение уровн€ глюкозы в крови тормозит секре≠цию инсулина. ¬озбуждение блуждающих нервов стимулирует образова≠ние и выделение инсулина, симпатических - тормозит этот процесс.
онцентраци€ инсулина в крови зависит не только от интенсивности его образовани€, но и от скорости его разрушени€. »нсулин, разрушаетс€ ферментом инсулиназой, наход€щейс€ в печени и скелетных мышцах. Ќаибольшей активностью обладает инсулиназа печени. ѕри однократном протекании крови через печень может разрушитьс€ до 50 % содержащегос€ в ней инсулина.
ѕри недостаточной внутрисекреторной функции поджелудочной же≠лезы наблюдаетс€ т€желое заболевание - сахарный диабет, или сахарное мочеизнурение. ќсновными про€влени€ми этого заболевани€ €вл€ютс€: гипергликеми€ (до 44,4 ммоль/л,), глюкозури€ (до 5 % сахара в моче), полиури€ (обильное мочеиспускание: от 3-4 л до 8 - 9 л в сутки), полидипси€ (повышенна€ жажда), полифаги€ (повышенный аппетит), по≠худание (падение веса), кетонури€. ¬ т€желых случа€х развиваетс€ диабе≠тическа€ кома (потер€ сознани€).
¬торой гормон поджелудочной железы - глюкагон по своему дейст≠вию €вл€етс€ антагонистом инсулина и выполн€ет следующие функции:
1) расщепл€ет гликоген в печени и мышцах до глюкозы;
2) вызывает гипергликемию;
3) стимулирует расщепление жира в жировой ткани;
4) повышает сократительную функцию миокарда, не вли€€ на его возбудимость.
Ќа образование глюкагона в альфа - клетках оказывает вли€ние ко≠личество глюкозы в крови. ѕри повышении содержани€ глюкозы в крови секреци€ глюкагона уменьшаетс€ (тормозитс€), при понижении - увеличи≠ваетс€. √ормон аденогипофиза - соматотропин повышает активность ј-клеток, стимулиру€ образование глюкагона.
“ретий гормон Ц липокаин, образуетс€ в клетках эпители€ выводных протоков поджелудочной железы, способствует утилизации жиров за счет образовани€ липидов и повышени€ окислени€ высших жирных кислот в печени, что преп€тствует жировому перерождению печени. ¬ыдел€етс€ островковым аппаратом железы.
Ќадпочечники имеют жизненно, важное значение дл€ организма. ”даление обоих надпочечников приводит к смер≠ти вследствие потери большого количества натри€ с мочой и снижени€ уровн€ натри€ в крови и ткан€х (из-за отсутстви€ альдостерона).
Ќадпочечник- это парный орган, наход€щийс€ в забрюшинном про≠странстве непосредственно над верхним концом соответствующей почки (см. –ис.46). ѕравый надпочечник имеет форму треугольника, левый - полулунную (на≠поминает полумес€ц). –асполагаютс€ на уровне ’I-’II грудных позвонков. ѕравый надпочечник, как и почка, лежит несколько ниже, чем левый.
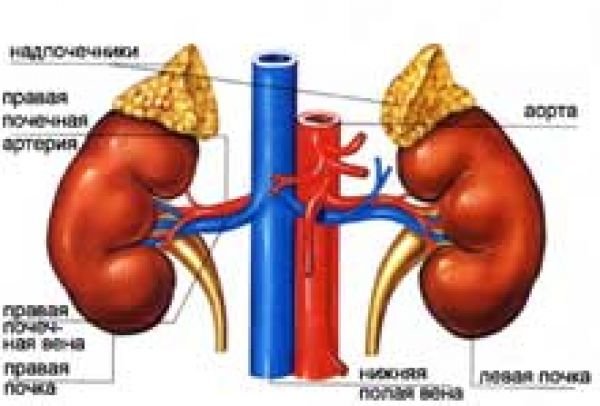 –ис. 46. Ќадпочечники
–ис. 46. Ќадпочечники
ѕри рождении масса одного надпочечника у ребЄнка достигает 7 г, их величина составл€ет 1/3 размера почки. ” новорождЄнного кора надпочечников, как и у плода, состоит из 2 зон - фетальной и дефинитивной (посто€нной), причЄм на долю фетальной приходитс€ основна€ масса железы. ƒефинитивна€ зона функционирует так же, как у взрослого. ѕучкова€ зона узка€, нечЄтко сформирована, сетчатой зоны ещЄ нет.
¬ течение первых 3 мес жизни масса надпочечника уменьшаетс€ наполовину, в среднем до 3,4 г, главным образом за счЄт истончени€ и перестройки коркового вещества, после года она вновь начинает увеличиватьс€. годовалому возрасту фетальна€ зона полностью исчезает, а в дефинитивной коре уже различимы клубочкова€, пучкова€ и сетчата€ зоны.
3 годам завершаетс€ дифференцировка корковой части надпочечника. ‘ормирование зон коркового вещества продолжаетс€ до 11 - 14 лет, к этому периоду соотношение ширины клубочковой, пучковой и сетчатой зон составл€ет 1:1:1. 8 годам происходит усиленный рост мозгового вещества.
ќкончательное его формирование заканчиваетс€ к 10-12 годам. ћасса надпочечников заметно увеличиваетс€ в пред и пубертатном периодах и к 20 годам возрастает в 1,5 раза по сравнению с их массой у новорождЄнного, достига€ показателей, свойственных взрослому.
ћасса одного надпочечника у взрослого человека составл€ет около 12-13г. ƒлина надпочечника равна 40-60 мм, высота (ширина) - 20-30 мм, толщина (переднезадний размер) - 2-8 мм. —наружи надпочечник покрыт фиброзной капсулой, отдающей в глубь органа многочисленные соединительноткан≠ные трабекулы и дел€щей железу на два сло€: наружный - корковое веще≠ство (кора) и внутренний - мозговое вещество. Ќа долю коры приходитс€ около 80% массы и объема надпочечника. ¬ коре надпочечника различают 3 зоны: наружную - клубочковую, среднюю - пучковую и внутреннюю - сетчатую.
ћорфологические особенности зон свод€тс€ к своеобразному дл€ каждой зоны распределению железистых клеток, соединительной тка≠ни и кровеносных сосудов. ѕеречисленные зоны функционально обособ≠лены в св€зи с тем, что клетки каждой из них вырабатывают гормоны, от≠личаю-щиес€ друг от друга не только по химическому составу, но и по фи≠зиологи-ческому действию.
лубочкова€ зона - самый тонкий слой коры, прилегающий к капсуле надпочечника, состоит из мелких по размеру клеток эпители€, образую≠щих т€жи в форме клубков. лубочкова€ зона вырабатывает минералокорти-коиды: альдостерон, дезоксикортикостерон.
ѕучкова€ зона - больша€ часть коры, очень богата липидами, холе≠стерином, а также витамином —. ѕри стимул€ции ј “√ холестерин расхо≠дуетс€ на образование кортикостероидов. Ёта зона содержит более круп≠ные железистые клетки, лежащие параллельными т€жами (пучками). ѕуч≠кова€ зона продуцирует глюкокортикоиды: гидрокортизон, кортизон, кортикостерон.
—етчата€ зона прилегает к мозговому слою. ¬ ней наход€тс€ мелкие железистые клетки, расположенные в виде сети. —етчата€ зона образует половые гормоны: андрогены, эстрогены и в небольшом количестве про≠гестерон.
ћозговое вещество надпочечника располагаетс€ в центре железы. ќно образовано крупными хромаффинными клетками, окрашивающимис€ сол€ми хрома в желтовато-бурый цвет. –азличают две разновидности этих клеток: эпинефроциты составл€ют основную массу и вырабатывают кате-холамин - адреналин; норэпинефроциты, рассе€нные в мозговом веществе в виде небольших групп, вырабатывают другой катехоламин - норадреналин.
ј. ‘изиологическое значение глюкокортикоидов - гидрокортизона, кортизона, кортикостерона:
1) стимулируют адаптацию и повышают сопротивл€емость организ≠ма к стрессу;
2) вли€ют на обмен углеводов, белков, жиров;
3) задерживают утилизацию глюкозы в ткан€х;
4) способствуют образованию глюкозы из белков (гликонеогенез);
5) вызывают распад (катаболизм) тканевого белка и задерживают формирование гранул€ций;
6) угнетают развитие воспалительных процессов (противовоспа≠лительное действие);
7) подавл€ют синтез антител;
8) подавл€ют активность гипофиза, особенно секрецию ј “√.
Ѕ. ‘изиологическое значение минералкортикоидов - альдостерона, дезоксикортикостерона:
1) сохран€ют в организме натрий, так как усиливают обратное вса≠сывание натри€ в почечных канальцах;
2) вывод€т из организма калий, так как уменьшают обратное всасы≠вание кали€ в почечных канальцах;
3) способствуют развитию воспалительных реакций, так как повы≠шают проницаемость капилл€ров и серозных оболочек (провоспалительное действие);
4) повышают осмотическое давление крови и тканевой жидкости (за счет увеличени€ ионов натри€ в них);
5) увеличивают тонус сосудов, повыша€ јƒ.
ѕри недостатке минералкортикоидов организм тер€ет столь большое количество натри€, что это ведет к изменени€м внутренней среды, несо≠вместимым с жизнью. ѕоэтому минералкортикоиды образно называют гормонами, сохран€ющими жизнь.
¬. ‘изиологическое значение половых гормонов - андрогенов, эстро≠генов, прогестерона:
1) стимулируют развитие скелета, мышц, половых органов в детстве, когда внутрисекреторна€ функци€ половых желез еще недостаточна;
2) обусловливают развитие вторичных половых признаков;
3) обеспечивают нормализацию половых функций;
4) стимулируют анаболизм и синтез белка в организме.
ѕри недостаточной функции коры надпочечников развиваетс€ так называема€ бронзова€, или аддисонова, болезнь (см. –ис.47).
ќсновными признаками этой болезни €вл€ютс€: адинами€ (мышечна€ слабость), похудание (сни≠жение массы тела), гиперпигментаци€ кожи и слизистых оболочек (брон≠зова€ окраска), артериальна€ гипотони€.
ѕри гиперфункции коры надпочечников (например, при опухоли) отмечаетс€ преобладание синтеза половых гормонов над выработкой глюко- и минералкортикоидов (резкое изменение вторичных половых призна≠ков).
 –ис. 47. јддисонова болезнь
–ис. 47. јддисонова болезнь
–егул€ци€ образовани€ глюкокортикоидов осуществл€етс€ кортико-тропином (ј “√) передней доли гипофиза и кортиколиберином гипотала≠муса. ортикотропин стимулирует продукцию глюкокортикоидов, а при избытке в крови последних синтез кортикотропина (ј “√) в передней доле гипофиза тормозитс€. ортиколиберин (кортикотропин - рилизинг - гормон) усиливает образование и высвобождение кортикотропина через общую систему кровообращени€ гипоталамуса и гипофиза. ”читыва€ тес≠ную функциональную св€зь гипоталамуса, гипофиза и надпочечников, мож≠но поэтому говорить о единой гипоталамо-гипофизарно-надпочечниковой системе.
Ќа образование минералкортикоидов оказывает вли€ние концен≠траци€ ионов натри€ и кали€ в организме. ѕри избытке натри€ и недостат≠ке кали€ в организме секреци€ альдостерона уменьшаетс€, что обусловли≠вает усиленное выделение натри€ с мочой. ѕри недостатке натри€ и из≠бытке кали€ в организме секреци€ альдостерона в коре надпочечника уве≠личиваетс€, в результате чего выведение натри€ с мочой уменьшаетс€, а выведение кали€ увеличиваетс€.
√. ‘изиологическое значение гормонов мозгового вещества надпо≠чечников: адреналина и норадреналина.
јдреналин и норадреналин объедин€ют под названием "катехола-мины", т.е. производные пирокатехина (органические соединени€ класса фенолов), активно участвующие в качестве гормонов и медиаторов в фи≠зиологических и биохимических процессах в организме человека.
јдреналин и норадреналин вызывают:
1) усиление и удлинение эффекта вли€ни€ симпатической нервной
системы;
2) гипертензию, за исключением сосудов мозга, сердца, легких и ра≠ботающих скелетных мышц;
3) расщепление гликогена в печени и мышцах и гипергликемию;
4) стимул€цию работы сердца;
5) повышение энергетики и работоспособности скелетных мышц;
6) расширение зрачков и бронхов;
7) по€вление так называемой гусиной кожи (выпр€мление кожных волос) вследствие сокращени€ гладких мышц кожи, поднимающих волосы (пиломоторы);
8) торможение секреции и моторики желудочно-кишечного тракта.
¬ целом адреналин и норадреналин имеют важное значение в моби≠лизации резервных возможностей и ресурсов организма. ѕоэтому они обоснованно называютс€ гормонами тревоги или "аварийными гормона≠ми".
—екреторна€ функци€ мозгового вещества надпочечников контро≠лируетс€ задней частью гипоталамуса, где наход€тс€ высшие подкорковые вегетативные центры симпатической иннервации. ѕри раздражении сим≠патических чревных нервов выброс адреналина из надпочечников увели≠чиваетс€, а при перерезке их - уменьшаетс€. –аздражение €дер задней час≠ти гипоталамуса также усиливает выброс адреналина из надпочечников и увеличивает его содержание в крови. ¬ыделение адреналина из надпочеч≠ников при различных воздействи€х на организм регулируетс€ уровнем сахара в крови. ѕри гипогликемии рефлекторный выброс адреналина уве≠личиваетс€. ѕод вли€нием адреналина в коре надпочечников происходит усиленное образование глюкокортикоидов. “аким образом, адреналин гу≠моральным путем поддерживает сдвиги, вызванные возбуждением симпа≠тической нервной системы, т.е. длительно поддерживает перестройку функций, необходимую при чрезвычайных обсто€тельствах. ¬следствие этого адреналин образно называют "жидкой симпатической нервной сис≠темой".
ѕоловые железы: €ичко у мужчин (см. –ис.49) и €ичник у женщин (см. –ис. 48) относ€тс€ к железам со смешанной функцией. 

–ис.48. яичники –ис.49 яичко
яичники - парные железы, наход€тс€ в полости малого таза, размерами приблизительно 2×2×3 см. ќни состо€т из плотного коркового вещества снаружи и м€гкого мозгового внутри.
орковое вещество преобладает в €ичниках. ¬ корковом веществе зреют €йцеклетки. ѕоловые клетки образуютс€ у плода женского пола на 5 мес€це внутриутробного развити€ раз и навсегда. — этого момента больше ни одна полова€ клетка не образуетс€, они только гибнут. ” новорожденной девочки в €ичниках находитс€ около миллиона ооцитов (половых клеток), к моменту полового созревани€ их остаетс€ только 300 тыс€ч. ¬ течение жизни только 300Ц400 из них преврат€тс€ в зрелые €йцеклетки, и только единицы Ч оплодотвор€тс€. ќстальные погибнут.
яички - это парные железы, расположенные в кожно-мышечном мешковидном образовании Ч мошонке. ‘ормируютс€ они в брюшной полости и к моменту рождени€ ребЄнка или к концу 1-го года жизни (возможно даже в течение первых семи лет) через паховый канал опускаютс€ в мошонку.
” взрослого мужчины размеры €ичек в среднем 4’ 3 см, масса их 20Ч30 г, у 8-летних детей Ч 0,8 г, у 15-летних подростков Ч 7Ч10 г. яичко множеством перегородок разделено на 200Ч300 долек, кажда€ из которых заполнена очень тонкими извитыми семенными канальцами (трубочками). ¬ них с периода полового созревани€ и до глубокой старости беспрерывно образуютс€ и созревают мужские половые клетки Ч сперматозоиды.
«а счет внешнесекреторной функции этих желез образуютс€ мужские и женские половые клетки - сперматозоиды и €йцеклетки. ¬нутрисекреторна€ функ≠ци€ про€вл€етс€ в секреции половых гормонов, которые поступают в кровь.
–азличают две группы половых гормонов: мужские - андрогены (греч. andros - мужской) и женские - эстрогены (греч. oistrum - течка). » те, и другие образуютс€ из холестерина и дезоксикортикостерона как в муж≠ских, так и в женских половых железах, но не в одинаковых количествах. Ёндокринной функцией в €ичке обладает интерстиций, представленный железистыми клетками - интерстициальными эндокриноцитами €ичка (клетками ‘. Ћейдига). Ёти клетки располагаютс€ в рыхлой волокнистой соединительной ткани между извитыми канальцами, р€дом с кровеносны≠ми и лимфатическими капилл€рами. »нтерстициальные эндокриноциты €ичка выдел€ют мужские половые гормоны: тестостерон и андростерон.
‘изиологическое значение андрогенов - тестостерона и андростерона:
1) стимулируют развитие вторичных половых признаков;
2) вли€ют на половую функцию и размножение;
3) оказывают большое вли€ние на обмен веществ: увеличивают об≠разование белка, особенно в мышцах, уменьшают содержание жира в ор≠ганизме, повышают основной обмен;
4) вли€ют на функциональное состо€ние ÷Ќ—, на высшую нервную де€тельность и поведение.
∆енские половые гормоны образуютс€: эстрогены - в зернистом слое созревающих фолликулов, а также в клетках интерстици€ €ичников, про≠гестерон - в желтом теле €ичника на месте лопнувшего фолликула.
‘изиологическое значение эстрогенов:
1) стимулируют рост половых органов и развитие вторичных поло≠вых признаков;
2) способствуют про€влению половых рефлексов;
3) вызывают гипертрофию слизистой оболочки матки в первую по≠ловину менструального цикла;
4) при беременности - стимулируют рост матки.
‘изиологическое значение прогестерона:
1) обеспечивает имплантацию и развитие плода в матке при бере≠менности;
2) тормозит выработку эстрогенов;
3) тормозит сокращение мускулатуры беременной матки и умень≠шает ее чувствительность к окситоцину;
4) задерживает овул€цию за счет угнетени€ образовани€ гормона передней доли гипофиза - лютропина.
ќбразование половых гормонов в половых железах находитс€ под контролем гонадотропных гормонов передней доли гипофиза: фоллитропина и лютропина. ‘ункци€ аденогипофиза контролируетс€ гипоталаму≠сом, секретирующим гипофизотропный гормон Ц гонадолиберин, который может усиливать или угнетать выделение гонадотропинов гипофизом.
”даление (кастраци€) половых желез в разные периоды жизни приво≠дит к различным эффектам. ” очень молодых организмов оно оказывает значительное вли€ние на формирование и развитие животного, вызыва€ остановку в росте и развитии половых органов, их атрофию. ∆ивотные обоего пола станов€тс€ очень похожими друг на друга, т.е. в результате кастрации наблюдаетс€ полное нарушение половой дифференциации жи≠вотных. ≈сли кастраци€ произведена у взрослых животных, возникающие изменени€ ограничиваютс€ в основном половыми органами. ”даление половых желез в значительной мере измен€ет обмен веществ, характер накоплени€ и распределени€ жировых отложений в организме. ѕересадка половых желез кастрированным животным приводит к практическому восстановлению многих нарушенных функций организма.
ћужской гипогенитализм (евнухоидизм), характеризуемый недо≠развитием половых органов и вторичных половых признаков, €вл€етс€ результатом различных поражений семенников (€ичек) или развиваетс€ как вторичное заболевание при поражении гипофиза (выпадении его гона-дотропной функции).
” женщин при низком содержании в организме женских половых гормонов в результате повреждени€ гипофиза (выпадени€ его гонадо-тропной функции) или недостаточности самих €ичников развиваетс€ жен≠ской гипогенитализм, характеризующийс€ недостаточным развитием €ич≠ников, матки и вторичных половых признаков.
ѕоловое развитие
ѕроцесс полового созревани€ протекает под контролем ÷Ќ— и желез внутренней секреции. ¬едущую роль в нем играет гипоталамо-гипофизарна€ система. √ипоталамус, будучи высшим вегетативным центром нервной системы, управл€ет состо€нием гипофиза, который, в свою очередь, контролирует де€тельность всех желез внутренней секреции. Ќейроны гипоталамуса выдел€ют нейрогормоны (рилизинг-факторы), которые, поступа€ в гипофиз, усиливают (либерины) или тормоз€т (статины) биосинтез и выделение тройных гормонов гипофиза. “ропные гормоны гипофиза, в свою очередь, регулируют активность р€да желез внутренней секреции (щитовидной, надпочечников, половых), которые в меру своей активности измен€ют состо€ние внутренней среды организма и оказывают вли€ние на поведение.
ѕовышение активности гипоталамуса на начальных стади€х пубертата состоит в специфических св€з€х гипоталамуса с другими железами внутренней секреции. √ормоны, выдел€емые периферическими эндокринными железами, оказывают тормоз€щее вли€ние на высшее звено эндокринной системы. Ёто пример так называемой обратной св€зи, котора€ играет важную роль в работе эндокринной системы. ќна обеспечивает саморегул€цию де€тельности желез внутренней секреции. ¬ начале пубертата, когда половые железы еще не развиты, нет условий дл€ их обратных тормозных вли€ний на гипоталамо-гипофизарную систему, поэтому собственна€ активность этой системы очень высока. Ёто вызывает усиленное выделение тропных гормонов гипофиза, оказывающих стимулирующее действие на процессы роста (соматотропин) и развитие половых желез (гонадотропины).
¬ то же врем€ повышенна€ активность гипоталамуса не может не сказатьс€ на взаимоотношени€х подкорковых структур и коры больших полушарий.
ѕоловое созревание Ц стадиальный процесс, поэтому возрастные изменени€ в состо€нии нервной системы подростков развиваютс€ постепенно и имеют определенную специфику, обусловленную динамикой полового созревани€. Ёти изменени€ наход€т отражение в психике и поведении.
—уществует несколько периодизаций полового созревани€, в основном опирающихс€ на описание изменений половых органов и вторичных половых признаков. ак у мальчиков, так и у девочек можно выделить п€ть стадий полового созревани€.
ѕерва€ стади€ Ц детство (инфантилизм); дл€ нее характерно медленное, практически незаметное развитие репродуктивной системы; ведуща€ роль принадлежит гормонам щитовидной железы и соматотропным гормонам гипофиза. ѕоловые органы в этот период развиваютс€ медленно, вторичных половых признаков нет. Ёта стади€ завершаетс€ в 8-10 лет у девочек и 10-13 лет у мальчиков.
¬тора€ стади€ Ц гипофизарна€ Ц отмечает начало пубертата. »зменени€, возникающие на этом этапе, обусловлены активацией гипофиза: увеличиваетс€ секреци€ гипофизарных гормонов (соматотропинов и фоллитропина), которые вли€ют на скорость роста и по€вление начальных признаков полового созревани€. —тади€ оканчиваетс€, как правило, у девочек в 9-12 лет, у мальчиков в 12-14 лет.
“реть€ стади€ Ц этап активизации половых желез (стади€ активизации гонад). √онадотропные гормоны гипофиза стимулируют половые железы, которые начинают вырабатывать стероидные гормоны (андрогены и эстрогены). ѕри этом продолжаетс€ развитие половых органов и вторичных половых признаков.
„етверта€ стади€ - максимального стероидогенеза Ц начинаетс€ в 10-13 лет у девочек и 12-16 лет у мальчиков. Ќа этой стадии под вли€нием гонадотропных гормонов наибольшей активности достигают половые железы (семенники и €ичники), продуцирующие мужские (андрогены) и женские (эстрогены) гормоны. ѕродолжаетс€ усиление вторичных половых признаков, и некоторые из них достигают на данной стадии дефинитивной формы. ¬ конце этой стадии у девочек начинаетс€ менструаци€.
ѕ€та€ стади€ - окончательное формирование репродуктивной системы Ц начинаетс€ в 11-14 лет у девушек и 15-17 лет у юношей. ‘изиологически этот период характеризуетс€ установлением сбалансированной обратной св€зи между гормонами гипофиза и периферическими железами. ¬торичные половые признаки выражены уже полностью. ” девушек устанавливаетс€ регул€рный менструальный цикл. ” юношей завершаетс€ оволосенние кожи лица и нижней части живота. ¬озраст окончани€ пубертатного процесса у девушек 15-16 лет, у юношей Ц 17-18 лет. ќднако здесь возможны большие индивидуальные различи€: колебани€ в сроках могут составл€ть до 2-3 лет, особенно у девушек.






