противопоказаний. При гнойных отитах необходимо провести 1—2-недельный курс предварительной интенсивной консервативной терапии. При заметной тенденции к выздоровлению целесообразно курс консервативной терапии продолжить далее с тем, чтобы через 3— 6 мес произвести тимпанопластику на «сухом» ухе без расширенного вмешательства. В других случаях после 1—2-недельной терапии следует приступить к санирующей операции, во время которой хирург решает вопрос о возможности и этапности тимпанопластики.
Тимпанопластика на этаде санирующей операции возможна в следующих случаях: 1) при сохранении малоизмененной слизистой оболочки на медиальной стенке барабанной полости в пределах не менее '/з, главным образом в области устья слуховой трубы, окон лабиринта и промонториальной стенки; 2) при хорошей проходимости слуховой трубы; 3) при отсутствии холестеатомы в барабанной полости; 4) при отсутствии костной облитерации окна улитки.
Барабанную полость на этапе санирующей операции формируют по-разному. Если удаляют заднюю стенку слухового прохода, то формируют полость небольших размеров — до уровня - шпоры, изолированно от мастоидальной. Если производят аттикотомию или ат-тикоадитотомию, то можно сформировать перепонку на естественном уровне после пластики наружной стенки аттика. Если же кариозный процесс обширный и слизистую оболочку из аттика и адитуса удаляют полностью, а антрум небольших размеров, то ввиду возможности блокады адитуса рубцовой тканью и «выключения» его из общей воздушной полости, целесообразно после выскабливания стенок ан-трума облитерировать его любым способом и сформировать барабанную полость отдельно от антрума. Облитерированный антрум следует дренировать не в барабанную полость, а в слуховой проход или в заушную рану (в зависимости от хирургического подхода). Если же при санирующей операции сохраняют заднюю стенку слухового прохода и аттика (заушная антромастоидэктомия или раздельная аттикоантротомия), то барабанную полость формируют на естественном уровне (с пластикой стенки аттика или без нее); в ближайшее время после операции ее дренируют как через слуховую трубу, так и через антрум.
Холестеатома является серьезным препятствием для тимпанопластики. Оставление даже небольшого участка оболочки холестеатомы сопровождается ее дальнейшим прогрессирующим ростом. Тимпанопластика возможна только при ограниченной сухой холестеатоме, которая легко вылущивается вместе с оболочкой. Однако даже и в этих случаях требуется длительное динамическое наблюдение и при подозрении на рецидив — повторная операция. «Стелющиеся» холестеатомы с вытеснением эпителия слизистой оболочки, особенно при распространении в барабанную полость, являются противопоказанием для формирования закрытой полости.
При хронических гнойных эпимезотимпанитах без образования холестеатомы и без значительного разрушения стенок аттика, особенно
задней стенки слухового прохода, можно одномоментно провести са* нирующее и реконструктивное вмешательства. Чтобы добиться успе-* ха, важно дренировать барабанную полость через антрум и интенсивно вентилировать ее путем тубарного продувания. При тимпано-пластике в таких случаях основная задача — формирование барабанной перепонки, а затем уже колюмеллизация. Узость пространств в области окна преддверия в некоторых случаях оправдываете выполнение колюмеллизации на следующем этапе операции.
Тимпанопластика показана при «негнойных» экссудативных средних отитах с преобладающим поражением слизистой оболочки. Создание закрытой полости при серозной форме способствует быстрой нормализации слизистой оболочки и успешному приживлению трансплантата. Мукозная форма с гиперплазией слизистой оболочки, с обильной секрецией слизи — одна из частых причин неудачи при тимпанопластике. В таких случаях, как правило, адитус полностью блокирован мощной рубцовой тканью или гиперплазированной слизистой оболочкой и телом наковальни; в отдельных участках образуются замкнутые очаги хронического воспаления. Для приживления трансплантата в этих условиях (после ликвидации блока и очагов воспаления) необходимы длительное дренирование и вентиляция барабанной полости. В связи с этим наиболее рациональной будет операция типа раздельной аттикоантротомии с тимпанопластикойг, В некоторых случаях «негнойных» отитов, когда мукопериост не слишком поражен, а слуховая труба проходима, можно ограничиться восстановлением воздухоносности адитуса, фасциального и тимпанального карманов, для чего частично иссекают утолщенную слизистую оболочку и удаляют наковальню.
Следует отметить, что при негнойных экссудативных средних отитах особенно показаны ранние санирующие операции, когда еще нет поражения слуховых косточек или поражения слизистой оболочки. Восстановление нормальной аэрации среднего уха иногда позволяем произвести наиболее выгодную в функциональном отношении тимпанопластику I типа или инкудопластику.
При прогнозировании функционального результата следует помнить о том, что при тимпанопластике полностью ликвидировать кост-но-воздушный интервал удается редко. Ригидность звукопроводящей цепи отражается на проведении звуковых волн низких и даже средних частот, а недостаточно жесткий контакт в отдельных звеньях слуховой цепи, как и недостаточное экранирование окна улитки, фиброз ее ниши, проявляется образованием костно-воздушного интервала в области высоких частот. Нельзя ожидать хорошего функционального эффекта при нарушении костной проводимости. Уровень костного звукопроведения более 30 дБ не может обеспечить получение социального слуха (30+15 дБ за счет несостоятельности реконструированной системы = 45 дБ). Однако вместе с тем после санация среднего уха и тимпанопластики иногда наблюдается улучшение костно-тканевого звукопроведения и функционального состояния
Глава IV
Операции при заболеваниях уха
внутреннего уха, главным образом его гидродинамики. Иногда только извлечение фиброзного «кляпа» из ниши окна улитки улучшает слух на 15—20 дБ в диапазоне высоких частот.
Послеоперационная разборчивость речи зависит от степени снижения порогов на разных частотах. Так, снижение порогов только в области высоких частот мало скажется на разборчивости речи, в то время как улучшение слуха в области низких и особенно средних частот заметно улучшает разборчивость речи. Наиболее важно улучшить слух в диапазоне 500—2000 Гц. Чем ниже уровень костной проводимости, тем менее эффективна в функциональном отношении тимпанопластика. Пороги костного проведения в указанном диапазоне от 40 дБ и более делают бесперспективной тимпанопластику IV типа, так как после операции костно-воздушный интервал сохраняется в пределах 25—35 дБ, однако применение методик, улучшающих трансформацию звукового давления (типы I—III), могут улучшить восприятие речи, так как костно-воздушный интервал можно уменьшить до 10—15 дБ.
Хирургический подход
Доступ к барабанной полости при тимпанопластике может быть различным: интрамеатальным (пермеатальным), эндауральным и ретро-аурикулярным.
Интрамеатальный подход, применяемый при операциях на стремени у больных, отосклерозом, обеспечивает хороший обзор слуховых косточек и заднего тимпанального отдела при минимальном расширении костного барабанного кольца. Как правило, операцию выполняют под местным обезболиванием с премедикацией через воронку. С учетом хода нервных чувствительных волокон (рис. 133) анестетик вводят в количестве 3—5 мл в трех —четырех точках кожи костного отдела слухового прохода: на расстоянии примерно 1,5 см от барабанного кольца в заднем отделе, в передневерхнем отделе у входа в слуховой проход, ближе к его крыше, и в нижнепереднем углу — на расстоянии 7—8 мм от барабанного кольца. Четвертую инъекцию можно сделать в верхнезаднем углу на расстоянии 5— 7 мм — на уровне короткого отростка молоточка (рис. 134). Этот подход вполне надежен при небольших «сухих» дефектах барабанной перепонки. Один из вариантов отсепаровки меатотимпанального лоскута представлен на рис. 135 (о других вариантах см. ниже). Длина и форма разреза варьируют в зависимости от локализации и размеров дефекта, от патологии среднего уха, от предполагаемого способа укладки трансплантата и т. д. Обычно для правого уха разрез проводят от 11 до 5 часов, для левого — от 1 до 7 часов. При тотальных и субтотальных дефектах этот подход не всегда надежен. так как разрез кожи должен быть большим, а пересечение при этом питающих сосудов на большом протяжении не способствует приживлению трансплантата. Этот подход также ненадежен при хроначе-
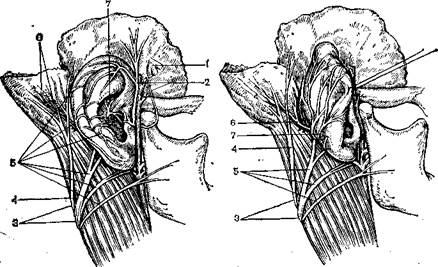
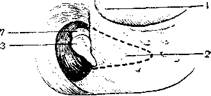
133. Иннервация наружного уха [Shambaugh G.s 1959].
1 — гассеров узел V нерва; 2 — п. aurieulotemporalis п. V; 3 — ветви шейных сплетений С2 и С3; 4 — nervus occipitalis minor; 5 — п. auricularis magnus G3; 6 —• n. auricularis posterius n. VII ( моторный); 7 — г. auricularis n. X.
ских экссудативных средних отитах, когда требуется вскрытие ан-трума или аттика.
Эндуральный подход может быть двояким — малым и большим. Первый (рис. 136) используют главным образом при «спавшихся» стенках перепончато-хрящевого отдела слухового прохода для обеспечения более широкого обзора и высвобождения левой руки хирурга, так как воронка в этом случае не требуется. При этом подходе можно без нанесения большой травмы заготовить фасциальный лоскут, для чего надо продлить разрез кверху. Разрез кожи до фасции проводят кпереди до завитка и продолжают книзу на крышу слухового прохода. После разведения краев раны широко обнажают фасцию; на ней рассекают рыхлую клетчатку, делают разрез фасции по нижнему краю височной мышцы (см. рис. 138), через который вводят ножницы (или зажим) в сомкнутом состоянии и затем края их разводят. Отсепарованный кусочек фасции захватывают одним — Двумя зажимами и отсекают, промывают в изотоническом растворе хлорида натрия с антибиотиком и расправляют на стекле. С фасции снимают случайно попавшие мышечные волона и в таком виде оставляют для высушивания.
После заготовки фасциального лоскута края раны разводят рано-расширителем, создавая достаточно хороший обзор барабанной пе-
Глава IV
Операции при заболеваниях уха
репонки. Для улучшения обзора переднего отдела барабанной перепонки можно удалить выступ передней костной стенки слухового прохода бором или кюреткой, как показано на рис. 137. Для этого введенным под выступ скальпелем делают разрез кожи у самого края фиброзного кольца и добавляют к нему два поперечных. Кожу отсепаровывают кнаружи, а выступ снимают. Однако такие выступы более удобно снимать при заушном подходе фрезой. Для манипуляций в барабанной полости затем делают другой разрез, ближе к барабанной перепонке, и выкраивают необходимой формы меатотим-панальный лоскут, как и при интрамеатальном подходе.
Другой эндауральный подход — расширенный (рис. 138), используют в тех случаях, когда костный отдел слухового прохода сужен и патологический процесс локализуется в заднем тимпанальном и ретротимпанальном отделах. Анестетик вводят по линии намеченного разреза. Для более надежного обезболивания анестетик можно дополнительно ввести через заушную складку в трех направлениях. Сначала производят верхний разрез до фасции и при необходимости заготавливают ее кусочек для мирингопластики. Затем вводят скальпель в заднюю стенку до кости на границе между его костным и перепончато-хрящевым отделами; движением скальпеля снизу вверх по задней стенке этот разрез соединяют с верхним. Можно произвести сначала нижний, а затем верхний разрез, после чего отсечь кусочек фасции. При сильном натяжении тканей и для улучшения обзора можно дополнительно сделать надрез кожи по крыше слухового прохода как бы в продолжение верхнего (направление — вниз кпереди).
Если нет необходимости во вскрытии антрума, то периост с planum mastoideum не снимают. Однако для ориентировки и расширения операционного поля всегда целесообразно обнажить шип Генле, а затем периост вместе с височной мышцей отсепаровать кверху. После разведения краев раны ранорасширителем, как показано на рис. 139, кожу слухового прохода отсепаровывают кпереди.
В зависимости от распространенности патологического процесса в среднем ухе и избранного хирургом способа мирингопластики, а также санирующего вмешательства отсепаровка кожи слухового прохода может быть различной.
1. Отсепаровка кожи единым блоком — с задней стенки и частично
с верхней и нижней вплоть до фиброзного кольца; фиброзное кольцо
затем выделяют вместе с остатками барабанной перепонки, включая
и фиброзное кольцо в переднем отделе; при небольших остатках
перепонки в переднем отделе целесообразно не расслаивать фиброз
ное кольцо, а снять с него только наружный покров.
2. Частичное иссечение кожи с задней стенки слухового прохода
для обеспечения лучшего обзора; кожу помещают в изотонический
раствор хлорида натрия; в конце операции ее можно либо уложить
в исходное положение, либо использовать для пластики барабанной
перепонки.

|
134.
Местная анестезия при интрамеатальном подходе.
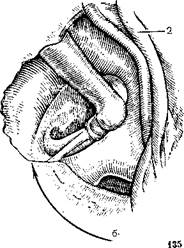
135.
Этапы интрамеатального подхода.

|
а — вскрытие барабанной полости; б — удаление костного навеса; 1 — барабанная струна, 2 — фиброзное кольцо. Стрелкой указан участок удаляемой кости.
3. Выкраивание двух лоскутов. Для этого к заднему основному разрезу проводят поперечный вплоть до фиброзного кольца, а затем лоскуты отсепаровывают и откидывают кверху и книзу; можно выкроить один большой лоскут на нижней ножке и подшить к ушной раковине.
Расшренный эндауральный разрез позволяет вскрыть антрум со стороны planum mastoideum, а также просверлить отверстие в антрум или аттик для контрольного осмотра со стороны задней стенки. В последнем случае сначала снимают кость с задней стенки ниже и «переди от шипа Генле (рис. 140, а), а затем просверливают отверстие в аттик или антрум (рис. 140,6).
Каждый из вариантов подготовки меатотимпанального лоскута имеет свои особенности. При первом варианте первоначальный разрез кожи слухового прохода по задней стенке целесообразно делать несколько медиальнее уровня шипа Генле. При втором варианте
Глава IV
Операции при заболеваниях уха

|

|
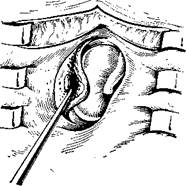
136. Малый эндауральный разрез.
137. Удаление костного выступа на передней стенке слухового прохода.
фасциальный трансплантат будет в худшем положении из-за недостаточного питания, так как пересекаются магистральные сосуды. Третий вариант более удобен, но дополнительная травма ведет к потере времени и большой кровоточивости операционного поля.
При эндауральном подходе мы предпочитаем первый вариант от-сепаровки кожи слухового прохода и используем его в основном при аттикотомии, когда процесс локализуется в ретротимпанальном пространстве, а барабанная полость интактна или почти интактна.
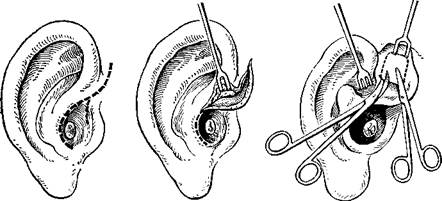
138. Большой эндауральный разрез.
а ™ разрез кожи; б — отслойка кожи над фасцией; в — иссечение фасции,

139. Варианты кожных меатальных лоскутов.
а — начало отсепаровкя кожи слухового прохода; б, в — выкраивание верхнего лоскута; г — двух лоскутов.
При этом костный навес над стременем снимают минимально. С от* сепарованной до фиброзного кольца кожи частично иссекают подкожную клетчатку, затем фиброзное кольцо в заднем отделе и частично ненатянутую часть перепонки выслаивают, после чего лоскут захватывают одной бравшей ранорасширителя и отводят кпереди. Для улучшения обзора костный отдел слухового прохода расширяют за счет истончения задней стенки.
Тимпанопластику при субтотальных и передних дефектах барабан-йой перепонки и локализации процесса в заднем тимпанальном и ретротимпанальном отделах более удобно выполнить ретроаурику-лярным (заушным) подходом. Только такой подход позволяет на-
8 Атлас оперативной оториноларингологии
Глава IV
Операции при заболеваниях уха

|
|

|

140. Контрольная аттико- и адитотомия.
а — истончение задней стенки слухового прохода бором; б — вскрытие аттика (I) и антрума (2).
дежно уложить трансплантат в переднем отделе. Этот подход также целесообразен при наличии выступа передней стенки, который легко снять фрезой (см. рис. 137). Он обеспечивает хороший обзор барабанной полости, за исключением ее задних отделов. Для осмотра и удаления патологически измененных тканей в ретротимпанальных участках требуется либо через тот же заушный разрез сбить большой массив костной ткани над стременем (рис. 141, а, б), либо применить комбинированный подход — заушный и интрамеатальный. В последнем случае после снятия ранорасширителя с заушной раны в слуховой проход вводят воронку и выкраивают меатальный лоскут (лучше на нижней ножке), удаляют костный навес в небольших пределах над стременем и наковальней и проводят манипуляции в заднем тимпанальном отделе. Комбинированный подход можно осуществлять в обратном порядке, т. е. сначала провести интрамеатальный разрез, а затем заушный.
Заушный подход выполняют следующим образом. После анестезии заушной области (рис. 142) с учетом ее иннервации производят разрез кожи в верхнем отделе заушной складки до фасции височной мышцы и заготавливают фасцию, а затем производят разрез книзу через все ткани. Периост при этом рассекают на границе наружной и передней стенок сосцевидного отростка на уровне шипа Генле, а кожу слухового прохода отсепаровывают на небольшом расстоянии по всему периметру заднего отдела слухового прохода. Обнажают шип Генле и раздвигают края раны ранорасширителем.
Для обеспечения лучшего обзора заднюю стенку в костном отделе снимают бором без вскрытия клеток сосцевидного отростка. Экспло-раторное вскрытие антрума при необходимости производят в обычном месте — кзади и кверху от шипа Генле. При определенных показаниях через этот разрез производят и антромастоидэктомию.

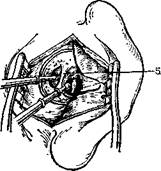
141. Приемы для получения обзора ретротимпанальных отделов.
а — задняя тимпанотомия; б — комбинированный подход: 1 —• кожа наружного слухового прохода, 2 — участок удаляемой кости над стременем, 3 — наковальня, 4 — стремя. 5 — костная задняя стенка слухового прохода, 6 — участок кости, который удаляют, для того чтобы можно было видеть тимпанальный карман а стремя, 7 — молоточек.
Выполнение манипуляций в барабанной полости затрудняет отсе-парованная кожа слухового прохода, которая в наружном отделе утолщена и прикрывает поле зрения. Для расширения доступа, как отмечено выше, можно расширить слуховой проход в заднем костном отделе, но можно увеличить поле зрения с помощью разрезов кожи. которые производят на 5—6 мм ниже шипа Генле в виде буквы П (рис. 143,а, б). Затем лоскут отводят передней браншей ранорасширителя кпереди; внутренний меатальный лоскут путем дополнительных надрезов верхнем и нижнем отделах можно отсепаровать кпе-с фиброзным кольцом или без него. Кожа в медиальном отделе
Lie
Глава IV






