Моноцитоз характерен для инфекционного мононуклеоза, гистиоцитоза X, миелодиспластического синдрома, моноцитарного лейкоза, миелолейкоза, лимфогранулематоза.
Незначительный моноцитоз появляется при инфекционных заболеваниях: скарлатине, ветряной оспе, сыпном тифе, эпидемическом паротите, лейкозах, риккетсиозах, протозойных инфекциях, малярии, бруцеллезе, активном туберкулезе, сифилисе, а также в период реконвалесценции после острых инфекций. Появление умеренного моноцитоза характерно для саркоидоза, неспецифического язвенного колита, коллагенозов, инфекционного эндокардита.
Моноцитопения имеет диагностическое значение при апластической анемии, системной красной волчанке, В12 -, фолиево-дефицитной анемии.
Базофилия. Увеличение количества базофилов в крови наблюдается при:
· аллергических состояниях (за исключением периода максимального проявления аллергических реакций, когда вследствие скопления эозинофилов и базофилов в органах-мишенях происходит снижение содержания этих клеток в крови);
· инфекциях (натуральная оспа, ветряная оспа);
· заболеваниях системы крови: истинной полицитемии, лимфогранулематозе, хроническом миелолейкозе, гемолитической анемии, гемофилии, остром базофильном лейкозе;
· остром воспалительном процессе в печени, сахарном диабете, микседеме, неспецифическом язвенном колите, состоянии после спленэктомии, при длительном облучении малыми дозами радиации;
· у девушек в начале менструации.
Базопения имеет диагностическое значение при гипертиреозе, овуляции, стрессе, острых инфекциях, синдроме Кушинга.
Эозинофилия - это содержание эозинофилов более 5% от общего числа лейкоцитов. Уровень эозинофилов более 15--20 % называется гиперэозинофилией. Эозинофилия имеет диагностическое значение при следующих заболеваниях:
· аллергические заболевания -- бронхиальная астма, крапивница, экзема и др.;
· паразитарные инвазии -- энтеробиоз, аскаридоз, трихинеллез, стронгилоидоз, описторхоз, эхинококкоз, филяриатоз, токсокароз и др.;
· инфекции -- скарлатина, а также фаза выздоровления при других инфекциях;
· болезни крови -- хронический миелолейкоз, эозинофильный лейкоз, истинная полицитемия, пернициозная анемия, лимфогранулематоз, гистиоцитоз, состояние после спленэктомии;
· злокачественные опухоли -- острый лимфобластный лейкоз, лимфогранулематоз, рак почки, карцинома желудка и легких;
· прочие болезни: иммунодефицитное состояние, синдромы Вискотта-Олдрича, Джоба, легочная инфильтрация с эозинофилией, лучевая болезнь, узелковый периартериит, ревматоидный артрит, ревматизм, саркоидоз, идиопатическая эозинофилия, врожденная эозинофилия.
Факторы, вызывающие эозинофилию: прием пенициллина, сульфаниламидов, противосудорожных средств, противотуберкулезных препаратов.
Эозинопения. Уменьшение содержания эозинофилов в крови отражает снижение сопротивляемости организма к воздействию факторов внешней и внутренней среды. Такое изменение в анализе крови выявляется при некоторых инфекционных заболеваниях. Острые воспалительные процессы могут сопровождаться даже полным исчезновением эозинофилов в крови (их появление в дальнейшем означает начало выздоровления). Следует иметь в виду, что к снижению содержания эозинофилов в крови может привести и физическое перенапряжение.
Агранулоцитоз (гранулоцитопения) - резкое уменьшение в крови гранулоцитов на фоне снижения общего количества лейкоцитов (до 1 Г/л) миелотоксического (с поражением костного мозга) и иммунного происхождения (разрушение клеток гранулоцитарного ряда антилейкоцитарными антителами). Причинами возникновения агранулоцитоза чаще всего являются лекарственные препараты, ионизирующее излучение и некоторые инфекции.
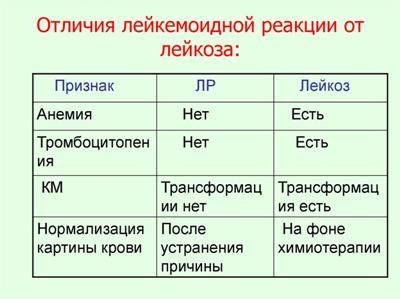
Лейкемоидные реакции
О лейкемоидных реакциях говорят, когда лейкоцитоз крови превышает 40 Г/л (за исключением лейкоза).
Возможные варианты лейкемоидных реакций:
· лимфатического типа (при респираторных инфекциях, краснухе, скарлатине, коклюше, ветряной оспе, туберкулезе);
· моноцитарного типа (при наследственных формах нейтропении, септическом эндокардите, ревматизме, бруцеллезе, туберкулезе, сепсисе, протозойных заболеваниях);
· миелоидного типа (при сепсисе, пневмонии, гнойных процессах, скарлатине, паразитарных заболеваниях, гельминтозах, коллагенозах, метаболических нарушениях);
· эозинофильного типа (при коллагенозах, онкологических заболеваниях, при длительном применении лекарственных препаратов, паразитарных заболеваниях).
Признаки лейкемоидных реакций:
· лейкоцитоз (50 - 70 Г/л);
· увеличение количества лимфоцитов (при лимфатическом типе), моноцитов (при моноцитарно-макрофагальном типе), нейтрофилов, промиелоцитов (при миелоидном типе), эозинофилов (при эозинофильном типе);
· в миелограмме: отсутствие специфических изменений.
Клинико-гематологическая семиотика синдромов и заболеваний системы крови у детей (геморрагический синдром, лейкоз, гемофилия и др.). Неотложная доврачебная помощь при носовом, легочном, желудочно-кишечном кровотечении. Уход за детьми с заболеваниями системы крови.
Геморрагический синдром
Геморрагический синдром - повышенная кровоточивость в виде кровотечений из слизистых, появление кровоизлияний в кожу и суставы, желудочно-кишечные кровотечения и т.д. В клинической практике выделяют пять типов кровоточивости.
1. Гематомный тип. При данном типе кровоточивости определяются обширные кровоизлияния в подкожную клетчатку, под апоневрозы, в серозные оболочки, в мышцы и суставы с развитием деформирующих артрозов, контрактур, патологических переломов. Наблюдаются профузные посттравматические и послеоперационные кровотечения. Выражен отсроченный характер кровотечений, т.е. спустя несколько часов после травмы. Гематомный тип кровоточивости характерен при поражении плазменного звена гемостаза (при гемофилии).
2. Петехиально-пятнистый или микроциркуляторный тип. Данный тип кровоточивости характеризуется петехиями (точечные кровоизлияния до 1-2мм), экхимозами (кровоизлияния более 5 мм) на коже и слизистых оболочках, спонтанными или возникающими при малейших травмах кровотечениями: носовыми, десневыми, маточными, почечными. Микроциркуляторный тип наблюдается при поражении тромбоцитарного звена гемостаза (тромбоцитопениях и тромбоцитопатиях).
3. Смешанный тип (микроциркуляторно-гематомный). Характеризуется данный тип сочетанием двух вышеописанных форм и некоторыми особенностями: преобладает микроциркуляторный тип, гематомный тип выражен незначительно (кровоизлияния преимущественно в подкожную клетчатку).
4. Васкулитно-пурпурный тип обусловлен экссудативно-воспалительными явлениями в микрососудах на фоне иммуноаллергических и инфекционно-токсических нарушений. Геморрагический синдром представлен симметрично расположенными, преимущественно на конечностях в области крупных суставов, элементами, четко отграниченными от здоровой кожи, выступающими над ее поверхностью, представленными папулами, волдырями, пузырьками, которые могут сопровождаться некрозом и образованием корочек.
5. Ангиоматозный тип характерен для различных форм телеангиэктазий. При этом типе кровоточивости нет спонтанных и посттравматических кровоизлияний в кожу, подкожную клетчатку и другие органы, но имеются повторные кровотечения из участков ангиоматозно измененных сосудов - носовое, кишечное, реже - гематурия и легочные.
Клиническое выделение этих вариантов кровоточивости позволяет определять комплекс лабораторных исследований, необходимых для уточнения диагноза или причины геморрагического синдрома.
Геморрагический васкулит - болезнь Шенлейна-Геноха (J.L. Schönlein, нем. врач, 1793--1864; Е.Н. Henoch, нем. педиатр, 1820--1910).
В основе болезни лежит повреждение стенок мелких сосудов комплексами антиген-антитело, сопровождающееся гиперергическим воспалением и нарушением сосудистой проницаемости. Заболевание развивается спустя 1 - 3 недели после воздействия провоцирующего фактора (проявления аллергии, инфекционные заболевания, введение вакцин, сывороток, препаратов крови).
При объективном обследовании определяются:
· геморрагический синдром: кровоизлияния в кожу, симметричные на разгибательных поверхностях, чаще в области крупных и средних суставов, субсерозные в стенку кишечника, реже в другие органы; кровотечения чаще кишечные;
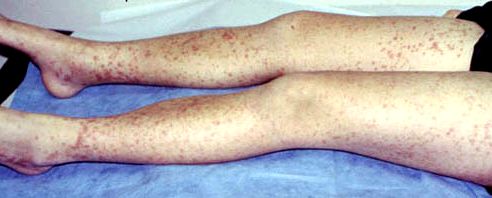
· синдром анемии: в тяжелых случаях бледность кожи и слизистых;
· абдоминальный синдром: боли в животе, приступообразного характера, напряжение мышц брюшной стенки, кровь в стуле, рвота;
· суставной синдром: припухлость, болезненность и другие признаки воспаления, чаще в коленных и голеностопных суставах.
При лабораторном обследовании определяются:
· явления гиперкоагуляции (свертываемость крови < 5 мин, время рекальцификации плазмы < 90 сек, повышение толерантности плазмы к гепарину < 20 сек., количество фибриногена > 110%).
· снижение эритроцитов и гемоглобина, нейтрофильный лейкоцитоз, увеличение СОЭ






