Внутренняя оболочка - эндокард, образована плоскими клетками и имеет вид тонкой пленки.
Средняя оболочка, миокард, является наиболее толстым слоем стенки сердца и представлена сердечной поперечно-полосатой мышечной тканью.
В желудочках миокард состоит из трех слоев: наружного и внутреннего – продольных, среднего – циркулярного;
в предсердиях – из двух: наружного – циркулярного и внутреннего – продольного.
В миокарде кроме сократительных, или рабочих, волокон имеется особая система мышечных единиц, обладающих способностью к генерации спонтанной ритмической активности, распространению возбуждения ко всем мышечным слоям и координации последовательности сокращения камер сердца. Эти специализированные мышечные волокна составляют проводящую систему сердца.
К основным свойствам сердечной мышцы относятся автоматия, возбудимость, проводимость, сократимость.
Клапаны сердца (створки из складок эндокарда) закрывают предсердно-желудочковые отверстия. Правый - 3-х створчатый, левый - 2-х створчатый (митральный). Сухожильными нитями края створок соединены с сосочковыми мышцами (из-за чего не выворачиваются, нет обратного тока крови). Около отверстий легочного ствола и аорты полулунные клапаны в виде 3-х карманов, открывающихся по направлению тока крови. ↓ давление в желудочках, тогда в карманы поступает кровь, края смыкаются → нет тока крови обратно в сердце.

Клапаны и соединительнотканные прослойки сердца. 1 — ostium atrioventriculares dextrum; 2 — anulus fibrosus dextra; 3 — ventriculus dexter; 4 — valva atrioventricularis dextra; 5 — trigonum fibrosum dextrum; 6 — ostium atrioventriculare sinistrum: 7 — valva atrioventricularis sinistra; 8 — anulus fibrosus sinister; 9 — trigonum fibrosum sinistrum; 10 — valva aortae; 11 — valva trunci pulmonalis [1978 Краев А В - Анатомия человека Том II]

25. Кровеносные сосуды – артерии, вены. Особенности строения, классификация, функция.
Сосуды большого и малого кругов кровообращения





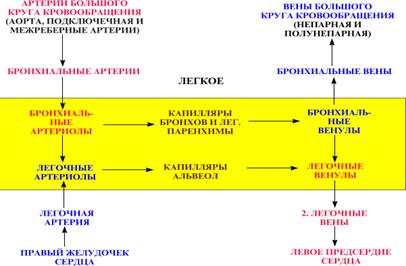
Основной функцией артерий является создание постоянного напора, под которым кровь движется по капиллярам. Обычно объем крови, заполняющий всю артериальную систему, составляет примерно 10-15 % от общего объема циркулирующей в организме крови.
Артерии

Наиболее крупной артерией является аорта.
Она выходит из левого желудочка и имеет три части:
восходящую часть аорты,
дугу аорты
нисходящую часть.
Восходящая часть аорты в своем начальном участке лежит сзади легочного ствола. От нее отходят венечные артерии. Поднимаясь вверх и вправо, она переходит в дугу аорты.
Дуга аорты. От верхней поверхности дуги аорты начинаются три крупные артерии:
Плечеголовной ствол. Он отходит от дуги аорты, идет вправо и вверх и делится на:
а) правую общую сонную
б) правую подключичную артерии
Левая общая сонная отходит слева непосредственно от дуги аорты. Таким образом, левая общая сонная артерия длиннее правой.
Общая сонная артерия прилегает к передним бугоркам пятого-шестого шейных позвонков.
К этим бугоркам в случае ранения артерия может быть прижата.

Общая сонная артерия не имеет по своему ходу ветвей. Она лежит кнаружи от пищевода и трахеи и, дойдя до верхнего края щитовидного хряща, делится на свои конечные ветви:
а) наружную сонную артерию
б) внутреннюю сонную артерию.
В области деления этой артерии ее пульсация прощупывается под кожей.
3. Левая подключичная.
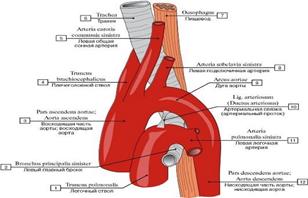
Кровоснабжение сердца
Хотя через сердце протекает огромное количество крови, оно не может усваивать кислород из крови, находящейся в его полостях. Все снабжение сердца артериальной кровью осуществляется через правую и левую венечные, или коронарные, артерии. Они отходят первыми от аорты к сердцу. Главные стволы обеих артерий стелются поверхностно, и только более мелкие ветви проникают в глубь миокарда. Сердечная мышца густо снабжена капиллярами: на одно мышечное волокно приходится один капилляр. В состоянии покоя на единицу массы миокарда поступает крови примерно в 10 раз больше, чем в остальные органы и ткани.
Диаметр венечных артерий колеблется от 1,5 до 6 миллиметров. Межартериальные анастомозы (соединительные сосудистые веточки) развиты очень слабо. В здоровом сердце анастомозы в системе коронарных артерий обычно не функционируют. При прогрессирующем развитии стенозирующего атеросклероза происходит значительная перестройка коронарной системы: анастомозы начинают функционировать, диаметр их увеличивается, развивается коллатеральное кровообращение, которое играет важную роль в компенсации нарушенного кровотока.
Различают три типа кровоснабжения сердца:
левовенечный тип, при котором развита преимущественно левая венечная артерия и ее ветви;
правовенечный тип с преимущественным развитием правой венечной артерии;
равномерный тип, характеризующийся одинаковым развитием обеих артерий. В зависимости от этого поражение одной из артерий может в различной степени сказаться на величине участка сердца, страдающего от недостатка крови и питательных веществ.


Рис. Сердце спереди: 1 — дуга аорты; 2 — левое предсердие; 3 — левая венечная артерия; 4 — левый желудочек сердца; 5 — правый желудочек сердца; 6 — правое предсердие; 7 — правая венечная артерия
Для сердца характерен очень высокий уровень энергетического обмена, причем даже в условиях полного покоя организма. Потребление кислорода миокардом исключительно высоко. Вторая особенность кровоснабжения сердца заключается в весьма значительной, почти максимальной, экстракции (извлечении) кислорода миокардом из крови в покое. Вследствие этих особенностей в отличие от других тканей и органов для миокарда существует только один путь удовлетворения возросшей потребности в кислороде — увеличение кровотока преимущественно за счет расширения коронарных сосудов. «Благополучие» сердца прямо зависит от способности венечных артерий пропускать такое количество крови, которое требуется в данный момент для нормальной работы миокарда.
Расслабление гладкой мускулатуры коронарных сосудов может обеспечить увеличение кровотока в сердце по сравнению с обычным состоянием в 5 раз. Эта способность обозначается как коронарный резерв. Благодаря ему коронарный кровоток приспосабливается к повышенным потребностям миокарда при физической и эмоциональной нагрузке, а в патологических условиях является компенсаторным механизмом, способствующим поддержанию нормального кровотока в состоянии покоя, если даже образовалось сужение стенок крупной артерии. Дальнейшее стенозирование приводит к исчерпанию коронарного резерва и возникновению стенокардии и других проявлений ишемической болезни сердца (ИБС).
Поэтому на фоне хронической коронарной недостаточности острая ишемия миокарда встречается чаще, чем при нормальных венечных артериях, и возникает нередко под влиянием, казалось бы, совершенно незначительных факторов (переедание или охлаждение, неприятные сновидения или быстрая смена метеорологических условий).
Исследования ученых позволили сделать вывод, что потребление миокардом кислорода в основном зависит от частоты, скорости, силы сердечных сокращений.
Недостаточное поступление к сердечной мышце кислорода обусловлено изменениями венечных артерий. Наиболее частой причиной их поражения с последующим развитием ИБС является атеросклероз.
Нисходящая часть аорты.
Дуга аорты переходит в нисходящую часть, которая проходит в грудной полости под названием грудной части аорты. Грудная часть аорты, пройдя через диафрагму, продолжается в брюшной полости, где носит название брюшной части аорты.
Брюшная часть аорты
Чревный ствол (лат. truncus coeliacus) является важнейшей артерией, которая питает все органы брюшной полости, точнее ее верхнего этажа. Он отходит от аорты на уровне двенадцатого грудного позвонка в районе аортального отверстия диафрагмы. Это достаточно короткая, около 2 см, но при этом довольно толстая артерия.

После своего отхождения ствол делится на три ветви на верхнем крае поджелудочной железы.
Первая ветвь – левая желудочная артерия (лат. a. gastrica sinistra). Данный сосуд направляется к желудку, его малой кривизне, питая ее, а также отдает веточки к брюшной части пищевода.
Вторая – общая печеночная артерия (лат. a. hepatica communis). Она идет к двенадцатиперстной кишке, где после отдачи желудочно-двенадцатиперстной артерии (лат. a. gastroduodenalis) продолжает свой ход в виде собственной печеночной (лат. a. hepatica propria) и достигает ворот печени. Данная артерия лежит в печеночно-двенадцатиперстной связке, где ее соседями являются воротная вена и, конечно, общий желчный проток. В воротах печени сосуд разделяется на две ветви, соответственно долям печени: правую и левую. От правой ветви берет начало пузырная артерия (лат. a. cystica), которая идет к желчному пузырю. Кроме того, от общей или собственной артерии печени начинается правая желудочная (лат. a. gastrica dextra), которая держит путь к желудку, точнее его малой кривизне, соединяясь там с одноименным сосудом левой стороны. Упомянутая ранее желудочно-двенадцатиперстная артерия дает начало двум ветвям: верхней поджелудочно-двенадцатиперстной (лат. a. pancreatoduodenalis superior) и правой желудочно-сальниковой артерии (лат. a. gastroepiploica dextra). Первая из них направляется к желудку, его большой кривизне, и дает ветви ей и сальнику. Вторая чаще представляет собой группу стволиков, которые разветвляются в поджелудочной железе и, кроме того, в двенадцатиперстной кишке. И, наконец, третья ветвь – селезеночная артерия (лат. a. lienalis). Она идет к селезенке, отдавая по пути мелкие веточки к поджелудочной железе. Подойдя к воротам селезенки, она делится на 5-8 небольших артерий, которые разветвляются в органе. Перед разделением от нее отделяется левая желудочно-сальниковая артерия (лат. a. gastroepiploica sinistra), которая на большой кривизне анастомозирует с одноименным сосудом правой стороны. Кроме этого, к желудку от селезеночной артерии идут короткие желудочные артерии (лат. aa. gastricae breves).
Брюшная часть аорты на уровне четвертого поясничного позвонка делится на свои конечные ветви — правую и левую общие подвздошные артерии.

Ветви брюшной аорты

Вены несут кровь от органов к сердцу.
Стенки их тоньше и менее эластичны, чем у артерий.
Движение крови по венам обусловлено присасывающим действием сердца и грудной полости, в которой во время вдоха образуется отрицательное давление. В стенках вен имеются клапаны, препятствующие обратному (в противоположном от сердца направлении) току крови.
Вены берут начало от мелких разветвленных венул, которые, в свою очередь, начинаются от сети капилляров.
Затем венулы собираются в более крупные сосуды, образующие в итоге крупные магистральные вены.
Вены являются емкостными сосудами, обладающими самой большой растяжимостью и относительно низкой эластичностью. Внутренняя поверхность большинства вен, за исключением мелких венул, вен воротной системы и полых вен, снабжена клапанами, представляющими собой тонкие складки внутренней оболочки. Они способствуют току крови к сердцу и препятствуют ее обратному движению. Одновременно они предохраняют сердце от излишней затраты энергии на преодоление колебательных движений крови, постоянно возникающих в венах под влиянием различных внешних воздействий, таких, как атмосферное давление, мышечное сжатие и др.
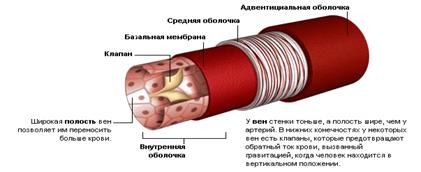
По числу крупных венозных коллекторов вены большого круга кровообращения подразделяют на четыре отдельных системы:
система венечного синуса;
система верхней полой вены;
система нижней полой вены;
портальная система (воротной вены).
Система венечного синуса.
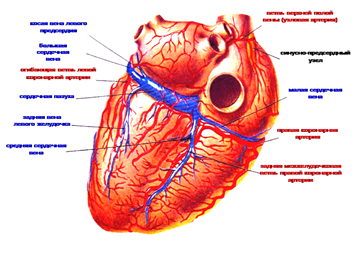
От стенки сердца кровь собирается главным образом в венечный синус сердца, откуда поступает непосредственно в правое предсердие. В него открываются также и некоторые мелкие вены стенки сердца.
Система верхней полой вены.
Верхняя полая вена образуется от слияния плечеголовных вен — правой и левой. Верхняя полая вена собирает кровь от головы, шеи, верхних конечностей, от стенок грудной и частично брюшной полостей. Она имеет вид короткого толстого сосуда и впадает в правое предсердие. Эта вена располагается в переднем средостении, сзади вилочковой железы или находящейся на ее месте жировой ткани.
В верхнюю полую вену впадает непарная вена, собирающая кровь от стенок грудной и частично брюшной полостей.

Система нижней полой вены.
Нижняя полая вена является самой крупной веной тела человека. Она образуется после слияния правой и левой общих подвздошных вен. Они, в свою очередь, формируются после слияния наружной и внутренней подвздошных вен. Нижняя полая вена расположена несколько справа от срединной плоскости тела, слева от нее находится брюшная часть аорты.
Нижняя полая вена проходит через диафрагму в области ее сухожильного центра и впадает в правое предсердие. В нее впадают более мелкие вены, идущие от стенок брюшной полости, от нижних конечностей, а также от внутренних органов. Вены, идущие от стенок брюшной полости, представлены в виде четырех пар поясничных вен, в которые также попадает кровь от венозных сплетений, расположенных в области позвоночного столба. Поясничные вены имеют анастомозы с правой и левой восходящими поясничными венами. Правая восходящая поясничная вена проходит в грудную полость, где получает название непарной вены. Она впадает в верхнюю полую вену. Левая восходящая поясничная вена продолжается в полунепарную вену. К числу пристеночных вен, впадающих в нижнюю полую вену, относятся также вены, идущие от диафрагмы.

Портальная система
Портальное кровообращение (синоним: воротное кровообращение) — система кровоснабжения брюшных органов, получающих артериальную кровь из чревной и мезентериальных артерий.
Из чревной, мезентериальных и селезеночной артерий кровь под давлением 110— 120 мм рт. ст. поступает в так называемую первую сеть капилляров портального русла, расположенную в кишечнике, желудке, поджелудочной железе и селезенке. Оттуда под давлением 15—20 мм рт. ст. она направляется в венулы, вены и далее в воротную вену (см.), где давление составляет 10—15 мм рт. ст. Из воротной вены кровь поступает в так называемую вторую сеть капилляров портального русла, расположенную в печени, т. е. в печеночные синусоиды, давление в которых колеблется в пределах 6— 12 мм рт. ст. Оттуда кровь по системе печеночных вен попадает в нижнюю полую вену, покидая портальное русло (цветн. табл.).
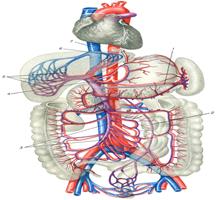
Схема портального кровообращения: 1 —вена селезенки; 2 — нижняя брыжеечная вена;
3 — верхняя брыжеечная вена.; 4 — портальная вена; 5 — ветвление сосудов в печени;
6 — печеночные вены; 7 — нижняя полая вена.
Одна из ветвей чревной артерии — печеночная артерия — направляется к печени (см.), где артериальные капилляры впадают непосредственно в печеночные венулы и синусоиды, т. е. во вторую капиллярную сеть. Кровь, притекающая по этой артерии, предназначена для снабжения печени кислородом и соответственно минует первую капиллярную сеть. Разность давлений в начальной и конечной частях портального русла, составляющая 100—110 мм рт. ст., обеспечивает поступательный ток крови. У человека через портальное русло протекает в среднем 1,5 л крови в 1 мин. Время движения крови от начала мезентериальных артерий через обе капиллярные сети до печеночных вен — 20 сек.; от начала печеночной артерии через сосуды печени до печеночных вен — 11 сек.
Портальное русло является основным депо крови в организме. В осуществлении функции депонирования важную роль играют диффузный сосудистый сфинктер, расположенный в области печени и регулирующий отток крови из портального русла, а также мускулатура мезентериальных артерий, тонус которой регулирует величину притока крови в портальное русло.
Соотношение тонуса сосудов, по которым происходят отток и приток крови, определяет количество ее в портальном русле. В норме эта величина составляет около 20% общего количества крови, содержащейся в организме, но при некоторых патологических состояниях может увеличиваться до 60% и более.
Важный отдел портального русла — кровообращение в печени, к которой но воротной вене притекает примерно 80% крови, по печеночной артерии — 20%. Особенности кровообращения в печени тесно связаны со строением внутрипеченочных сосудов. Так, в ткани печени существует широкий артериовенозный анастомоз между разветвлениями воротной вены и печеночной артерии. Значение этого анастомоза в норме состоит в том, что к печеночным клеткам поступает не чистая портальная или артериальная кровь, а смесь портальной и артериальной крови, оптимальная для осуществления печеночными клетками их обменной функции.
Если перевязать печеночную артерию, то печень будет снабжаться кровью, притекающей только по воротной вене. Если создать порто-кавальный анастомоз Экка (фистула Экка), направив таким образом портальный кровоток в обход печени, то печень будет полностью снабжаться артериальной кровью.
Сколько-нибудь выраженного нарушения обменных и желчевыделительных функций печени ни в том, ни в другом случае не наблюдается. Следовательно, в печени существует взаимозамещаемость портального и артериального кровотока. На этом основаны хирургические операции, применяемые при лечении портальной гипертонии.
Мелкие внутрипеченочные сосуды — терминальные венулы портальной системы, синусоиды, центральные вены, разветвления печеночной артерии — обладают большой вазомоторной активностью. Адреналин вызывает спазм синусоидов, раскрытие выходных сфинктеров и выбрасывание крови из печени в общее русло кровообращения. Введение гипертонического раствора NaCl или 40% раствора глюкозы вызывает спазм внутрипеченочных сосудов, а спустя 20 мин.— их расширение. Холодовое раздражение рецепторов кожи, травма отдаленных органов и тканей, кровопотеря ведут к спазму внутрипеченочных сосудов; приложение к коже тепла — к их расширению. Третья часть внутренней поверхности синусоидов печени покрыта так называемыми купферовскими клетками, которые, являясь частью ретикулоэндотелиальной системы (см.), фагоцитируют бактерий и фиксируют в своей протоплазме чужеродные вещества.
Нервная регуляция портального кровообращения осуществляется вегетативными центрами под определенной степенью коркового контроля. Во всех отделах портального русла имеются многочисленные барорецепторы, раздражение которых при растяжении портальных сосудов повышенным давлением приводит к повышению артериального давления в большом круге кровообращения. Симпатическая иннервация портального русла берет начало от невронов боковых столбов III — XI грудных сегментов спинного мозга. При возбуждении симпатических центров происходит резкое сужение разветвлений воротной вены и синусоидов печени; соответственно возрастает портальное давление. Возбуждение системы блуждающего нерва приводит к противоположному результату.
Факторы, облегчающие приток крови к сердцу (венозный возврат)
Кровь перекачивается из области высокого давления, в область более низкого давления. Большую роль в венозном возврате играет присасывающее действие грудной клетки.
При вдохе расширяются легкие, возникает отрицательное внутрилегочное давление и одновременно расширяются крупные полые вены. В результате этого возрастает разность давления между началом венозной системы и местом впадения полых вен в сердце. Тем самым облегчается приток венозной крови к сердцу. Воздействие дыхательных движений на венозное кровообращение называют дыхательным насосом.
Определенное влияние на кровоток в венах оказывают сокращения скелетных мышщ, сдавливающие проходящие в них сосуды. При сжатии вен давление в них повышается и благодаря наличию в венах клапанов, препятствующих оттоку крови к капиллярам, кровоток становится однонаправленным в сторону сердца. Это явление получило название мышечного насоса.
Еще одним фактором, облегчающим приток крови к сердцу, является присасывающе - сдавливающий насосный эффект, оказываемый диафрагмой на органы брюшной полости. Во время вдоха диафрагма сокращается, внутрибрюшное давление увеличивается. Оттесненные диафрагмой органы давят на стенки вен, выжимая кровь в сторону воротной вены и далее в полую вену.
Кровеносные капилляры являются самыми тонкими и многочисленными сосудами. Они располагаются в межклеточных пространствах.

Количество всех капилляров организма чрезвычайно велико. Например, у человека оно составляет около 40 млрд., общая длина капилляров достигает 100 000 км. Этой величины достаточно, чтобы трижды опоясать земной шар по экватору.
Стенка капилляров соматического типа характеризуется непрерывностью эндотелиальной и базальной оболочек. Она малопроницаема для крупных молекул белка, но легко пропускает воду и растворенные в ней минеральные вещества. Капилляры такого рода располагаются преимущественно в коже, скелетной и гладкой мускулатуре, в коре больших полушарий мозга, что соответствует характеру метаболических процессов этих органов и тканей.
В стенках капилляров висцерального типа имеются "окошки". Такие капилляры характерны для органов, которые секретируют и всасывают большие количества воды и растворенных в ней веществ или участвуют в быстром транспорте макромолекул (почки, пищеварительный канал, эндокринные железы).
У капилляров синусоидного типа, характеризующихся большим просветом, эндотелиальная оболочка прерывиста, базальная мембрана частично отсутствует. Местом локализации таких капилляров являются костный мозг, печень, селезенка. Через их стенки легко проникают макромолекулы и форменные элементы крови.
Функция капилляров заключается в обеспечении транскапиллярного обмена, т.е. в снабжении клеток питательными и пластическими веществами и удалении продуктов метаболизма.
Составной частью сосудистой системы является лимфатическая система.






