Задача №1
Дитина 7 років поступила в стаціонар з приводу болю в ділянці обох гомілково-ступневих суглобів, мілкопапульозного висипу навколо них та на гомілках. З анамнезу відомо, що тиждень тому назад перехворіла стрептококовою ангіною. Об’єктивно: набряк суглобів, висип навколо них та на гомілках мілкопапульозний, симетричний, виступає над поверхнею шкіри, усі елементи однакового кольору, на зникають при надавлювані. Гемограма: Нв 118г/л, Ер. 3,6Т/л, ШОЕ 18мм/год, лейкоцити – 16Г/л, тромбоцити – 78Г/л. Лейкоформула: п 8%, с 65%, е 7%, л 20%.
Завдання:
1. Виділити основний клінічний синдром.
2. Провести диференційну діагностику.
3. Поставити діагнозю
4. Скласти план обстеження.
5. Скласти план лікування.
Задача №2
Хлопчик 11 років поступив в клініку з приводу болю в животі. Тиждень тому назад була вірусна інфекція. Об’єктивно: має місце набряк та помірний біль обох колінних суглобів, на шкірі в ділянці гомілок виявлена невелика кількість мілкопапульозного висипу яка не зникає при надавлюванні. Гемограма: Нв 128г/л, Ер. 4,7Т/л, ШОЕ 38 мм/год, лейкоцити – 12 Г/л,: п 7%, с 66%, е 3%, л 24%.
УЗД ОЧП: внутрішні органи не збільшені, невелика кількість рідини в черевній порожнині міжпетельно та над сечовим міхуром.
Завдання:
1. Виділити основний клінічний синдром.
2. Провести диференційну діагностику.
3. Поставити діагнозю
4. Скласти план обстеження.
5. Скласти план лікування.
Задача №3
У дівчинки 16 років, яка близько тижня назад перенесла ГРВІ, з’явився біль в животі, однократне блювання. Лікувалася амбулаторно як гострий розлад травлення. Наступного дня приєднався артрит гомілково-ступневих суглобів та симетричний висип геморагічного характеру навколо суглобів, підвищилась температура до 38-39°С. В загальному аналізі сечі має місце гематурія.
Завдання:
1. Виділити основний клінічний синдром.
2. Провести диференційну діагностику.
3. Поставити діагнозю
4. Скласти план обстеження.
5. Скласти план лікування.
Задача №4
Хлопчик 7 років, поступив в гематологічне відділення з приводу лихоманки 7 діб, скарлатиноподібні висипання на тулубі, кінцівках і в пахових областях, еритеми слизових порожнини рота, малиновий язик, біль в колінних суглобах, набряк та гіперемію долонь та стоп. Два тижні тому назад перехворів ангіною. З анамнезу відомо, що часто хворіє запаленням верхніх дихальних шляхів, має харчову та медикаментозну алергію. При огляді: загальний стан середнього ступеня важкості. Лімфатичні вузли шиї збільшені, помірно болючі. Дихання – везикулярне. Тони серця ослаблені, чисті. Печінка, селезінка – збільшені.
Завдання:
1. Виділити основний клінічний синдром.
2. Провести диференційну діагностику.
3. Поставити діагнозю
4. Скласти план обстеження.
5. Скласти план лікування.
Задача № 5.
Хлопчик М., 2,5 років, поступив у вкрай важкому стані за рахунок вираженого інтоксикаційного синдрому (різка слабкість, блювання) зі стійким субфебрилітетом, лімфаденопатією, анемією І ступеня, кахексією, серцево-судинною недостатністю по лівошлуночковому типу.
З анамнезу: дитина захворіла у віці 2 років, тобто тривалість захворювання склала 6 міс. У клінічній картині домінував інтоксикаційний синдром (млявість, зниження апетиту, блювота) з тривалим фебрілітетом, лімфаденопатією, склеритом. У динаміці спостереження приєдналися явища кардиту (стійка тахікардія, розширення меж відносної серцевої тупості, систолічний шум, збільшення печінки) і скарлатиноподібні шкірні висипання. Госпіталізована в стаціонар за місцем проживання, де після обстеження встановлено діагноз: «Токсоплазмоз (збільшення специфічних IgG), постскарлатинозний кардит, гіпотрофія ІІІ ступеня».

З огляду на тяжкість стану, виражену інтоксикацію, кахексию, високу активність гематологічних показників (ШОЕ - 54 мм / год на тлі помірного лейкоцитозу з вираженим нейтрофільним зсув, гіпертромбоцитозом, гіперфібріногенемією, диспротеїнемією), у дитини запідозрений онкологічна патологія. Проведена комп'ютерна томографія головного мозку, УЗД органів черевної порожнини: виключені пухлини мозку і черевної порожнини. При проведенні рентгенографії органів грудної клітини, ЕКГ і ЕхоКГ виявлено збільшення розмірів серця, порушення фаз реполяризації шлуночків на тлі переважання біопотенціалів лівого шлуночка, значне зниження скорочувальної здатності (фракція викиду - 32%), зміна аортального клапана (потовщення і деформація), розширення коронарних артерій з потовщенням їх стінок.
Проведена комп'ютерна томографія-коронарографія: ліва передня коронарна артерія різко розширена до 9 мм, закінчується сліпо. Визначаються множинні колатеральних судини, що огинає коронарна артерія в проксимальному відділі розширена до 55 мм, права коронарна артерія подовжена, звита, різко розширена на всьому протязі до 1,25 см.
Завдання.
1. Виділити основний клінічний синдром.
2. Провести диференційну діагностику.
3. Поставити діагнозю
4. Скласти план обстеження.
5. Скласти план лікування.
Задача №6
Хвора М., 16 років, поступила у відділення кардіоревматології зі скаргами на слабкість, стомлюваність, запаморочення, задишку в спокої, що посилюється при фізичному навантаженні, серцебиття, виражені болі в нижніх кінцівках, мязеву слабкість. Дані скарги турбують на протязі року, з'явилися перераховані вище скарги після перенесеного вірусного гепатиту B, що супроводжувалось тривалою фебрильною лихоманкою, в стаціонарі не обстежилася і не лікувалася.
При поступленні стан дитини важкий. Втрата маси тіла 30 кг. Шкіра бліда. Мязева гіпотрофія нижніх кінцівок, болючисть при пальпації. Пульс 140 в 1 хв, ригідний. АТ 170/100 мм.рт.ст.. Межі відносної серцевої тупості розширені вліво: ліва межа - по передній пахвовій лінії. Аускультативно: тони серця ритмічний, дещо ослаблені. Вислуховується грубий систолічний шум з максимумом в другому міжребер'ї праворуч від грудини і в точці Боткіна. Пульсація на стегнової артерії збережена. АТ на ногах - 180/110 мм рт. ст. Над легенями перкуторно - ясний легеневий звук, аускультативно - везикулярне дихання, хрипів немає. Задишка, ЧДД 28-30 в 1 хв. Живіт м'який, доступний пальпації, печінка +2 см з-під краю реберної дуги.
При ехокардіографії - виражена мітральна регургітація. ФВ - 46%.
При допплерівському дослідженні коронарних судин виявлено: потовщення стінки лівої коронарної артерії. Консультація невролога - множинний асиметричний неврит з переважанням моторних порушень
Завдання
1. Виділити основний клінічний синдром.
2. Провести диференційну діагностику.
3. Поставити діагнозю
4. Скласти план обстеження.
5. Скласти план лікування.
Задача №7
Дівчинка 15 років, вважає себе хворою протягом 6 міс., коли після перенесеного респіраторного захворювання почала відмічати загальну слабкість, періодичні болі у суглобах та м’язах, безсоння, немотивоване підвищення температури тіла до субфібрильних цифр. Через 2 місяці виникла головна біль, підвищення АТ до150/100 мм.рт.ст.. Звернулась до лікаря за місцем проживання, було встановлено діагноз ВСД за гіпертонічним типом, призначено терапію: б-адреноблокатори, седативні препарати. Стан не покращився, почали турбувати періодичні болі в серці. При об’єктивному огляді шкіра кистей, передпліч та стоп бліда з ціанотичним відтінком, на дотик холодна. Відмічається втрата маси тіла на 30 кг. Пульс 110 за хв.. АТ140\90 мм.рт.ст. Серцевий поштовх резистентний. Перкуторно межі серця не розширені, при аускультації тони ритмічні, акцент!! тону над аортою, короткий систолічній шум на верхівці, не проводиться. Печенка + 3 см, селезінка + 1 см. З боку інших систем змін не виявлено.
Завдання:
1. Виділити основний клінічний синдром.
2. Провести диференційну діагностику.
3. Поставити діагнозю
4. Скласти план обстеження.
5. Скласти план лікування.
Задача № 8
Хвора 14 років, при поступленні скаржиться на періодичні болі у суглобах, м’язах, в ділянці серця, появу набряків на обличчі, нижніх кінцівках, швидку втомлюваність, болі в животі. З анамнезу відомо, що після перенесеного респіраторного захворювання хвора помітила появу слабкості, нездужання, з'явилася припухлість колінних суглобів. Вказані вище симптоми зберігалися на протязі 2-х неділь. Потім хвора відзначила появу набряку та похолодіння китиць та стоп. За лікарською допомогою не звертались, зміни були розцінені батьками як алергічна реакція. Дещо пізніше приєдналися неінтенсивні болі в м'язах гомілки. Загальний стан значно погіршився, почав турбувати біль в ділянці серця після фізичного навантаження. За два дні до поступлення дівчинку почали турбувати болі в черевній порожнині і з підозрою гострого живота вона була направлена на госпіталізацію.
Об’єктивно: стан важкий, температура тіла 38 С. Стопи та китиці набрякші, ціанотичні, холоді. Пальпуються мілкі підщелепні лімфовузли, рухливі, безболісні. Перкуторно межі відносної серцевої тупості розширені вліво. Тони серця ритмічні, приглушені, систолічний шум на верхівці, частота серцевих скорочень 82 у хвилину, АТ 135/90 мм.рт.ст. Живіт при пальпації напружений, болісній у всіх відділах.Печінка виступає з-під правої реберної дуги на 1 см, селезінка не збільшена. Стілець не оформлений, з прожилками крові.
Обстеження: Загальний аналiз кровi: Ер-3,6 х1012/л, Hb-102 г/л, КП-0,9, Л - 16х109/л, е - 14%, п-3%, с-57%, л-22%, м-4% ШОЕ-56 мм/год. Загальний аналіз сечі: колір- с/ж, прозорість-повна, реакція- сл.кисла, питома вага -1018, цукор- не виявл., білок- 0,33 ‰, лейк.-5-6 п/з, еритр.- 11-12 в п\з, епіт.пл.- 1-3 в п/з, цил.гіал.- 0-4 в п/з., солі . Збільшення показників серомукоїда, сіалопротеїнів, фібриногену, антифібринолізинів, IgM, IgG,гіпергамаглобулінемія.
- імунограма: зниження рівня Т-лімфоцитів, підвищення змісту В-лімфоцитів.За даними Ехо-КГ виявлено помірне зниження скоротливості міокарду лівого шлуночка. ЕКГ – субендокардіальна ішемія міокарду лівого шлуночка.
Завдання:
1. Виділити основний клінічний синдром.
2. Провести диференційну діагностику.
3. Поставити діагнозю
4. Скласти план обстеження.
5. Скласти план лікування.
Задача №9.
Дівчинка 15 років, поступила в клініку зі скаргами на підвищення температури тіла до 38 С, на біль в колінних суглобах, наявності висипу на шкірі. Захворювання розпочалось після ГРВІ. Об’єктивно: стан дитини середнього ступеня важкості, на шкірі розгинальних поверхонь рук, ніг та сідницях симетрично розташований петехії, які виступають над поверхнею шкіри та не зникають при надавлюванні. Колінні суглоби збільшені, на шкірі – висипка, рухо обмежені із-за болі. Дихання – везикулярне. Тони серця – звучні, чисті. Живіт при пальпації мякий, безболісний. Печінка та селезінка не збільшені. Фізіологічні випорожнення – баз змін. Гемограма: Нв 116г/л, Ер. 4,2Т/л, лейкоцити – 14Г/л, ШОЕ 19 мм/год. Лейкоформула: с 3%, п 42%, е 10%, л 45%. Загальний аналіз сечі без особливостей.
Завдання:
1. Виділити основний клінічний синдром.
2. Провести диференційну діагностику.
3. Поставити діагнозю
4. Скласти план обстеження.
5. Скласти план лікування.
Задача № 10
У дівчинки 17 років скарги на підвищення температури тіла та появи гіперемії кон'юнктив, сухості та інтенсивної гіперемії губ і слизової оболонки порожнини рота. Турбують болі у суглобах та м’язах, кашель, утруднене дихання, незначний біль в грудній клітці. Висока лихоманка триває вже 14 днів.
Об`ективно. Стан тяжкий. Задишка. Виражена еритема пальців верхніх і нижніх кінцівок, скарлатиноподібні висипання на тулубі. Збільшені шийні лімфовузли. ЧСС - 120 на хв, АТ - 110/60 мм рт ст. Серцевий поштовх розлитий, млявий. Межі серця розширені у всі сторони. Тони серця ослаблені. Гепатоспленомегалія, асцит. Загальний аналіз крові: Нb 108 г/л, ер. 3,4 Т/л; КП - 0,9; лейкоцити - 11 Г/л; нейтрофіли: паличкоядерні - 15%, сегментоядерні - 43%; еозинофіли - 6%; лімфоцити - 35% моноцити -1%; ШЗЕ - 32 мм/год. В сечі сліди білку. С-реактивний білок - +++, серомукоїд -500 од. опт. щільн. Рентгенограма та ЕКГ додається.
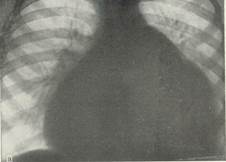

Дайте відповіді на запитання:
1. Виділити основний клінічний синдром.
2. Провести диференційну діагностику.
3. Поставити діагнозю
4. Скласти план обстеження.
5. Скласти план лікування.
Література.
Основна:
1.Педиатрия: Учебник для студентов высших медицинских учебных заведений III-IV уровней акредитации. 2-е изд., испр. и доп./ В.Г.Майданник. - Харьков: Фолио, 2006.
2. Вибрані питання дитячої кардіоревматології. Навчальний посібник для студентів вищих навчальних закладів IV рівня акредитації. / під ред. проф. О.П. Волосовця, В.М. Савво, С.П. Кривопустова. – Київ, Харків. – 2006
3. Дитячі хвороби (В.М. Сідельников, В.В. Бережний, Б.Я. Резник та ін.)- К.: «Здоров’я», 1999.
4. Ревматология детского возраста/ под общей ред. проф. Е.В. Прохорова, А.П. Волосовца. – Донецк, 2006.
5. Медицина дитинства /За ред.П. С. Мощича, К.: Здоров’я, 1994
Додаткова:
1. Ревматические болезни (руководство для врачей) под ред. В.А.Насоновой, Н.В.Бунчука. -М.,Медицина,1997.
2. Болезни сердца и сосудов у детей.- М.: Медицина, 1987.
3.Шабалов Н.П. Детские болезни. – СПб: Питер, 2006
4.Чепой В.М. Диагностика и лечение болезней суставов.-М.:Медицина,1990.
5.Педиатрия: Пер.с англ..// гл.ред.Н.Н.Володин -М.:ГЭОТАР МЕДИЦИНА,1997.






