Цілі при лікуванні хронічної серцевої недостатності такі:
- усунення симптомів захворювання - задишки, серцебиття, підвищеної
стомлюваності, затримки рідини в організмі;
- захист органів-мішеней (серце, нирки, мозок, судини, мускулатура) від ураження:
- поліпшення якості життя;
- зменшення кількості госпіталізацій:
- поліпшення прогнозу (продовження життя).
На практиці найчастіше виконують лише перший з цих принципів, що призводить до швидкого повернення декомпенсації і повторної госпіталізації.
Слід окремо визначити поняття «якість життя». Це здатність хворого жити таким же повноцінним життям, як його здорові однолітки, що знаходяться в аналогічних соціальних, економічних і кліматичних умовах. Зміни якості життя не завжди паралельні клінічного поліпшення. Так, призначення сечогінних препаратів супроводжується клінічним поліпшенням, але необхідність бути «прив'язаним» до туалету, побічні дії препаратів погіршують якість життя.
Фізична реабілітація хворих займає важливе місце в комплексному лікуванні хворих з хронічною серцевою недостатністю. Різке обмеження фізичних навантажень виправдане лише в період розвитку лівошлуночкової недостатності. Поза гострій ситуації відсутність навантажень веде до структурних змін скелетних м'язів, які самі по собі змінені при хронічній серцевій недостатності, синдрому детренированности і надалі - до нездатності виконувати фізичну діяльність. Помірні фізичні тренування (ходьба, тредміл, велотренінг - для дітей старшого віку), безумовно, на тлі терапії, дозволяють знизити вміст нейрогормонов. підвищити чутливість до медикаментозного лікування і переносимість навантажень, а отже, поліпшити емоційний тонус і якість життя.
При серцевій недостатності II Б-III стадії показано призначення суворого постільного режиму: всі рухи в ліжку дитина здійснює за допомогою медичного персоналу або батьків. Такий режим необхідний як профілактика тромбоемболічних ускладнень, особливо при ураженні міокарда запальним процесом.
Більш розширений режим - постільний, що передбачає самостійні рухи дитини в ліжку. Дитина може читати, малювати, протягом 45 хв виконувати навчальні завдання. Це перехідний варіант режиму, його призначають при II Б стадії серцевої недостатності, при появі позитивної динаміки.
Полегшено-постільний (напівпостільний) режим дозволяє дитині ходити в туалет, ігрову кімнату, відвідувати їдальню, призначають при II А стадії серцевої недостатності. При тенденції до позитивної динаміки і практичній відсутності ознак серцевої недостатності в спокої призначають кімнатний (палатний) режим.
Крім фізичного спокою, дитині необхідно створити навколишнє оточення. максимально щадну його психіку, забезпечити індивідуальний догляд
Велике значення має оксигенотерапія: діти старшого віку можуть отримувати зволожений кисень з кисневої системи, дітей молодшого віку поміщають в кисневу палатку.
Дієта при серцевій недостатності (стіл №10).
Харчування при серцевій недостатності, крім вікових особливостей набору продуктів, припускає переважно парову обробку страв, виключення екстрактивних речовин: прянощів, смаженого, міцного чаю, кави, копченостей, жирних сортів м'яса, риби, ікри і т.п. Обмежують чи виключають продукти, що сприяють виникненню метеоризму: квасоля, горох, капусту, іноді чорний хліб. Рекомендують більш широко використовувати продукти, що містять солі калію, наприклад абрикоси, курага, чорнослив. Відносно картоплі, як продукту багатого солями калію, слід бути більш обережними, так як великий вміст крохмалю в цьому продукті, так само, як і великий вміст вуглеводів в солодощах, хлібобулочних виробах, сприяє зниженню моторики кишечника і призводить до запорів, що може істотно погіршити стан хворого, вимушеного до того ж перебувати в стані гіподинамії. У виду цього доцільно призначення кисломолочних продуктів (кефіру, кислого молока), а також овочевих соків. При важкому стані можна збільшити кількість прийомів їжі до 4-5 разів і більше. Останній прийом їжі має бути за 2-3 годи до сну.
Кількість кухонної солі обмежують до 2-4 г / добу, починаючи з II А стадії серцевої недостатності. При II Б і III стадії з вираженим набряковим синдромом на короткий час можна призначити ахлоридну дієту. Крім того, при вираженому набряковому синдромі проводять 1-2 рази на 7-10 днів розвантажувальні дні, які включають у раціон сир, молоко, компоти з сухофруктів, яблука, родзинки (або курагу), фруктовий сік. Мета розвантажувальних днів - полегшити роботу серця і інших органів на тлі зменшеного за обсягом кількості їжі та рідини.
У той же час на тлі обмеження деяких видів продуктів слід по можливості дотримуватися «кардіотрофічної» дієти з підвищеним вмістом повноцінного і легко засвоюваного білка.
Водний режим вимагає деяких обмежень, починаючи з II А стадії серцевої недостатності, при цьому враховують діурез: кількість випитої та виділеної рідини. Разом з тим необхідно пам'ятати, що обмеження рідини більш ніж на 50% добової потреби організму не забезпечує утворення «метаболічної» кількості сечі, відбувається затримка шлаків в організмі, що сприяє погіршенню стану і самопочуття хворого з серцевою недостатністю.
Медикаментозне лікування серцевої недостатності
Серцеві глікозиди
Одна з основних груп препаратів - серцеві глікозиди, які володіють наступними механізмами дії:
• позитивна інотропна дія (підвищення скоротливої здатності міокарда);
• негативна хронотропна дія (уповільнення серцевого ритму);
• негативна дромотропна дія (уповільнення провідності – АВ блокади);
• позитивна батмотропна дія (підвищення активності гетеротопних вогнищ автоматизму - екстрасистолії).
Серцеві глікозиди також збільшують клубочкову фільтрацію і підсилюють перистальтику кишечника.
Серцеві глікозиди діють на серцевий м'яз через специфічний вплив на рецепторний апарат, так як в міокарді концентрується тільки близько 1% введеного препарату. Предиктори гарного дії дигоксину - фракція викиду менше 25%, кардіоторакальної індекс більше 55%, неішемічна причина хронічної серцевої недостатності.
Серцеві глікозиди можуть бути пов'язані з альбумінами крові, тоді вони всмоктуються переважно у кишечнику, діють більш повільно (дигоксин, дигітоксин, изоланид) і показані в основному при хронічній серцевій недостатності. Розрахунок дигоксину: доза насичення дигоксину становить 0,05-0,075 мг / кг маси тіла до 16 кг і 0,03 мг / кг маси тіла більше 16 кг. Дозу насичення дають протягом 1-3 днів, 3 прийоми на день. Добова підтримуюча доза становить 1/6-1/5 дози насичення, її дають у 2 прийоми. При ХСН серцеві глікозиди призначають вже при II А стадії.
Серцеві глікозиди, не пов'язані з білками крові, діють швидко, їх вводять внутрішньовенно. Ці препарати (строфантин, корглікон) показані переважно при гострій серцевої недостатності
Інгібітори АПФ призводить до порушення утворення ангіотензину II - потужного вазоконстриктора. стимулятора проліферації клітин, крім того, сприяють активації інших нейрогормональних систем, таких як альдостерон і катехоламіни. Тому інгібітори АПФ мають вазодилатуючий, діуретичний, антітахікардітичний ефект і дозволяють зменшувати проліферацію клітин в органах-мішенях. Ще більше їх вазодилатирующий і діуретичний ефекти збільшуються у зв'язку з блокадою руйнування брадикініну, стимулюючого синтез вазодилатуючих і ниркових простаноїдів. Підвищення змісту брадикініну блокує процеси незворотних змін, що відбуваються при ХСН в міокарді, нирках, гладких мязах судин. Особливу ефективність інгібіторів АПФ визначає їх здатність поступово блокувати циркулюючі нейрогормони, що дозволяє не тільки впливати на клінічний стан хворих, а й захищати органи-мішені від незворотних змін, що відбуваються при прогресуванні хронічної серцевої недостатності. Призначення інгібіторів АПФ показано вже в початкових стадіях хронічної серцевої недостатності. В даний час повністю доведена ефективність (позитивний вплив на симптоми, якість життя, прогноз хворих з хронічною серцевою недостатністю) і безпека чотирьох інгібіторів АПФ (каптоприл, еналаприл, раміприл, рандолаприл). У педіатричній практиці найбільш широко використовують каптоприл. Призначають негіпотензівні дози препарату – на добу 0,05 мг / кг в 3 прийоми. Тривалість використання препарату залежить від показників гемодинаміки. Побічні дії - кашель, азотемія, гіперкаліємія, артеріальна гіпотензія - виникають відносно рідко.
Діуретики - показані лише хворим з хронічною серцевою недостатністю які мають клінічні ознаки і симптоми надлишкової затримки рідини в організмі.
Сечогінні препарати сприяють об'ємної розвантаженні серця (зменшують ОЦК). Однак обережність у призначенні препаратів цієї групи продиктована наступними положеннями:
- діуретики активують нейрогормони, що сприяють прогресуванню хронічної серцевої недостатності, зокрема активуючи ренін-ангіотензин-альдостеронову систему;
- діуретики викликають електролітні порушення.
Діуретики призначаються разом з інгібіторами АПФ, призначення слабкішого з ефективних у даного хворого діуретиків. Призначення сечогінних препаратів слід здійснювати щодня в мінімальних дозах, що дозволяють добитися необхідного позитивного діурезу.
Тактика лікування діуретиками передбачає дві фази.
• Активна фаза - усунення надлишкової рідини, що виявляється у вигляді набряків. У цій фазі необхідно створити форсований діурез з перевищенням виділеної сечі над споживаною рідиною.
• Після досягнення оптимальної дегідратації хворого переходять до підтримуючої стадії лікування. У цей період кількість випитої рідини не повинно перевищувати об'єму сечі.
Зазвичай діуретики призначають, починаючи з II Б-III стадії серцевої недостатності. Як правило, комбінують призначення потужних діуретиків, що викликають максимальний натрійурез, і калійзберігаючих діуретиків (спіронолактон). Спіронолактон (верошпирон) - не дуже сильний сечогінний засіб, він посилено діє разом з петльовими і тіазидними сечогінними препаратами. Більша патогенетичне значення спіронолактон має як антагоніст альдактона, тобто як нейрогормональний модулятор, блокуючий ренін-ангіотензин-альдостеронову систему. Спіронолактон призначають в першу половину дня, зазвичай в 2 прийоми. Основними побічними реакціями можуть бути гіперкаліємія, що вимагає контролю.
До потужним діуретиків відносять фуросемід (лазикс) і етакринова кислоту. Лікування починають з призначення фуросеміду в дозі 1-3 мг / кг маси тіла на добу в 3-4 прийоми. Можливе як пероральне. так і внутрішньом'язове введення препарату. Етакринова кислоту (урегит) застосовують у тих же випадках, що і фуросемід, особливо у дітей з розвитком рефрактерності до фуросеміду. Гідрохлортіазид (гіпотіазид) відносять до діуретиків помірної дії, його призначають при II А стадії серцевої недостатності ізольовано або в поєднанні зі спіронолактоном, максимальна доза гідрохлортіазиду становить 1-2 мг / кг маси тіла.
Для заповнення калію, виведеного з організму при призначенні більшості діуретиків, призначають, крім продуктів, що містять досить високу кількість солей калію, такі препарати як калію і магнію аспарагинат (панангін, ас паркам.
Використання бета-адреноблокаторів для лікування хронічної серцевої недостатності засноване на тому, що вони посилюють гемодинамическую функцію серця за зростанням щільності бета-адренорецепторов серця, яка зазвичай різко знижується у хворих з хронічною застійною серцевою недостатністю. Слід зазначити, що застосування бета-адреноблокаторів у дітей обмежене відсутністю переконливих даних багатоцентрових досліджень, а також ризиком зниження скоротливої здатності міокарда та серцевого викиду в умовах наявної дисфункції серця.
Використання вазодилататорів інших груп, зокрема нітратів, в даний час не набуло широкого поширення в педіатричній практиці.
Для лікування серцевої недостатності за показаннями можна використовувати глюкокортикоїди, кардіотрофні препарати, комплекси вітамінів і мембраностабілізірующіе препарати.
Тести
1. Дитина 12 років, знаходиться під диспансерним спостереженням з приводу: ревматизму І, активної фази, А (II), ендоміокардиту, вада, що формується - недостатність мітрального клапану, поліартрит, хорея, підгострий перебіг. НК 0. Вкажіть строк призначення біцилінотерапії:
A. Біцилінотерапія щосезонна впродовж 3 років
B. Біцилінотерапія виключно в період приєднання ГРВІ, ангіни.
C. Біцилінотерапія протягом року, впродовж 3 років
D. Біцилінотерапія протягом року, впродовж 5 років
E. Біцилінотерапія протягом року впродовж 1 року
2. Дитина 7 років за два тижні до госпіталізації хворіла на ангіну з тяжким перебігом. Стан дитини тяжкий. Набряків, пастозності немає. Межі серця розширені. Серцевий поштовх розлитий. Тони серця - "хлопаючий" I тон на верхівці серця, «дуючий» систолічний шум на верхівці серця з iрадiацiєю в ліву пiдпахвинну ділянку. Печінка у краю реберної дуги. Поставити діагноз.
A. Гострий неревматичний кардит. Вогнищева форма. Повна атрiовентрикулярна блокада.Н1
B. Мiокардiопатiя, дилятацiйна форма. Н2б
C. Ревматизм, ревматичний ендомiокардит. Н0
D. Бактеріальний ендокардит, первинно-хронічний перебіг, недостатність мітрального клапану.Н1
E. Пролабування мітрального клапану. Недостатність мiтрального клапану внаслідок відриву хорд. Н2б.
3. Дитина закінчила курс стаціонарного лікування з діагнозом ревматизм, акт.ф., акт. 2 ст., ендомiокардит, підгострий перебіг. Наступним, після виписки додому, у лікуванні та спостереженні Ви плануєте?
A. Диспансерне спостереження у ревматолога.
B. Проведення комплексу вторинної профілактики.
C. Диспансерне спостереження у педіатра.
D. Проведення постійної біциліно-профілактики.
E. Санаторно-курортне лікування.
4. Дівчинка 10 років 1,5 місяці знаходилась на стаціонарному лікуванні з діагнозом: Ревматизм I, активна фаза, активність II ступеня, ендомiокардит, поліартрит, гострий перебіг, НКI. Потім дівчинка продовжувала лікування місцевому санаторії. Не дивлячись на проведену терапію у дитини сформувалася вада серця – недостатність мітрального клапана. Яка патоморфологічна фаза ревматичного процесу найбільш вірогідна у дівчинки тепер?
A. Фібриноїдний некроз
B. Мукоїдне набухання
C. Фібриноїдне набухання
D. Склероз та гіаліноз
E. Запальні клітинні реакції
5. У 12 річної дівчинки при профілактичному обстеженні вперше виявлені ознаки недостатності мітрального клапану. Підозрюється ревматична причина пороку. Який перебіг ревматизму більш вірогідний?
A. Затяжний
B. Безперервно-рецидивуючий
C. Гострий
D. Латентний
E. Підгострий
6. Хворий 16 років скаржиться на задишку при фізичному навантаженні, перебої в роботі серця, короткочасні запаморочення. До цього часу вважав себе здоровим. Об’єктивно: Пульс – 76 за 1 хв. АТ – 120/80 мм рт. ст. Ліва межа відносної серцевої тупості на 2 см зовні від лівої середньо-ключичної лінії. Тони серця нормальної звучності. На ЕКГ: ознаки гіпертрофії лівого шлуночка, зміщення ST донизу та негативні T в I, V5, V6. ЕхоКГ: гіпертрофія задньої стінки лівого шлуночка до 1,4 см, гіпокінезія міокарда. Який найбільш імовірний діагноз?
А.Гіпертрофічна кардіоміопатія
В. Вторинна кардіоміопатія
С. Недостатність мітрального клапану
D. Аортальний стеноз
Е. Гіпертонічна хвороба
7. Хворий із дилятаційною кардіоміопатією має задишку, АТ 110/80 мм рт.ст., пульс– 100 на хвилину, регулярний. При аускультації: крепітація в нижніх відділах легень, протодіастолічний ритм галопа, прояв мітральної недостатності, набряки ніг. Початкові призначення:
А. Бісопролол
В. Дігоксін, діуретики, каптопріл
С. Інфузія добутаміна
Д. Верапаміл
Е. Ізосорбіту динітрат
8. У хворого М., 17 р., відмічається задишка при фізичному навантаженні, періодична втрата свідомості. Аускультативно – систолічний шум в ІІІ міжребер‘ї зліва від грудини. При УЗД серця – симетрична гіпертрофія ЛШ, його діастолічна дисфункція з деяким зменшенням порожнини. Спостерігається передньо-систолічний рух передньої стулки мітрального клапану. Яка патологія у хворого?
А. Рестриктивна кардіоміопатія
В. Дилятаційна кардіоміопатія
С. Гіпертрофічна кардіоміопатія
Д. Постінфарктний міокардіосклероз
Е. Стеноз вустя аорти
9. Хвора 16 років, скаржиться на задишку при звичайному фізичному навантаженні. На ревматизм та ангіни не хворіла. Об'єктивно: набряк вен шиї. Межі відносної тупості серця розширені. Аускультативно: над ділянкою систолічний шум на верхівці, над легенями відмічаються застійні хрипи. ЧД – 26/хв., ЧСС, пульс – 90/хв., АТ – 105/65 мм рт.ст. Печінка +3 см. Периферичних набряків немає. Аналіз крові в межах норми. Який попередній діагноз?
A. Гіпертрофічна кардіоміопатія
B. Міксома серця
C. Ексудативний перикардит
D. Констриктивний перикардит
Е. Дилатаційна кардіоміопатія.
10. Пацієнт Д. 13 років скаржиться на задишку, серцебиття при незначному навантаженні, набряки на ногах, важкість в правому підребер’ї. Вважає себе хворим протягом року, приймає фуросемід, максидомін, каптоприл. В анамнезі у 12 років переніс вірусний міокардит. Об’єктивно: ознаки серцевої недостатності, розширення меж серця; пульс – аритмічний 96/хв; на ЕКГ – миготлива аритмія. Які методи дослідження є найбільш інформативними для визначення функції міокарда?
А. Ехокардіографія
В. Електрокардіографія
С. Коронарографія
D. Велоергометрія
Е. Холтерівський моніторинг
11. Для гіпертрофічної кардіоміопатії при ультразвуковому дослідженні серця характерно.
A. Гіпертрофія міжшлуночкової перегородки
В. Збільшення порожнини лівого шлуночка
С. Збільшення порожнини правого шлуночка
Е. Гіпертрофія передсердь
D. Аномальне кріплення мітральних хорд
12. Для дилатаційної кардіоміопатії характерно:
A. Гіпертрофія лівого шлуночка
В. Збільшення порожнин шлуночків
С. Гіпертрофія правого шлуночка
Е. Гіпертрофія міжшлуночкової перегородки
D. Аномальна трабекула
13. Хворий К., 13 років, скарги на болі в ділянці серця, задишку. На ЕКГ: ознаки гiпертрофiї лiвого шлуночка, зубець Q у вiдведеннях ІІ, III, avF, V 5-6 глубокий, негативний зубець Т, депресія сегмента ST, ознаки гіпертрофії лівого передсердя.
Найбільш вірогідним є:
А. Гіпертрофічна кардіоміопатія
В. Вторинна кардіоміопатія
С. Недостатність мітрального клапану
D. Аортальний стеноз
Е. Аортальна недостатність
14. Протипоказом до призначення серцевих глікозидів є:
А. Гіпертрофічна кардіоміопатія
В. Вторинна кардіоміопатія
С. Недостатність мітрального клапану
D. Термінальна стадія серцевої недостатності
Е. Міокардит
15. Причинним фактором розвитку гіпертрофічної кардіоміопатії є:
А. Токсичний вплив на міокард
В. Бактеріальні інфекції
С. Герпес-віруси
D. Спадковість
Е. Надмірні фізичні навантаження
16. Інфільтративне або фіброзне ураження міокарда, що характерізується рігідними, непіддатливими стінками шлуночків, зменшенням наповнення і зниженням діастолічного об'єму одного або обох шлуночків з нормальною чи майже незмінною систолічною функцією та товщиною стінок – це:
А. Гіпертрофічна кардіоміопатія
В. Вторинна кардіоміопатія
С. Недостатність мітрального клапану
D. Термінальна стадія серцевої недостатності
Е. Рестриктивна кардіоміопатія.
17. У хворого при проведенні ЕхоКГ виявлено дилятацію камер серця, збільшення кінцево-діастолічного та кінцево-систолічного розмірів лівого шлуночка, дифузне зниження скоротливості, зниження фракцій викиду, гіпокінезію стінок лівого шлуночка. Встановіть діагноз:
А. Гіпертрофічна кардіоміопатія
В. Вторинна кардіоміопатія
С. Недостатність мітрального клапану
D. Дилятаційна кардіоміопатія
Е. Рестриктивна кардіоміопатія.
18 У 3-х тижневої дитини раптово розвинулися задишка, тахікардія, занепокоєння. При аускультації в легенях дихання пуерильне, хрипів немає. Тони серця приглушені, прискорені, в лівій підключичній області та ззаду під лівою лопаткою вислуховується систолічний шум. Висловлено припущення про вроджену ваду серця – коарктацію аорти. Яке з досліджень підтвердить висловлене припущення?
А. Вимірювання АТ на верхніх і нижніх кінцівках
В. Гіпероксидний тест
С. Пальпація передсерцевої області
D. Перкусія меж відносної серцевої тупості
19 У дитини 9 років спостерігається виражений ціаноз, задишка, що зникає після присідання навпочіпки, пальці у вигляді "барабанних паличок", нігті у вигляді "годинних стекол", дуючого характеру шум над легеневою артерією. Діагностований ВВС - тетрада Фалло. Яку невідкладну допомогу необхідно надати дитині при розвитку задишково-ціанотичного нападу?
А. Оксигенотерапія +обзидан
В. Строфантин
С. Седуксен
D. Оксигенотерапія
Е. Інфузійна терапія
20 Дитина, 6 років, не може бігати, швидко втомлюється, часто скаржиться на головний біль, шум у вухах, носові кровотечі. Під час огляду виявлено гіпотонію і гіпотрофію м'язів ніг, блідість шкіри над ними, верхній плечовий пояс розвинутий відповідно до віку. Пульс на променевих артеріях напружений, пульсація черевної і стегнових артерій слабка. Артеріальний тиск на руках — 120/80 мм рт. ст., на ногах — 60/0 мм рт. ст. Під час аускультації серця вислуховується систолічний шум у другому міжребровому проміжку праворуч та в між лопатковій ділянці. Яка вроджена вада серця у хворого?
A. Відкрита артеріальна протока.
B. Стеноз устя аорти.
C. Дефект міжпередсердної перегородки.
D. Коарктація аорти.
E. Транспозиція судин.
21 У дитини, 1,5 року, відзначається постійний ціаноз шкіри від часу народження. Відзначено відставання у фізичному розвитку, деформації пальців рук — годинникові скельця, барабанні палички. Перкуторно межі серцевої тупості зміщені праворуч, під час аускультації ослаблений II тон над легеневою артерією, грубий систолічний шум у третьому-четвертому міжребровому проміжку ліворуч. На рентгенограмі: збільшення правих відділів серця, збіднення легеневого малюнка. У загальному аналізі крові: еритроцитів—5,8 • 1012/л, гемоглобін — 180 г/л. Яка вроджена вада серця в дитини?
A. Дефект міжшлуночкової перегородки.
B. Стеноз устя аорти.
C. Стеноз устя легеневої артерії.
D. Коарктація аорти.
E. Тетрада Фалло.
22 У хлопчика 2 місяців спостерігається задишка, ціаноз при годуванні, недостатня прибавки у вазі. Об’єктивно: розширення меж серця, вислуховується тривалий систолічний шум в 3-4 міжребер’ї зліва, який проводиться на спину, другий тон над легеневою артерією посилений. Над легенями вислуховуються застійні дрібнопухирчасті хрипи. Яку ваду серцево-судинної системи слід запідозрити?
A. Дефект міжшлуночкової перетинки
B. Дефект міжпередсердної перетинки
C. Коарктація аорти
D. Тетрада Фалло
E. Відкрита артеріальна протока
23 У хлопчика 6 місяців виникають раптові напади, які супроводжуються задишкою, ціанозом, втратою свідомості. При об’єктивному обстеженні визначається розширення меж серця ліворуч, вислуховується грубий систолічний шум по лівому краю грудини, другий тон над легеневою артерією послаблений. Яку ваду серцево-судинної системи слід запідозрити?
A. Тетрада Фалло
B. Дефект міжпередсердної перетинки
C. Коарктація аорти
D. Дефект міжшлуночкової перетинки
E. Відкрита артеріальна протока
24 Дитина з тетрадою Фалло під час приступу задишки приймає вимушене положення – сідає навколішки, піджимаючи коліна до грудей. При цьому покращується її самопочуття. Яка найбільш ймовірна причина покращення стану дитини при такому вимушеному положенні?
A. Зменшується потік крові через легеневу артерію
B. Збільшується потік крові через аорту
C. Збільшується потік крові через легеневу артерію
D. Збільшується об’єм циркулюючої крові
E. Зменшується об’єм циркулюючої крові
25 Хлопчика 3-х років виписано з відділення кардіології, де він перебував у зв’язку із частими задишково-ціанотичними нападами внаслідок тетради Фалло. Який препарат найбільш доцільно використовувати для подальшої профілактики приступів?
A. Кордарон
B. Курантіл
C. Реланіум
D. Дигоксин
E. Обзідан
26 Яку ваду називають хворобою Толочинова-Роже і характеризують влучним виразом: "Багато шуму з нічого"?
A. Відкриту артеріальну протоку.
B. Дефект міжпередсердної перегородки первинний.
C. Стеноз легеневої артерії підклапанний.
D. Коарктація аорти, "інфантильний" варіант.
E. Дефект м'язової частини міжшлуночкової перегородки в діаметрі менший ніж 1 см.
27 Дитина, 2 міс, у тяжкому стані. Зниженого харчування, спостерігається виражений періоральний і акроціаноз. Дихання стогнуче, до 70 на 1 хв. Під час перкусії відзначається вкорочення перкуторного звуку паравертебрально, під час аускультації — багато крепітуючих хрипів. Межі серця зміщені ліворуч і праворуч, вислуховується грубий систолічний шум над усіма відділами серця, більше у третьому-четвертому міжребровому проміжку ліворуч від груднини, акцент II тону над легеневою артерією. Печінка збільшена на 3 см, безболісна, ущільнена. Який діагноз встановлено дитині?
A. Ревматизм І, панкардит, гострий перебіг, НК НІ ст.
B. Вроджена вада серця зі збагаченням малого кола кровообігу — дефект міжшлуночкової перегородки, фаза адаптації, НК НБ ст.
C. Вроджена вада серця зі збідненням малого кола кровообігу — тетрада Фалло, фаза декомпенсації, НК III ст.
D. Неревматичний кардит (набутий), гострий перебіг, НК III ст. Д. Вроджена вада серця з нормальним легеневим кровообігом — стеноз устя аорти, фаза адаптації, НК III ст.
E. Транспозиція судин.
28 У доношеної дитини, 8 днів від народження, прослуховується грубий систоло-діастолічний шум над усією ділянкою серця, що свідчить про відкриту артеріальну протоку без порушення периферичного кровообігу. Яка подальша тактика ведення хворого?
A. Розцінити ці дані як відкриту артеріальну протоку та оперувати дитину негайно.
B. За відсутності порушення периферичного кровообігу в перші місяці життя направити дитину на операцію в другому півріччі.
C. Призначити терапію індометацином.
D. Пояснити ці зміни як фізіологічне явище в період адаптації новонародженого.
E. Оскільки відкрита артеріальна протока у 100 % випадків самовиліковується, немає необхідності раннього оперативного лікування.
29 Ваня Б., 6 міс. Мати дитини скаржиться на те, що при неспокої у дитини з'являється задишка, швидка втомлюваність. Часто хворіє простудними захворюваннями, погано набирає вагу. 3 народження лікарі вислуховують у дитини шуми в серці. Об'єктивно: загальний стан дитини середньої важкості. Шкіра різко бліда, підшкірно-жировий шар витончений, тургор тканин знижений. При пальпації в II міжребер'ї зліва визначається систоло-діастолічне тремтіння. Границя серця: права - на 2 см назовні від правої парастернальної лінії, верхня - II ребро, ліва - на 3 см назовні від лівої середньо-ключичної лінії. Визначається акцент II тону на легеневій артерії, прослуховується грубий систоло-діастолічний шум з епіцентром в II міжребір'ї зліва. Пульсовий тиск збільшений. Живіт м'який, печінка на 3 см виступає з-рід краю реберної дуги. Обстеження: ЕКГ - ознаки гіпертрофії і перевантаження лівого шлуночка.
A. Відкритий артеріальний протік
B. Дефект міжпередсердної перетинки
C. Дефект міжшлункової перетинки
D. Тетрада Фалло
E. Коарктація аорти
30 Батьки дитини 10 місяців з діагнозом відкрита артеріальна протока, звернулись до клініки зі скаргами на погіршення стану дитини, відмова від їжі, появу задишки. Під час огляду - тахікардія, систоло-діастолічний шум у II м/р зліва, незвучні вологі хрипи у нижніх долях легенів. Який механізм розвитку серцевої недостатності?
A. Підвищення обсягу циркулюючої крові
B. Енергетично-динамічний
C. Зниження коронарного кровообігу
D. Підвищена проникність судин
E. Гемодинамічний
31 Хлопчик 2-х років відстає від ровесників у фізичному розвитку. Об’єктивно: ЧД 20 за хв., ЧСС 104 за хв., печінка - + 4 см, селезінка - 25x15x10см. При аускультації - безперервний систоло-діастолічний шум у ІІ-ІІІ міжреберних проміжках біля грудини, зниження діастолічного артеріального тиску. На ЕКГ змін немає. Поставте діагноз?
A. Дефект міжшлуночкової перегородки
B. Відкрита артеріальна протока
C. Дефект міжпередсердної перегородки
D. Атрезія тристулкового клапана
E. Вада аортального клапана
ЗАДАЧІ ДЛЯ САМОКОНТРОЛЮ
Задача №1
Хлопчик 12 років. Три тижні тому після стрептококової ангіни відмічено підвищення температури, загальну слабкість, в’ялість, біль та припухлість обох колінних суглобів. Об¢єктивно: Стан середньої важкості.Обидва колінні суглоби збільшені в об'ємі, шкіра над ними гаряча на дотик,, гіперемована, рухи обмежені, болючі. Мигдалики рихлі, збільшені. Пульс 56 ударів на хв., ритмічний. АТ 100/60 мм рт ст. Межі серця: ліва на 1 см назовні від середньо-ключичної лінії, права на 1 см назовні від парастернальної. На верхівці серця вислуховується приглушений 1-й тон, акцент 2-го тону над легеневою артерією, дуючий систолічний шум з ірадіацією в підпахвинну ділянку. Загальний аналіз крові: НЬ 112 г/л, ер. 3,5 Т/л; КП -0,9; лейкоцити -10 Г/л; п - 15%, с - 43%; е - 6%; л - 35% м - 1%; ШЗЕ - 32 мм/год. Титр АСЛ-0 450 од. оцт. щільн; реакція на С-реактивний білок (+++), серомукоїд -0,8 од., ДФА – 300 од., сіалові к-ти 250 од.


 ЕхоКГ: розширення лівого передсердя та шлуночка на фоні ущільненого, розмитого мітрального клапану. Фракція викиду 35%.
ЕхоКГ: розширення лівого передсердя та шлуночка на фоні ущільненого, розмитого мітрального клапану. Фракція викиду 35%.
Дайте відповіді на запитання:
1. Виділити основний клінічний синдром.
2. Провести диференційну діагностику.
3. Поставити діагноз
4. Скласти план обстеження.
5. Скласти план лікування.
Задача №2
Дівчинка 11 років, знаходилася на лікуванні у місцевому санаторії, куди була переведена через 1,5 міс. від початку першої атаки ревматизму, в задовільному стані. Перша атака перебігала з поліартритом, міокардитом, на верхівці серця та в точці Боткіна вислуховувався систолічний шум, що слабшав при переміні положення тіла або при фізичному навантаженні, не проводився за межі серця. Дівчинка отримувала біцилін-5 1 раз на 3 тижні.
В санаторії перенесла ГРВІ, через 4 тижні з’явилися скарги на задишку при фізичному навантаженні, сердцебиття, слабкість, втомлюваність, погіршення апетиту та сну, субфебрилітет.
При об’єктивному обстеженні: дівчинка бліда, тіні під очима. Шкіра чиста, бліда, суха. Кисті рук та стопи ніг вологі. Задньошийні, підщелепні, пахвові та пахвинні лімфатичні вузли до 0,5 см у діаметрі, щільно - еластичної консистенції, не спаяні з оточуючою тканиною та між собою, безболісні. Границі відносної та абсолютної серцевої тупості зміщені вліво на 1 см у порівнянні з межами вікової норми. Тони серця приглушені, ЧСС 96 уд. за хвилину, систолічний шум, набув дуючого характеру, краще вислуховується у четвертому міжребер’і, по лівому краю грудини. Шум постійний, не змінюється при переміні положення тіла. Пульс 96 уд/хв, слабкого наповнення, синхронний. Артеріальний тиск 90/50 мм Hg. Перкуторно над легенями - легеневий звук. Аускультативно - везикулярне дихання. ЧД – 20 за хвилину у спокої, при фізичному навантаженні зростає до 32. Язик вологий, обкладений білим нальотом більше біля кореня. Мигдалики не виступають із-за дужок, рожевого кольору, спаяні з дужками. Живіт - при пальпації неболючий. Печінка: права доля виступала на 2 см з-під реберної дуги. Фізіологічні відправлення в нормі.
Проведено лабораторне обстеження хворого:
Hb - 110 г/л, еритроцити - 3,75 х 1012 кл/л; лейкоцити 10,1 х 109 кл/л, п-11%, с-70%, е-1%, л-15%, м-3%, ШОЕ – 20 мм /год.
Біохімічні аналізи крові: загальний білок – 70 г/л, a1-глобуліни - 3,8%, a 2-глобуліни - 10,5%, β - глобуліни -14,5%, γ - глобуліни 22,3%, С-реактивний білок ++, ДФА – 0,270 од., СК- 0,240 од., серомукоід- 0,4 од., АСЛ-О 1:550 од.
Загальні аналізи сечі та копрограма без патології.
ЕКГ- тахікардія, міграція водія ритму, подовження інтервалу P-Q, зниження вольтажу зубців QRS.
ФКГ: шум високочастотний, займає 2/3 систоли, по формі веретеноподібний, затухаючий.
Ехо-КГ: зміни стулок мітрального клапану (потовщення, „бахромчатісь”), збільшення лівих камер серця, висока амплітуда відкриття мітрального клапану.
1. Виділити основний клінічний синдром.
2. Провести диференційну діагностику.
3. Поставити діагноз
4. Скласти план обстеження.
5. Скласти план лікування.
Задача №3
Хвора П., 17 років, поступила в клініку зі скаргами на задишку при фізичному навантаженні, серцебиття, кашель, підвищену втомлюваність. У віці 15 років вперше діагностовано ваду серця. Близько року тому з'явилася задишка та серцебиття при незначному фізичному навантаженні, кашель.
При огляді загальний стан середньої важкості, хвора зниженої вгодованості, відмічається інфантилізм. Температура тіла 36,5ºС. ЧД 20 за хв. При пальпації над верхівкою діастолічне тремтіння. Межі серця: права – на 2 см дозовні від правого краю грудини, верхня на рівні ІІ ребра, ліва – досередини від середньо- ключичної лінії на 2 см. Над верхівкою хлопаючий І тон, діастолічний шум дуючого характеру; акцент та роздвоєння ІІ тону над легеневою артерією. Пульс різний за наповненням на обох руках, ритмічний, з частотою 80 за хв. Живіт при пальпації м’який, безболісний, печінка та селезінка не збільшені.
Рентгенограма ОГК додається:

1. Виділити основний клінічний синдром.
2. Провести диференційну діагностику.
3. Поставити діагноз
4. Скласти план обстеження.
5. Скласти план лікування.
Задача №4
Хворий С., 16 років, госпіталізований у кардіологічне відділення зі скаргами на задишку, швидку втомлюваність при фізчному навантаженні, біль у ділянці серця, серцебиття, періодично запаморочення. З анамнезу хвороби: задишку при фізчному навантаженні, болі в ділянці серця почав відмічати близько двох років тому, лікувався амбулаторно, отримував кардіометаболітну терапію, покращення не було. Значне погіршання загального стану (посилення задишки, тиснучий біль в ділянці серця і запаморочення) протягом останніх трьох місяців. Поступив на стаціонарне лікування у зв'язку з втратою свідомості на уроці фізичної культури. Спадковість обтяжена: дідусь раптово помер у віці 32 роки.
Об'єктивні дані. Загальний стан середньої важкості. Шкіра та видимі слизові оболонки чисті, дещо бліді. Верхівковий поштовх розлитий, пальпується у V міжребер'ї на рівні. середньоключичної лінії. Перкуторно межі відносної серцевої тупості: права - на 1 см дозовні від правого краю грудини, верхня – верхній рай ΙΙ ребра, ліва – на рівні середньоключичної лінії. Аускультативно тони серця дещо ослаблені, систолічний шум у V точці та у ΙΙ міжребер'ї справа. ЧСС – 90 за хв, АТ- 110/70 мм. рт. ст. При перкусії легень - легеневий звук, при аускультації - везикулярне дихання з жорстким відтінком. Живіт м'який, безболісний, печінка не виступає з-під краю правої реберної дуги, селезінка не збільшена. Випорожнення оформлені, сечовипускання не порушено.
ЕКГ та ЕхоКГ (градієнт тиску у вихідному тракті ЛШ сладає 54 мм.рт.ст.) додаються:


Дайте відповіді на запитання:
1. Виділити основний клінічний синдром.
2. Провести диференційну діагностику.
3. Поставити діагноз
4. Скласти план обстеження.
5. Скласти план лікування.
Задача №5
До стаціонару надійшов хворий 13 років зі скаргами на на загальну слабкість, задишку, сухий кашель, головний біль. З анамнезу відомо, що 2 роки тому знаходився на стаціонарному лікуванні з діагнозом гострий дифузний кардит 2 роки тому, після виписики постійно отримував серцеві глікозиди, ІАПФ. Спостерігався у кардіолога за місцем проживання, не зважаючи на призначену терапію, стан хлопчика прогресивно погіршується протягом останніх двох років, в динаміці, за результатами ЕхоКГ, спостерігається наростання дилятації лівих камер серця, зниження фракції викиду.
Об'єктивні дані. Шкіра та видимі слизові оболонки чисті, дещо бліді. Верхівковий поштовх розлитий, пальпується у V міжребер'ї на 3 см назовні від лівої середньоключичної лінії. Перкуторно межі відносної серцевої тупості: права - на 2 см дозовні від правого краю грудини, верхня – верхній рай ΙΙ ребра, ліва – на 3 см назовні від лівої середньоключичної лінії. При аускультації тони серця послаблені, 102 за 1 хв., трьохчленний ритм протодіастолічного галопу, вислуховується систолічний шум з епіцентром над верхівкою серця., АТ- 115/75 мм. рт. ст. При перкусії легень - ясний легеневий звук, дещо укорочений в медіальних відділах, при аускультації – дихання жорстке, в нижніх відділах обох легень поодинокі вологі мілкопухирцеві хрипи. Живіт м'який, безболісний, печінка виступає на 3 см з-під краю правої реберної дуги, селезінка не збільшена. Випорожнення оформлені, сечовипускання не порушено.
ЕКГ, ЕхоКГ та рентгенографія ОГК додаються:
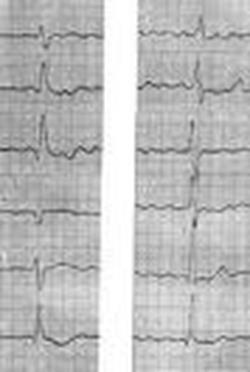


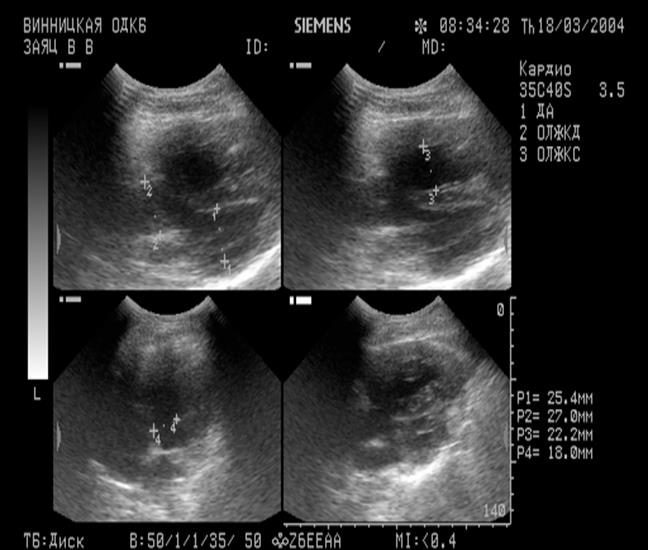
6. Виділити основний клінічний синдром.
7. Провести диференційну діагностику.
8. Поставити діагноз
9. Скласти план обстеження.
10. Скласти план лікування.
Задача №6
Дівчинка 11 міс. Cкарги батьків на швидку її втомлюваність при годуванні, раптове посилення ціанозу та задухи при плачі. Обєктивно: Стан середньої важкості, відставання в фізичному розвитку. В спокої – помірно виражений ціаноз шкірних покривів, слизові з фіолетовим відтінком, ціаноз посилюється при плачі дитини. Під час огляду на фоні неспокою значно посилився ціаноз, почастішало дихання, дитина стала вкрай неспокійною, на руках у матері з притиснутими до живота ніжками трохи заспокоїлась. Дихання 64 на хв, над легенями ясний перкуторний звук, жорстке дихання Пульс 150 за хв. Межі серця: розширені вправо. Над всією поверхнею грудної клітки вислуховується грубий систолічний шум із максимальною звучністю в 2-му міжребер'ї зліва від грудини, другий тон ослаблений над легеневою артерією. Загальний аналіз крові: Hb -200 г/л; еритроцити – 6,0 Т/л, КП – 0,95; нейтрофіли: паличкоядерні -5%, сегментоядерні -39%; еозинофіли-3%; лімфоцити-50%; моноцити - 3%; ШЗЕ - 4 мм/год. Рентгенологічне обстеження ОГК: див. рис.


Дайте відповіді на запитання:
1. Виділити основний клінічний синдром.
2. Провести диференційну діагностику.
3. Поставити діагноз
4. Скласти план обстеження.
5. Скласти план лікування.
Задача №7
Хворий 17 років. Поступив в клініку зі скаргами на головні болі, запаморочення, тяжкість в голові, періодично болі в ділянці серця, швидку втомлюваність, задишку при фізичному навантаженні. Перераховані вище скарги з'явилися 5 років тому. З анамнезу з'ясовано, що в минулому часто хворів ГРВІ, періодично виникали носові кровотечі, відставав у фізичному розвитку. Об'єктивно: хворий блідий, фізичний розвиток диспропорційний, в області грудної клітини (міжреберні проміжки) видно розташовані поверхнево розширені судини. Область серця візуально не змінена, межі відносної серцевої тупості: ліва - по лівій середньо-ключичній лінії, права – на 1,5 см всередину від правої парастернальної лінії, верхня – верхній край IIΙ ребра. Аускультативно тони серця середньої гучності, ЧСС - 78 ударів на хв, на основі серця - систолічний шум, грубого тембру, різної тривалості, що проводиться в міжлопаточну ділянку. АТ на руках 220/120 мм рт. ст., на ногах - 80/50 мм рт. ст. Проведено запис ЕКГ та рентгенографію ОГК:

 .
.
Дайте відповіді на запитання:
1. Виділити основний клінічний синдром.
2. Провести диференційну діагностику.
3. Поставити діагноз
4. Скласти план обстеження.
5. Скласти план лікування.
Задача №8
Дівчинка 6 міс, надійшла у відділення на обстеження у зв'язку з підозрою на вроджену ваду серця. Дані анамнезу: 3-я вагітність (1-а - викидень, 2-а -медичний аборт). На 30 тижні у матері виявлено цитомегаловірусна інфекція, уреаплазма. Проведено лікування, однак контрольне
обстеження не проводилося. У 3 триместрі вагітності відзначалася нефропатія і анемія.
Пологи у 40 тижнів, тривалістю 10 годин. Дівчинка закричала відразу, вага при народженні 4000, довжина 53 см. Практично з народження перебувала на штучному вигодовуванні. Спадковість, зі слів матері, не обтяжена.
Дані об'єктивного огляду при поступленні: температура 36,8 ° С, набряків немає. Шкіра та видимі слизові оболонки рожеві. Аускультативно в легенях пуерильне дихання. Частота дихання - 40 за хвилину. Перкуторно межі відносної тупості серця: права - по правій парастернальній лінії, ліва - в 4 міжребер'ї на 1,5 см назовні від лівої серединно-ключичній лінії, верхня-2 ребро. Частота серцевих скорочень 132 в хвилину, грубий систолічний шум над усією поверхнею серця. Живіт м'який, печінка + 2 см, селезінка не збільшена.
Сечовипускання вільне. Випирожнення не порушені.
Дані проведених обстежень:
• Загальний аналіз крові: Нв-126 г / л, ер-4, 5 х 10*12/ Л, КП.-0, 83, л-
9,0 х 10*9/ Л, п/я-1, с/я-30, е-2, м-9, лімф.-58, ШОЕ-6 мм / год.
• ЕхоКГдодається:

Дайте відповіді на запитання:
1. Виділити основний клінічний синдром.
2. Провести диференційну діагностику.
3. Поставити діагноз
4. Скласти план обстеження.
5. Скласти план лікування.
Задача №9
Дитина К., 10 років. Скарги на задишку, швидку втомлюваність при фізичному навантаженні, появу акроціанозу при фізичному навантаженні. Після народження вислуховувався систоло-діастолічний шум в серці. Хлопчик у ранньому віці часто хворів бронхітами, пневмоніями. До кардіолога батьки не звертались.
Об‘єктивно. Стан дитини середньої важкості. t 36,3 Шкіряні покриви бліді, акроціаноз при фізичному навантаженні. ЧД 24 за хв.. Аускультативно – дихання жорстке, хрипи відсутні.. Пульс 146 за хв., ритмічний. Серцевий поштовх розлитий. Межі серця розширені вліво. Аускультативно – I тон на верхівці звучний, II акцентований та роздвоєний над легеневою артерією, систоло-діастолічний шум в 2 міжребер'ї зліва від грудини. Печінка + 2 см. На ЕКГ – гіпертрофія лівого передсердя та шлуночка. На рентгенограмі – кардіомегалія за рахунок гіпертрофії лівого передсердя та шлуночка, вибухання стовбура легеневої артерії. На ЕхоКГ – дилатація лівого передсердя, ФВ 56%, легенева гіпертензія.

Дайте відповіді на запитання:
1. Виділити основний клінічний синдром.
2. Провести диференційну діагностику.
3. Поставити діагноз
4. Скласти план обстеження.
5. Скласти план лікування.
Задача №10
В кардіоревматологічне відділення поступив хлопчик 6 років з підозрою на вроджену ваду серця. До 4 років скарг не було, ріс та розвивався згідно віку. протягом останніх двох років дитина часто хворіє бронхітами, двічі була пневмонія, що характеризувалась затяжним перебігом, тривалим вологим кашлем. Протягом останніх декількох місяців турбують головокружіння при фізичному навантаженні. Об'єктивно при поступленні: відмічається деформація грудної клітки з помірно вираженим серцевим горбом.
межі відносної серцевої тупості розширені розширені вверх та вправо. Аускультативно тони серця ритмічні, перший тон на верхівці посилений, другий тон розщеплений, акцент другого тону над легеневою артерією, систолічний шум середньої інтенсивності в ΙΙ - ΙΙΙ міжребір'ї зліва від грудини, краще вислуховується в горизонтальному положенні на глибині вдоху. Аускультативно в легенях жорстке дихання. Живіт м'який, безболісний, печінка + 2 см, селезінка не збільшена.
ЕКГ, ЕхоКГ та рентгенографія ОГК додаються:



Дайте відповіді на запитання:
1. Виділити основний клінічний синдром.
2. Провести диференційну діагностику.
3. Поставити діагноз
4. Скласти план обстеження.
5. Скласти план лікування.
Література:
Основна:
1. Медицина дитинства /За ред. проф. П.С.Мощича. - Київ, “Здоров'я”. - 1994. - т.4. - с. 121-156.
2. Дитячі хвороби /За ред. проф. В.М.Сідельникова і проф. В. В. Бережного. - Київ, “Здоров’я”. - 1999. - с. 350-368.
3. Детские болезни (Под ред. Н.П.Шабалова). - Санкт-Петербург, Москва. 2000. – с. 524-576.
Додаткова:
1. Белоконь Н.А., Кубергер М.Б. Болезни сердца и сосудов у детей. (Руководство для врачей). - М.: “Медицина”. - 1987. - Т.І. - с. 126-140.
2. Иллек Я.Ю., Нуритдинов М.Р., Алимдтанов И.И. Диагностика и лечение ревматизма у детей. –Ташкент, 1995. -165с.
3. Болезни органов кровообращения /Под.ред. Е.И.Чазова. -М., "Медицина". -1997. – с.102-116.
4. Пєший М.М., Сміян О.І. Кардіологія дитячого віку. (Навчально-методичний посібник) – Полтава – Суми, 2003, - с. 182-249.






