Температура внутренней среды организма может повысится до 41–43 °C, поскольку тепловая нагрузка значительно преобладает над эффективностью механизмов теплоотдачи. В связи с этим наблюдается: – сильное покраснение кожи, она становится сухой и горячей; – уменьшение потоотделения и сухость кожи (что считают важным признаком нарастающей гипертермии).
Повышение температуры тела до 42–43 °C сопровождается существенными изменениями функций органов и их систем. В наибольшей мере усугубляются сердечно-сосудистые расстройства и развивается так называемый гипертермический кардио‑васкулярный синдром. Он характеризуется: – нарастанием тахикардии, – снижением ударного выброса сердца (минутный выброс обеспечивается главным образом за счёт увеличенной ЧСС); – понижением диастолического давления (при этом систолическое может некоторое время возрастать; – расстройствами микроциркуляции; – развитием сладж‑синдрома, диссеминированного внутрисосудистого свёртывания белков крови (ДВС–синдром) и фибринолиза.
В связи с нарастанием ацидоза увеличивается вентиляция лёгких и выделение углекислоты, повышается потребление кислорода, снижается диссоциация HbO2. Последнее, в сочетании с циркуляторными расстройствами, усугубляет гипоксемию и гипоксию. Это, в свою очередь, обусловливает активацию гликолиза, нарастание расстройств энергообеспечения тканей и степени ацидоза.
В условиях гипертермии организм теряет большое количество жидкости. Это является результатом повышенного потоотделения, а также мочеобразования и ведёт к нарастающей гипогидратации организма. При этом потеря 9–10% жидкости сочетается с существенными расстройствами жизнедеятельности. Это состояние обозначают как «Синдром пустынной болезни».
При гипертермиизакономерно развиваются существенные метаболические и физико‑химические расстройства (из организма выводятся Cl–, K+, Ca2+, Nа+, Mg2+ и другие ионы; водорастворимые витамины; повышается вязкость крови).
На стадии декомпенсации нарастают признаки истощения стресс‑реакции и лежащая в основе этого надпочечниковая и тиреоидная недостаточность: наблюдаются гиподинамия, мышечная слабость, снижение сократительной функции миокарда, развитие гипотензии, вплоть до коллапса.
В результате непосредственного патогенного действия тепла на клетки органов и тканей изменяются структура и функция биомолекул: белков, нуклеиновых кислот, липидов, мембран, кинетика ферментативных реакций. В связи с этим в плазме крови появляются белки теплового шока, увеличивается концентрация так называемых молекул средней массы (от 500 до 5000 Да). К ним относятся олигосахариды, полиамины, пептиды, нуклеотиды, глико‑ и нуклеопротеины. Указанные соединения обладают высокой цитотоксичностью.
В условиях гипертермии существенно изменяется физико‑химическое состояние липидов клеток (в связи с активацией свободнорадикальных и перекисных реакций модифицируются молекулы липидов, увеличивается их текучесть, нарушаются ультраструктура и функциональные свойства мембран). В тканях мозга, печени, лёгких, мышц значительно повышается содержание продуктов липопероксидации — диеновых конъюгатов и гидроперекисей липидов. Они выявляются уже в первые 2–3 мин от начала воздействия избыточного тепла и прогрессирующе нарастают при развитии теплового удара. В последнем случае концентрация указанных агентов возрастает в 8–10 раз по сравнению с нормой. Одновременно с этим регистрируются признаки подавления антиоксидантных ферментов тканей. При гипертермии существенно увеличивается скорость метаболических реакций.
Интенсивность и степень декомпенсации механизмов теплорегуляции на II стадии гипертермии определяется многими факторами. Ведущее значение среди них имеет скорость и величина повышения температуры окружающей среды. Чем они выше, тем быстрее и выраженнее нарастают расстройства жизнедеятельности организма. Так, повышение температуры тела до 42 C при температуре окружающего воздуха60 °C достигается за 6 ч., а при 80 °C — за 40 мин.
Проявления гипертермии
На стадии компенсации общее состояние пациентов обычно удовлетворительное. Наблюдаются: слабость, вялость и сонливость, снижение работоспособности и двигательной активности, ощущение жара, головокружение, шум в ушах, мелькание «мушек» и потемнение в глазах.
На стадии декомпенсации самочувствие резко ухудшается, развивается нарастающая слабость, регистрируется сердцебиение, появляется пульсирующая головная боль, формируются ощущение сильной жары и чувство жажды, развивается сухость губ, полости рта и глотки, отмечается психическое возбуждение и двигательное беспокойство, нередко наблюдаются тошнота и рвота.
При гипертермической коме изменяется сознание: развивается оглушённость, а затем и потеря сознания. Могут наблюдаться подёргивания отдельных мышц, клонические и тетанические судороги, нистагм, расширение зрачков, сменяющееся их сужением.
Гипертермия может сопровождаться (особенно при гипертермической коме) отёком мозга и его оболочек, альтерацией и гибелью нейронов, дистрофией миокарда, печени, почек, венозной гиперемией и петехиальными кровоизлияниями в мозге, сердце, почках и других органах. У некоторых пациентов развиваются значительные нервно‑психические расстройства (бред, галлюцинации, глубокие расстройства дыхания вплоть до его периодических форм).
Исходы гипертермии
При неблагоприятном течении гипертермии и отсутствии врачебной помощи пострадавшие погибают не приходя в сознание в результате крайней степени недостаточности кровообращения, прекращения сердечной деятельности и дыхания (рис. 7–3).
Ы ВЁРСТКА вставить файл «ПФ Рис 07 03 Основные причины смерти при гипертермии»
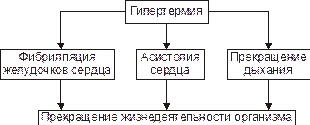
Рис. 7–3. Основные причины смерти при гипертермии.
Считается, что для человека критической температурой тела (измеряемой в прямой кишке), приводящей к гибели организма, является 42–44 °C. Смерть может наступить и при более низкой температуре. Это определяется тем, что при гипертермии организм подвергается действию на только такого патогенного фактора как чрезмерная температура, но и других, вторично формирующихся в организме — некомпенсированных сдвигов рН, дисбаланса ионов и жидксти; накопления избытка токсичных продуктов обмена веществ; последствий недостаточной функции органов и физиологических систем: ССС, внешнего дыхания, крови, почек, печени и других.
Тепловой удар
Тепловой удар – острая форма гипертермии с достижением опасных для жизни значений температуры тела в 42—43 °C (ректальной) в течение короткого времени.
Тепловой удар является своеобразной формой гипертермии. Своеобразие заключается в высокой скорости развития гипертермии с достижением опасных для жизни значений температуры тела (ректальной) в 42–43 °C в течение короткого времени.
Причины
Тепловой удар является результатом действия тепла высокой интенсивности и/или низкой эффективности механизмов адаптации организма к повышенной температуре внешней среды.
Патогенез
Перегревание организма после кратковременной (иногда клинически неопределяемой) стадии компенсации быстро приводит к срыву механизмов терморегуляции и интенсивному нарастанию температуры тела. Последняя имеет тенденцию приближаться к температуре внешней среды. Следовательно, тепловой удар – гипертермия с непродолжительной стадией компенсации, быстро переходящая в стадию декомпенсации.
Тепловой удар сходен со стадией декомпенсации механизмов терморегуляции при гипертермии, но с быстрым истощением адаптивных механизмов. Тяжесть течения, как правило, более выражена, чем при гипертермии. В связи с этим летальность при тепловом ударе достигает 30%.
Смерть пациентов при тепловом ударе является результатом, главным образом: 1) острой прогрессирующей интоксикации организма, 2) острой сердечной недостаточности и 3) остановки дыхания.
Острая интоксикация организма при тепловом ударе (как и на стадии декомпенсации гипертермии) – существенное и закономерное звено его патогенеза. При этом степень интоксикации коррелирует с величиной нарастания температуры тела. Патогенез интоксикации представлен на рис. 7–4
Ы ВЁРСТКА вставить файл «ПФ Рис 07 04 факторы интоксикации организма при тепловом ударе»

Рис. 7–4. Факторы интоксикации организма при тепловом ударе.
Интоксикация организма сопровождается рядом важных расстройств: – гемолизом эритроцитов, – повышением проницаемости стенок микрососудов, – нарушениями гемостаза (увеличением вязкости крови, развитием системной гиперкоагуляции, микротромбоза и синдрома ДВС), –нарущениями микрогемоциркуляции.
О важной роли интоксикации в патогенезе теплового удара свидетельствует отставленная во времени смерть пострадавших: большинство из них погибает через несколько часов после прекращения действия чрезмерного тепла, когда температура тела приближается к нормальному диапазону.
Острая сердечная недостаточность – закономерно выявляющийся у всех пациентов с гипертермией и тепловым ударом патогенетический фактор. Сердечная недостаточность является результатом: – острых дистрофических изменений в миокарде, – нарушения актомиозинового взаимодействия, – недостаточности энергетического обеспечения кардиомиоцитов, – повреждения мембран и ферментов клеток миокарда, – дисбаланса ионов и воды в кардиомиоцитах.
Остановка дыхания – результат прекращения деятельности нейронов дыхательного центра вследствие их нарастающего энергодефицита, отека и кровоизлияний в головной мозг.
Солнечный удар
Солнечный удар – гипертермическое состояние, обусловленное прямым воздействием энергии солнечного излучения на организм.






