Преимущества инфильтрационной анестезии сравнительное проводниковой:
— быстрое наступление обезболивания;
— возможность использовать малые концентрации анестезирующих веществ, что уменьшает токсичность препарата при сохранении его обезболивающих свойств;
— частичная потеря обезболивающего раствора при разрезе тканей, что уменьшает общее количество попавшего в организм анестетика;
— гидропрепарирование тканей, осуществляющееся во время их инфильтрации, что помогает при разных видах вмешательств;
— гемостатическое действие анестетика на ткани при использовании сосудосуживающих веществ;
— у хирурга нет потребности учитывать особенности расположения нервных стволов, мест выхода их на поверхность лицевого черепа, мягких тканей.
Недостатки инфильтрационной анестезии:
— изменение конфигурации тканей в связи с имбибицией их анестетиком, что затрудняет проведение местнопластических операций;
— изменение цвета тканей после инфильтрации их, что затрудняет распознавание нормальной и патологически измененной ткани;
— усиление боли в месте введения обезболивающего раствора (даже в случае перифокального его введения) в очаге воспаления не только от возможной инактивации анестетика, но и от увеличения внутритканевого давления вследствие введенного количества анестетика;
— ограничение возможности адекватного вмешательства на костях лицевого скелета.
Необходимо подчеркнуть, что успех проведения обезболивания, как и другого любого вида лечения, прежде всего зависит от правильности выбора его метода, оценки показаний и противопоказаний к нему. В противном случае уменьшается количество преимуществ метода и увеличивается количество его недостатков.
ПРОВОДНИКОВОЕ ОБЕЗБОЛИВАНИЕ
Одним из наиболее современных методов местной инъекционной анестезии в хирургической стоматологии и челюстно-лицевой хирургии является проводниковое обезболивание. Суть его состоит в том, что раствор анестетика орошает не окончания чувствительных нервов, как это происходит при инфильтрационной анестезии, а нервный ствол или его ветви на расстоянии от места, где будет проводиться оперативное вмешательство.
Экспериментальное обоснование целесообразности использования принципа проводникового обезболивания принадлежит М.В. Маклакову, открывшему в 1847 г. возможность эндоневрального и перпневралыюго влияния парами серного эфира на чувствительный нерв. В клинике проводниковую анестезию путем орошения впервые применил для лечения межреберной невралгии В.К.Анреп в 1884 г., а на год позднее А.И. Лукашевич использовал ее при операциях на конечностях.
Впервые проводниковая анестезия в челюстно-лицевой области была осущес- I твлена в 1885 г. путем введения раствора кокаина в нижний альвеолярный нерв. I
Местное и общее обезболивание тканей и органов полости рта и челюстно-лицев!
Раздел 2
Впоследствии методы ее совершенствовались. Неоценимый вклад в это сделал заведующий кафедрой хирургической стоматологии Киевского стоматологического института, а потом — Киевского медицинского института, профессор С.Н. Вайсблат.
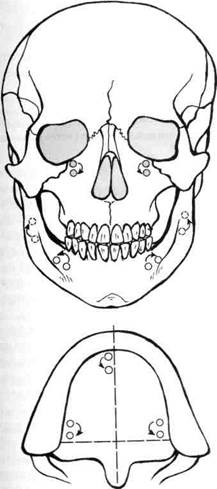
Успешное применение проводникового обезболивания именно в челюстно-лицевой области обусловлено тем, что на поверхности лица и в полости рта есть опознавательные пункты для точного определения места расположения нерва и его ветвей, подлежащих воздействию анестетика (рис. 10).
Изучая проводниковую анестезию, следует запомнить, что она может быть:
1) центральной, или базальной, поскольку обезболивающий раствор подводится к основанию (basis) черепа, где выходит один из стволов тройничного нерва;
2) периферической, когда обезболивающий раствор подводится к целевому пункту — ветви главного ствола;
3) проведена внеротовым доступом или внутриротовым;
4) проведена внутриканально, когда кончик иглы входит в костный канал, и внеканально, когда игла подходит к устью канала.
Принципы проведения проводникового обезболивания у детей:
1. Проводниковое обезболивание применяется лишь у детей IV-V возрастных
групп (6-12 и 12-15 лет) при удалении постоянных зубов на верхней челюсти,
временных и постоянных зубов — на нижней челюсти, других оперативных вме
шательствах.
2. Центральная проводниковая анестезия детям проводится лишь в
исключительных случаях.
3. В соответствии с ростом челюстей изменение расположения целевых пунктов
имеет такие закономерности (рис. 11):

|
— на верхней челюсти — подглазничное отверстие "опускается" от подглаз
ничного края книзу с возрастом ре
бенка: от 6 до 12 лет — на 1-2 мм, с 13
до 15 лет — до 4-4,5 мм;
— места выхода задних верхних альвеолярных ветвей в участке бугра верхней челюсти имеют тенденцию также смещаться книзу и располагаются у детей старшей возрастной группы ближе к альвеолярному краю;
— резцовое отверстие приобретает тенденцию перемещаться кзади от альвеолярного отростка по линии центральных резцов;
— расположение большого нёбного отверстия незначительно изменяется по направлению к границе твердого и мягкого нёба;
— нижнечелюстное отверстие с
возрастом "поднимается", а подборо- Рис. 10. Расположение I, II и III ветвей тройнич-
дочное — смещается во временном ного нерва и вегетативных узлов головы
прикусе от первого моляра ко второму, а в постоянном располагается между пре-
молярами.
4. У детей IV возрастной группы (6-12 лет) при проведении периферической проводниковой анестезии не следует входить в каналы, а достаточно вводить раствор анестетика возле их отверстий.
5. При проведении периферической проводниковой анестезии (кроме палати-нальной) у детей раствор следует вводить экстраорально, так как при этом уменьшается вероятность инфицирования тканей, нет потребности инъекционную иглу двигать вдоль кости (надкостницы) и в мышце, что исключает ряд осложнений; отпадает возможность осложнения при резких движениях ребенка головой, выталкивания иглы языком и его травмирования, неожиданного закрывания рта и т.п.
6. Перед проведением экстраоральной проводниковой анестезии у детей мес-
|
то инъекции на коже желательно обезболить методом аппликационной анестезии.
7. В период после проведения проводниковой анестезии и перед оперативным вмешательством врач не должен оставлять ребенка без присмотра, отсылать в коридор до наступления обезболивания и в это время принимать другого пациента, отвлекаться, выходить в другие кабинеты, поскольку в любой момент может возникнуть непредвиденная ситуация (общие и местные осложнения, неожиданное поведение пациента и т.п.).
8. Проводниковую анестезию у детей осуществляют 1 % раствором анестетика. Если же используются анестетики, в инструкции к которым не указаны концентрации растворов и дозы для детей, то берут половинные дозы взрослых.
9. Время наступления эффекта проводникового обезболивания зависит от ряда факторов: концентрации раствора, его количества, близости подведения анестетика к целевому пункту и состоя-
. ния окружающих его тканей (рубцы, спайки, болезни периферических нервов).
10. В редчайших случаях, когда ре
бенку проводится центральная анесте
зия, необходимо оценить риск ее прове-
Рис. 11. Схема перемещения естествен- дения и выбрать самый оптимальный
ных отверстий челюстей с возрастом путь.
Раздел 2
Местное и общее обезболивание тканей и органов полости рта и челюстно-лицевой области
 Техника проводниковой анестезии
Техника проводниковой анестезии
Общие положения выполнения проводниковой анестезии
1. Необходимо точно знать место укола и целевой пункт для каждого вида проводниковой анестезии.
2. Избирая метод и путь проводникового обезболивания, следует отдать предпочтение предусматривающему минимум движений иглой по кости и в мышцах. Если избежать этого невозможно, при движении по кости срез на кончике иглы должен располагаться к кости и вдоль нее, а раствор анестетика следует вводить перед движением иглы.
3. При проведении проводниковой анестезии часть иглы (0,5-1 см) всегда должна оставаться извне: это позволит беспрепятственно удалить ее в случае от-лома в месте соединения с канюлей.
4. Обезболивающий раствор нужно вводить достаточно близко к целевому пункту, что обеспечит быстрое наступление обезболивания.
5. Обезболивающий раствор следует вводить медленно, чтобы предотвратить чрезмерное давление на ткани.






