Реанимационные дыхательные мешки (мешки Амбу, комплект маска-мешок) обычно применяемые в критических ситуациях для обеспечения вентиляции, просты, портативны и способны обеспечить почти 100 % фракционную концентрацию кислорода во вдыхаемой смеси (рис. 3-10).
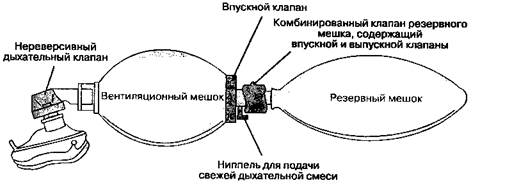
Рис. 3-10. Реанимационный дыхательный мешок Лаердала. (С разрешения Laerdal Medical Corp.)
Реанимационные дыхательные мешки отличаются от контуров Мэйплсона и реверсивных контуров, так как имеют нереверсивные клапаны. (Вспомните, что контур Мэйплсона считается бесклапанным, хотя и имеет предохранительный клапан, а реверсивный контур содержит направляющие клапаны, которые направляют поток через адсорбер и обеспечивают рециркуляцию выдыхаемой смеси.)
Через ниппель для подачи свежей дыхательной смеси можно обеспечить доставку вдыхаемой смеси с высокой концентрацией кислорода к маске или эндотрахеальной трубке — как при самостоятельном дыхании, так и при принудительной вентиляции. Во время самостоятельного или принудительного вдоха нереверсивный дыхательный клапан открывается и обеспечивает поступление дыхательной смеси из мешка к больному. Рециркуляция предотвращается сбрасыванием выдыхаемого газа в атмосферу через порт выдоха в этом же клапане. Сжимаемый саморасправляющийся дыхательный мешок содержит также впускной клапан. Этот клапан закрывается при сдавлении мешка, обеспечивая возможность вентиляции под положительным давлением. Через ниппель для подачи свежей дыхательной смеси и впускной клапан мешок вновь заполняется свежим газом. Присоединение к впускному клапану резервного мешка помогает предотвратить подмешивание воздуха помещения. Комбинированный клапан резервного мешка состоит из двух направляющих клапанов — входного и выходного. Входной клапан допускает приток внешнего воздуха в мешок, если поступления свежей смеси (через ниппель) недостаточно для его заполнения. При положительном давлении в резервном мешке открывается выходной клапан, через который сбрасывается избыток газов при чрезмерном потоке свежей смеси.
Реанимационные дыхательные мешки имеют некоторые недостатки. Во-первых, для обеспечения высокой фракционной концентрации кислорода во вдыхаемой смеси требуются весьма высокие скорости потока свежего газа. FiO2 прямо пропорциональна скорости потока и концентрации кислорода в газовой смеси (обычно 100 %), поступающей в дыхательный мешок, и обратно пропорциональна минутному объему дыхания. Например, при использовании реанимационного дыхательного мешка Лаердала (с резервным мешком) для обеспечения 100 % концентрации кислорода во вдыхаемой смеси при дыхательном объеме 750 мл и частоте дыхания 12 в 1 мин требуется поток кислорода 10 л/мин. Максимально возможный дыхательный объем больше, если используются мешки объемом 3 л. В действительности же с помощью большинства реанимационных мешков можно обеспечивать дыхательный объем не более 1000 мл. Наконец, хотя нормально функционирующий нереверсивный дыхательный клапан имеет низкое сопротивление вдоху и выдоху, содержащаяся в выдыхаемой смеси влага может вызывать его "за-липание".
Случай из практики: поверхностная анестезия неясного происхождения
Девочка, 5 лет, без сопутствующей патологии, помимо значительного ожирения, поступила для грыжесечения по поводу паховой грыжи. После стандартной индукции анестезии и интубации трахеи больная переведена на ИВЛ с дыхательным объемом 7 мл/кг и частотой 16 в 1 мин. Несмотря на ингаляцию 2 % галотана в 50 % закиси азота, возникла тахикардия (145 уд/мин) и умеренная артериальная гипертензия (140/90 мм рт. ст.). С целью углубления анестезии введен фентанил (3 мкг/кг). Несмотря на это, тахикардия и артериальная гипертензия продолжали нарастать, присоединились частые желудочковые экстрасистолы.
О чем следует подумать при дифференциальной диагностике гемодинамических нарушений у этой больной?
При сочетании тахикардии и артериальной гипер-тензии во время общей анестезии анестезиологу всегда следует исключить гиперкапнию и гипоксию, которые вызывают симптомы повышенной симпатической активности. Эти опасные для жизни осложнения можно быстро выявить с помощью мониторинга концентрации CO2 в конце выдоха, пульсоксиметрии или при анализе газов артериальной крови. Частой причиной интраоперационной тахикардии и артериальной гипертензии является поверхностная анестезия. Обычно это сопровождается движениями больного. При использовании миорелаксантов, однако, о поверхностной анестезии с достоверностью судить нельзя. Отсутствие реакции на дополнительную дозу опиоидов должно заставить анестезиолога предположить другие, возможно более серьезные причины осложнения.
Злокачественная гипертермия — редкая, но возможная причина необъяснимой тахикардии, особенно если ей предшествует контрактура (см. "Случай из практики" в гл. 44). Некоторые лекарственные средства, используемые в анестезиологии (например, панкуроний, кетамин, эфедрин), стимулируют симпатическую нервную систему и могут вызывать или усиливать тахикардию и ги-пертензию. Гипогликемия у больных сахарным диабетом, обусловленная применением инсулина или пролонгированных пероральных сахаросни-жающих препаратов, также может вызвать подобные гемодинамические расстройства. Следует принять во внимание и другие эндокринные заболевания (например, феохромоцитому, тиреотокси-ческий зоб, карциноид).
Могут ли технические неисправности быть причиной этих осложнений?
В некоторых старых моделях наркозных аппаратов для включения испарителя необходимо повернуть не только его рукоятку, но и основной контрольный переключатель. Особенно часто это встречается в медных испарителях. Кратковременное быстрое "принюхивание" к вдыхаемой смеси — легкий, хотя и не эстетичный для анестезиолога способ убедиться, что наркозный аппарат подает






