Верхняя часть двенадцатиперстной кишки. Pars superior duodeni, в начале которой выделяют расширение, или ампулу, ampulla (bulbus) duodeni, представляет собой непосредственное продолжение пилорической части желудка, от которой она легко отличима на ощупь благодаря тонкой стенке. Далее верхняя часть направляется вправо и назад, образуя верхний изгиб, flexura duodeni superior, и переходит в нисходящую часть. Длина верхней части составляет 3—5 см, диаметр — около 4 см. Синтопия верхней части двенадцатиперстной кишки. Сверху pars superior двенадцатиперстной кишки прилегает к печени, сверху и спереди — к желчному пузырю, снизу и медиально — к головке pancreas. Позади этой части duodenum располагаются ductus choledochus, v. portae и a. et v. gastroduodenales, еще глубже лежит v. cava inferior. Справа и сзади от pars superior duodeni располагаются правые почка и надпочечник.
Синтопия нисходящей части двенадцатиперстной кишки. Позади нисходящей части двенадцатиперстной кишки располагаются верхняя треть правой почки, почечные сосуды и мочеточник, сзади и латерально — нижняя треть почки; латерально — восходящая ободочная кишка; медиально — v. cava inferior и ductus choledochus; спереди и медиально — головка поджелудочной железы; спереди — поперечная ободочная кишка и ее брыжейка, а в пределах sinus mesentericus dexter нижнего этажа полости живота — петли тонкой кишки. В средней трети нисходящей части двенадцатиперстной кишки на слизистой оболочке заднемедиальной стенки располагается большой сосочек (фатеров) двенадцатиперстной кишки, papilla duodeni major, — место впадения в двенадцатиперстную кишку ductus choledochus и протока поджелудочной железы, ductus pancreaticus. Сосочек поднимается над уровнем слизистой оболочки на 0,2—2 см. Если перед впадением в duodenum общий желчный проток и проток поджелудочной железы сливаются (80% случаев), то общее устье открывается на вершине большого сосочка. Если такого слияния не произошло (20% случаев), то на большом сосочке открываются два устья: устье основного протока поджелудочной железы и несколько выше него — устье общего желчного протока.
Синтопия горизонтальной и восходящей частей двенадцатиперстной кишки. Позади горизонтальной и восходящей частей двенадцатиперстной кишки справа налево лежат правый мочеточник, vasa testicularia (ovarica), нижняя полая вена, брюшная аорта. Спереди, чаще всего на границе перехода горизонтальной части в восходящую, двенадцатиперстную кишку пересекает верхняя брыжеечная артерия, a. mesenterica superior, выходящая из-под нижнего края поджелудочной железы. В некоторых случаях верхняя брыжеечная артерия может сдавливать двенадцатиперстную кишку, вызывая таким образом высокую артериомезентериалъную непроходимость кишечника. (Не следует путать понятие «непроходимость», которое относится только к кишечнику, с тромбозом или окклюзией верхней брыжеечной артерии.)
Для этого производят мобилизацию по Vautrin-Kocher. Ее выполняют в два этапа. На первом этапе отводят вниз поперечную ободочную кишку и ее брыжейку, как показано на рисунке. При этом нисходящая часть двенадцатиперстной кишки и латеральная сторона нижней горизонтальной части становятся доступными обзору. Низведение выполняют острым путем с помощью ножниц. Поперечную ободочную кишку с ее брыжейкой оборачивают салфеткой и оттесняют вниз. Затем выполняют второй этап мобилизации по Vautrin-Kocher. Рассекают брюшину по всей длине латерального края нисходящей части двенадцатиперстной кишки до латерального сегмента нижней горизонтальной части двенадцатиперстной кишки, включая его и передний листок печеночно-двенадцатиперстной связки.
Латеральный край нисходящей части двенадцатиперстной кишки отводят вверх и влево. Это может сделать первый ассистент рукой или атравматическим зажимом типа Foerster или Babcock. Такой прием дает возможность хирургу легко мобилизовать двенадцатиперстную кишку и головку поджелудочной железы в практически бескровной зоне фасции Treitz. Правильно проведенная мобилизация по Vautrin-Kocher позволит увидеть нижний сегмент общего желчного протока, верхнезаднюю часть головки поджелудочной железы, нижнюю полую вену, участок правой почечной вены (R), внутреннюю часть почечной жировой капсулы вместе с почкой и правым мочеточником (U), правую гонадную вену (G), аорту (А) и начало верхней брыжеечной артерии. Мобилизация по Vautrin-Kocher облегчит последующие хирургические манипуляции и позволит выявить прорастание опухоли в позадилежащие ткани и нижнюю полую вену. При прорастании в нижнюю полую вену опухоль следует считать неоперабельной. Завершив мобилизацию по Vautrin-Kocher, рассекают желудочно-ободочную связку под сосудистой желудочно-сальниковой дугой.
18)Синтопия печени. Связки печени. Подобрать инструменты и ушить краевую рану печени.
Вверху печень граничит с диафрагмой. Сзади печени прилегает к X и XI грудным позвонкам, ножкам диафрагмы, аорте, нижней полой вене, для которой на задней поверхности печени есть ямка, правому надпочечнику, брюшному отделу пищевода. Часть задней поверхности печени, не покрытая брюшиной (внебрюшинное поле печени), связана с задней брюшной стенкой, что является главным фактором фиксации печени. Передняя поверхность печени прилежит к диафрагме и передней брюшной стенке. Нижняя поверхность печени располагается над малой кривизной желудка и начальным отделом двенадцатиперстной кишки. К нижней поверхности печени справа прилегает печеночный изгиб ободочной кишки, а кзади от него — верхний конец правой почки с надпочечником. Непосредственно к нижней поверхности печени прилегает желчный пузырь. От органов на поверхности печени имеются вдавления (impressio) с соответствующими названиями.
Брюшинный покров печени. Печень с ее фиброзной капсулой брюшина покрывает со всех сторон, за исключением ворот и дорсальной поверхности, прилежащей к диафрагме (area nuda). При переходе с диафрагмы на печень и с печени на окружающие органы листки брюшины образуют связочный аппарат печени. Венечная связка печени, fig. coronariumhepatis, образована париетальной брюшиной, переходящей с диафрагмы к задней поверхности печени. Связка состоит из двух листков, верхнего и нижнего. В верхний листок, который обычно и называют венечной связкой печени, упирается рука при ее проведении по диафрагмальной поверхности печени спереди назад. Нижний листок располагается на несколько сантиметров ниже, в результате чего между обоими листками образуется внебрюшинное поле печени, area nuda, на дорсальной (задней) поверхности печени. Такой же участок, лишенный брюшинного покрова, имеется на задней стенке полости живота.
Нижний листок для пальцевого обследования недоступен. Оба листка сходятся вместе, образуя обычные брюшинные связки в виде дупликатуры лишь у правого и левого краев печени, и здесь называются треугольными связками, ligg. triangularia dextrum et sinistrum. Круглая связка печени, lig. teres hepatis, идет от пупка до одноименной борозды и далее до ворот печени. В ней располагаются частично облитерированная v. umbilicalis и w. paraumbilicales. Последние впадают в воротную вену и связывают ее с поверхностными венами передней брюшной стенки. С круглой связкой сливается передняя часть серповидной связки печени. Серповидная связка печени, lig. falciforme hepatis, имеет сагиттальное направление. Она связывает диафрагму и верхнюю выпуклую поверхность печени, а сзади вправо и влево переходит в венечную связку. Серповидная связка проходит по границе между правой и левой долями печени. Связки верхней поверхности печени участвуют в фиксации такого крупного и тяжелого органа, как печень. Однако главную роль в этом играет сращение печени с диафрагмой в том месте, где орган не покрыт брюшиной, а также сращение с нижней полой веной, в которую впадают vv. hepaticae. Кроме того, удержанию печени на месте способствует давление брюшного пресса. С нижней поверхности печени брюшина переходит на малую кривизну желудка и верхнюю часть двенадцатиперстной кишки в виде непрерывной дупликатуры, правый край которой называют печеночно-дуоденальной связкой, lig. hepatoduodenale, а левый — печеночно-желудочной связкой, lig. hepatogastricum.
Техника наложения различных швов печени:
а ) простой узловой шов: вкол и выкол в паренхиму печени в 2-3 см от края раны круглой иглой с большой кривизной изгиба на всю глубину раны.
б) шов Кузнецова-Пенского:
1. Всю ткань печени по линии резекции прошивают двойной нитью П-образным (матрацным) швом, при этом с каждой стороны нить не затягивают, а оставляют длинные петли

 2. После прошивания всей поверхности оставленные петли нитей рассекают: одну лигатуру светлую по верхней поверхности, другую темную – по нижней поверхности. После такого рассечения образуются П-образные швы с концами лигатур по верхней и нижней поверхности.
2. После прошивания всей поверхности оставленные петли нитей рассекают: одну лигатуру светлую по верхней поверхности, другую темную – по нижней поверхности. После такого рассечения образуются П-образные швы с концами лигатур по верхней и нижней поверхности.
3. Концы П-образных швов поочередно завязывают, при этом вся раневая поверхность лигируется. Благодаря этому вся печеночная ткань оказывается стянутой рядом отдельных обкалывающих швов над капсулой.
 “+” шва: вся ткань прошивается и перевязывается, все протоки и сосуды попадают в лигатуру; “-” шва: путание швов при завязывании.
“+” шва: вся ткань прошивается и перевязывается, все протоки и сосуды попадают в лигатуру; “-” шва: путание швов при завязывании.
в) гирляндный шов Брегадзе:
1. Используется толстый кетгут и металлические пуговчатые зонды с ушками (или более современные гирляндные атравматические нити с металлической и пластмассовой оконцовкой).
2. Нить проводят через отверстия в ушках и фиксируют тонкими лигатурами. Зонды должны располагаться на расстоянии 30 см друг от друга.
3. После мобилизации участка печени и выбора предполагаемой линии резекции вдоль нее через равные промежутки в 2-3 см проводят через всю толщу печени сзади наперед пуговчатые зонды
4. Зонды удаляют и на передней поверхности печени завязывают петлевидные швы, которые сдавливают все кровеносные сосуди и внутрипеченочные желчные протоки
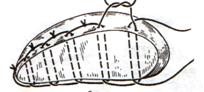 г) матрацные швы Джордана и Оппеля – используются при поверхностных разрывах печени.
г) матрацные швы Джордана и Оппеля – используются при поверхностных разрывах печени.
Шов Оппеля:
1. Ткань печени прошивают П-образными швами, но шов не завязывают до наложения следующего стежка
2. Следующий П-образный шов накладывают так, чтобы захватить часть предыдущего стежка
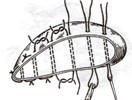 3. Первый шов затягивают, второй оставляют не затянутым, накладывают третий шов и т.д.
3. Первый шов затягивают, второй оставляют не затянутым, накладывают третий шов и т.д.
Шов Джордана: ткань печени прошивают отдельными двойными лигатурами; соседние нити сверху и снизу связывают (один узел сверху, второй снизу) – получается П-образный шов с двумя узлами
19)Синтопия желчного пузыря. Треугольник Кало. Продемонстрировать методику холецистэктомии от «шейки»
Синтопия желчного пузыря Сверху (и спереди) от желчного пузыря находится печень. Дно его обычно выдается из-под передненижнего края печени примерно на 3 см и примыкает к передней брюшной стенке. Справа дно и нижняя поверхность тела соприкасаются с правым (печеночным) изгибом ободочной кишки и начальным отделом двенадцатиперстной кишки, слева — с пилорическим отделом желудка. При низком положении печени желчный пузырь может лежать на петлях тонкой кишки.
В качестве внутреннего ориентира выделяют trigonum cystohepaticum, пузырно-печеночный треугольник Кало [Calot]: его двумя боковыми сторонами являются пузырный и печеночный протоки, образующие угол, открытый кверху, основанием треугольника Кало является правая печеночная ветвь.
Открытая холецистэктомия от шейки (ретроградная).
Показания: ЖКТ с большим числом мелких камней.
Техника операции:
1. Доступ: верхняя срединная лапаротомия или по Курвуазье-Кохеру
2. Печень отводим кверху, 12-перстную кишку смещаем книзу, в результате чего натягивается печеночно-двенадцатиперстная связка.
3. Накладываем зажим на дно желчного пузыря.
4. Рассекаем передний листок печеночно-двенадцатиперстной связки в зоне треугольника Кало (сверху – печень, по бокам – печеночный и пузырный протоки).
5. Раздвигаем диссектором листки брюшины, выделяем пузырный проток до места соединения с печеночным протоком.
6. Перевязываем пузырный проток, отступя 1 см от печеночного протока, вторую лигатуру накладываем проксимальнее первой, отступя 0,5 см.
7. Выделяем пузырную артерию в треугольнике Кало. В области треугольника Кало она отходит от правой печеночной артерии и проходит в сторону желчного пузыря. Накладываем две лигатуры на пузырную артерию и пересекаем ее между ними.
8. Начинаем субсерозное выделение желчного пузыря из ложа. Для этого рассекаем брюшину желчного пузыря, отступя 1 см от печени, отслаиваем брюшину желчного пузыря по периметру, накладываем зажим на пузырный проток для фиксации, отделяем стенку желчного пузыря от печени (следует следить за тем, чтобы не вскрыть желчный пузырь). Пузырь выделяют из ложа и удаляют от шейки к дну.
9. После удаления желчного пузыря производят ревизию ложа на гемостаз. Листки брюшины ушивают над ложем желчного пузыря непрерывным или узловым кетгутовым швом.
10. К месту культи пузырного протока подводят дренаж, который вводят через контрапертуру.
Преимущества холецистэктомии от шейки:
1) сразу приступают к выделению пузырного протока и пузырной артерии, обследованию общего желчного протока на предмет выявления его закупорки камнями
2) обеспечивается ревизия печеночных протоков и пузырной артерии почти в сухой ране (т.к. выделение пузыря от дна сопровождается кровотечением из паренхимы печени в ложе ЖП)






