Гепатиты А и Е объединяет фекально-оральный механизм передачи. Источником инфекции являются больные любой формы болезни: желтушной, безжелтушной, стертой, в инкубационном и начальном периодах болезни, в фекалиях которых обнаруживается вирус гепатита А или Е. Наибольшее эпидемиологическое значение имеют больные безжелтушными, стертыми формами, количество которых может в 2-10 раз превышать число больных с желтушными формами болезни. Выделение вируса с фекалиями начинается со второй половины инкубационного периода, а максимальная заразительность отмечается в последние 7-10 дней инкубации и в преджелтушном периоде. Когда больной желтеет, он уже, как правило, не заразен. Заражение чаще всего происходит через зараженную нечистотами воду. Гепатит А встречается повсеместно, в то время как гепатит Е - в основном в тропических и субтропических регионах, в странах Средней Азии.
Гепатиты В,С и D передаются парентерально. Заражение происходит с кровью, ее продуктами, спермой, слюной, вагинальными выделениями, потом и слезами от лиц с выраженными и невыраженными формами острых и хронических гепатитов, циррозов печени, носителей HBsAg (поверхностного антигена вируса гепатита В или «австралийского» антигена) и лиц с наличием анти-HCV (антител к вирусу гепатита С), 70-80% из которых являются хроническими носителями вируса гепатита С. Вирус проникает через поврежденную кожу и слизистые оболочки при внутривенном введении наркотиков, наколках, лечебно-диагностических манипуляциях, при беременности и родах, при половых контактах, при бытовых микротравмах (причесывание у парикмахера острыми гребешками, бритье чужим бритвенным прибором и т. п.).
Признаки. При вирусных гепатитах по степени выраженности проявлений болезни различают следующие формы: желтушную, безжелтушную, стертую, бессимптомную.
При желтушных формах выделяют следующие периоды: преджелтушный, желтушный и выздоровления.
Гепатит А. Инкубационный период составляет в среднем от 15 до 30 дней.
Преджелтушный период длится, как правило, 5-7 дней. Заболевание начинается остро. Температура тела повышается до 38-39о С и сохраняется 1-3 дня. Появляются гриппоподобные признаки - головная боль, выраженная общая слабость, ощущение разбитости, боли в мышцах, познабливание, сонливость, беспокойный ночной сон. На этом фоне появляются диспепсические расстройства - понижение аппетита, извращение вкуса, чувство горечи во рту, тошнота, иногда рвота, чувство тяжести и дискомфорта в правом подреберье и подложечной области, отвращение к курению. Спустя 2-4 дня отмечается изменение окраски мочи.
Она приобретает цвет пива или крепко заваренного чая. Затем наблюдается обесцвечивание кала. Появляется желтушность склер, свидетельствующая о переходе болезни в желтушную стадию (рис. 79).
Желтушный период длится 7-15 дней. В первую очередь приобретает желтушное окрашивание слизистая оболочка рта (уздечка языка, твердое небо) и склеры, в дальнейшем – кожа (рис. 80). С появлением желтухи ряд признаков преджелтушного периода ослабевает и у значительной части больных исчезает, при этом дольше всего сохраняется слабость, снижение аппетита.
Исход гепатита А обычно благоприятный. Полное клиническое выздоровление в большинстве случаев (90%) наступает в течение 3-4 недель от начала болезни. У 10% период выздоровления затягивается до 3-4 месяцев, но хронический гепатит не развивается.
Гепатит Е. Заболевание протекает подобно гепатиту А. У беременных женщин наблюдается тяжелое течение со смертельным исходом в 10 - 20%.
Гепатит В. Продолжительность инкубационного периода в среднем составляет 3-6 мес.
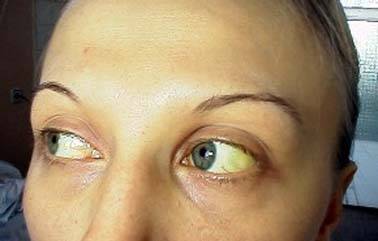 Рис. 79. Желтушность склер при вирусном гепатите Рис. 79. Желтушность склер при вирусном гепатите  Рис. 80. Желтушность кожного покрова при вирусном гепатите Рис. 80. Желтушность кожного покрова при вирусном гепатите
| Преджелтушный период длится 7-12 дней. Заболевание начинается постепенно с недомогания, слабости, быстрой утомляемости, чувства разбитости, головной боли, нарушения сна. В 25 - 30% случаев наблюдаются боли в суставах, главным образом в ночные и утренние часы. У 10% больных отмечается зуд кожи. У многих больных появляются диспепсические расстройства - понижение аппетита, тошнота, часто бывает рвота, чувство тяжести, иногда тупые боли в правом подреберье. В конце преджелтушного периода темнеет моча, обычно в сочетании с посветлением кала. Желтушный период характеризуется наибольшей выраженностью проявлений болезни. Желтуха достигает своего максимума. У части больных с тяжелым течением болезни бывают кровоточивость десен, носовые кровотечения. Общая продолжительность этого периода в зависимости от тяжести болезни составляет 1-3 недели. Период выздоровления более длителен, чем при гепатите А и составляет 1,5-3 мес. Наблюдается медленное исчезновение проявлений болезни и, как правило, длительно сохраняется слабость и чувство дискомфорта в правом подреберье. |
Полное выздоровление наступает в 70%. В остальных случаях отмечаются остаточные явления в виде сохраняющегося увеличения печени при отсутствии жалоб и отклонений от нормы в крови. Кроме этого, наблюдается поражение желчевыводящих путей или поджелудочной железы, проявляющиеся болями в правом подреберье и подложечной области, связанными с приемом пищи. Реже может отмечаться функциональная гипербилирубинемия, характеризующаяся повышением в сыворотке крови уровня свободного билирубина и неизмененностью остальных показателей. Остаточные явления не угрожают развитием хронического гепатита.
Стертая желтушная форма характеризуется удовлетворительным самочувствием больных и слабо выраженной желтухой, которая ограничивается желтушностью склер, потемнением мочи и посветлением кала при незначительном желтушном окрашивании кожи. Эта и последующие две формы гепатита в большинстве случаев свидетельствуют об угрозе хронизации болезни.
Безжелтушная форма проявляется слабостью, недомоганием, быстрой утомляемостью, ухудшением аппетита, ощущением горечи во рту, неприятными ощущениями в подложечной области, чувством тяжести в правом подреберье. При осмотре врачом определяется увеличение печени, лабораторное обследование выявляет изменение биохимических показателей крови.
Бессимптомная форма характеризуется полным отсутствием видимых проявлений болезни, при наличии в крови антигенов вируса гепатита В. Эта форма болезни, как правило, угрожает развитием хронического гепатита.
Гепатит С. Инкубационный период длится около 2-3 мес.
Заболевание в большинстве случаев (до 90%) начинается без каких-либо признаков болезни и остается нераспознанным.
В случаях с наличием проявлений болезни отмечаются ухудшение самочувствия, вялость, слабость, быстрая утомляемость, ухудшение аппетита. При появлении желтухи, ее выраженность очень слабая. Отмечается легкая желтушность склер, незначительное окрашивание кожи, кратковременное потемнение мочи и посветление кала. Выздоровление при остром гепатите С чаще происходит при желтушном варианте болезни.
У остальной, большей части больных (80-85%) развивается хроническое носительство вируса гепатита С. Большинство зараженных лиц считают себя здоровыми. У меньшей части зараженных периодически возникают жалобы на снижение работоспособности, незначительно увеличена печень, определяются биохимические изменения в крови.
Возобновление болезни происходит через 15-20 лет в виде хронического гепатита. Больных беспокоит быстрая утомляемость, снижение работоспособности, нарушение сна, чувство тяжести в правом подреберье, ухудшение аппетита, похудание. У 20-40% больных хроническим гепатитом С развивается цирроз печени, который в течение многих лет остается не распознанным. Конечным звеном возобновления болезни, особенно при циррозе печени, может явиться рак печени.
Распознавание болезни. Появление слабости, вялости, недомогания, быстрой утомляемости, ухудшения аппетита, поташнивания всегда должны являться поводом для подозрения на вирусный гепатит. Чувство горечи во рту, ощущение тяжести в правом подреберье, тем более потемнение мочи указывают на поражение печени и подтверждают это подозрение. Желтуха вначале обнаруживается на склерах, слизистой оболочке неба и под языком, затем появляется на коже.
Противоэпидемические мероприятия. Больные вирусными гепатитами подлежат изоляции и госпитализации. В очаге проводится заключительная дезинфекция с обеззараживанием туалетов, помещения, где находился больной и его постельного белья.
Трансмиссивные инфекции
Источник инфекции - больной человек или больное животное. Переносчик возбудителей - членистоногие (блохи, клещи, комары и др.), в организме которых микробы размножаются. Заражение происходит при попадании в ранку от укуса возбудителя, содержащегося в слюне.
При переносе возбудителей живыми существами инфекции называют трансмиссивными: чума, клещевой энцефалит, малярия и др.
Чума
Чума - острое природно-очаговое инфекционное заболевание, характеризующееся тяжелейшей интоксикацией, лихорадкой, поражением лимфатических узлов и легких. Является особо опасной инфекцией.
Возбудитель чумы - бактерия, называемая чумной палочкой.
Источник инфекции в природе - грызуны (сурки, песчанки, суслики, полевки и др.), зайцеобразные (зайцы, пищухи) и живущие на них блохи, которые передают возбудителя городским грызунам - крысам и мышам. На территории Российской Федерации природные очаги чумы имеются в Прикаспии, Волго-Уральском регионе, на Кавказе, Забайкалье, на Алтае (рис. 81).
В «городских», «портовых» очагах источниками возбудителя являются крысы, мыши, верблюды, собаки и кошки.
Переносчик инфекции - блохи.
Пути заражения. Покидая труп грызуна, блохи, не находя нового хозяина, переходят на человека и заражают его. Во время укуса блоха срыгивает содержимое желудка, в котором размножаются чумные микробы. Через расчесы или ранки укуса возбудители чумы проникают в кожу.
Возможен контактный механизм передачи инфекции при снятии шкурок с больных зайцев или разделке туш верблюдов.
При легочной форме чумы механизм передачи - воздушно-капельный.
 Рис. 81. Ловец сусликов. Фотография Е.Н. Павловского Рис. 81. Ловец сусликов. Фотография Е.Н. Павловского
| Признаки. Болезнь начинается остро или внезапно с сильного озноба, быстрого повышения температуры до 39-40оС. Озноб сменяется жаром. С первых дней отмечается сильная головная боль, головокружение, резкая слабость, бессонница, боли в мышцах, тошнота, иногда рвота. У некоторых больных возникает возбуждение, бред, иногда отмечается заторможенность. Лицо одутловато, под глазами темные круги. Состояние больного тяжелое. Появляется резкая болезненность в области пораженного лимфатического узла. Со 2-3-го дня болезни он начинает прощупываться в виде сначала небольшого уплотнения, затем размеры лимфатического узла растут, в процесс вовлекаются окружающие ткани и кожа, с которыми он спаян, развивается значительная отечность (образуется бубон). |
Чаще бубон развивается в области паховых и бедренных лимфатических узлов, реже в подмышечной и шейной областях.
При воздушно-капельном заражении болезнь начинается внезапно с озноба, сильной головной боли, рвоты. Спустя некоторое время появляются режущие боли в груди, одышка. Кашель отмечается или с самого начала, или присоединяется в конце суток и позже. Вначале он сухой, затем начинает отделяться мокрота, иногда в значительных количествах, может отмечаться примесь крови.
Распознавание болезни. Диагноз чумы предполагается на основании бурного внезапного начала болезни с высокой лихорадкой, появления резко болезненной припухлости в области лимфатических узлов.
Противоэпидемические мероприятия.
Дежурный санинструктор медицинского пункта обязан:
1) изолировать больного на месте выявления;
2) доложить по телефону или через посыльного, не бывшего в контакте с заболевшим, начальнику медицинской службы части о выявлении подозрительного на заболевание чумой;
3) закрыть все двери и окна в медицинском пункте, прекратить доступ в него личного состава и выход за его пределы, выставить внутренние посты, не допускать выноса предметов;
4) перекрыть сообщение лазарета медицинского пункта с амбулаторией; больных, находящихся на лечении в лазарете, сосредоточить в своих палатах, запретить всякое их передвижение;
5) разместить всех больных, находящихся на амбулаторном приеме, и лиц, сопровождавших больного, в одном из свободных кабинетов, составить их списки.
Клещевой энцефалит
Клещевой энцефалит (весенне-летний энцефалит) - природно-очаговое острое инфекционное заболевание, характеризующееся лихорадкой, интоксикацией и поражением нервной системы, приводящим к развитию параличей.
Возбудитель болезни - вирус, способный выживать в клещах при низких температурах и чувствительный к высокой температуре. При кипячении погибает через 2 минуты. В молоке и молочных продуктах сохраняется до 2 месяцев.
 Рис. 82. Самец клеща вызывающего весенне-летний энцефалит Рис. 82. Самец клеща вызывающего весенне-летний энцефалит  Рис. 84. Паралитическая форма весенне-летнего энцефалита Рис. 84. Паралитическая форма весенне-летнего энцефалита
| Источником инфекции являются клещи, в которых он существует неопределенно долго, передаваясь потомству (рис. 82). Характерна весенне-летняя сезонность, связанная с периодом наибольшей активности клещей. Клещи распространены в лесной и лесостепной части России от Дальнего Востока до западных границ. В последние годы отмечается повсеместный подъем заболеваемости клещевым энцефалитом. Больной для окружающих не опасен. Пути заражения. Заражение человека происходит при укусе клещем, имеющем вирус клещевого энцефалита, или употреблении в пищу сырого молока коз и коров, также зараженных клещами. Признаки. Инкубационный период длится от 1 до 30 дней. Заболевание начинается внезапно с озноба, быстрого повышения температуры тела до 38-39ºС, сильной головной боли, боли во всем теле, разбитости, слабости, нарушения сна, тошноты, иногда рвоты. Лицо, глаза больного красные. С 3-5 дня болезни развивается поражение нервной системы (рис. 83). |
Неотложная помощь. Больной должен быть срочно госпитализирован для проведения интенсивного лечения.
Малярия
Малярия - группа острых инфекционных заболеваний, вызываемых простейшими паразитами из рода плазмодиев, проявляющихся лихорадочными приступами, малокровием, увеличением печени и селезенки.
Возбудители. Малярию человека вызывают 4 вида возбудителей плазмодиев: тропической, трехдневной, четырехдневной и овале-малярии.
Источником инфекции является больной человек или носитель возбудителей болезни. Переносчиком инфекции - некоторые виды комаров (рис. 84, 85).
Очаги малярии имеются в районах с тропическим и субтропическим климатом. Малярия широко распространена практически во всех странах Африки и Южной Америки, в Азии и на островах Тихого океана. В последние годы ситуация по малярии в мире ухудшается. Малярия имеется в Таджикистане и Азербайджане. Активизировались очаги в Астраханской области и вновь появились в Ростовской, Волгоградской, Самарской и других областях России.
Пути заражения. В естественных условиях заражение человека малярией происходит через укусы инфицированных малярийных комаров. Распространение малярии возможно при наличии источника инфекции (больного малярией), малярийных комаров и благоприятных климатических условий. Жизнедеятельность паразитов малярии в организме комаров возможна при температуре воздуха 16о С и выше. Продолжительность цикла развития паразитов в комаре - примерно около месяца.
 Рис. 84. Комары:
Справа – переносчик малярии (анофелес); сидит с откинутым брюшком, личинка лежит вдоль поверхности воды; слева – немалярийный комар (кулекс); сидит как бы сгорбившись, личинка располагается под углом к поверхности воды Рис. 84. Комары:
Справа – переносчик малярии (анофелес); сидит с откинутым брюшком, личинка лежит вдоль поверхности воды; слева – немалярийный комар (кулекс); сидит как бы сгорбившись, личинка располагается под углом к поверхности воды
|  Рис. 85. Москит – переносчик москитной лихорадки (увеличен) Рис. 85. Москит – переносчик москитной лихорадки (увеличен)
|
Признаки. Инкубационный период, в зависимости от вида малярии, от 8 до 25 дней. При трехдневной малярии возможно начало заболевания через 6-14 мес. после заражения.
Начальные проявления малярии характеризуются периодическими ознобами, повышенной потливостью, болями в мышцах, суставах, пояснице, умеренным повышением температуры тела, чаще до 38ºС, послаблением стула. Указанные явления сохраняются от 2 до 5 дней.
Затем появляются, характерные для малярии, лихорадочные приступы. Приступы, как правило, повторяются через день. При тропической малярии они могут наблюдаться ежедневно. Лихорадочные приступы возникают обычно утром с максимальной температурой в первой половине суток. Внезапно наступает озноб, как правило, потрясающий. Длительность его 1,5 ч. Озноб сменяется чувством жара. При снижении температуры тела больной начинает потеть и самочувствие его быстро улучшается; он успокаивается и часто засыпает. После этого самочувствие больного до следующего приступа может быть вполне удовлетворительным, сохраняется работоспособность.
Тропическая малярия, осложняющаяся комой, характеризуется нарастанием головной боли, головокружением. Развивается дезориентация, сонливость, спутанность сознания, что свидетельствует о начале комы. В период истинной комы сознание отсутствует, температура тела повышается до 40ºС. Голова больного обычно запрокинута назад, руки чаще полусогнуты в локтевых суставах, ноги находятся в положении разгибания. Выражена ригидность затылочных мышц. Дыхание поверхностное, учащенное - 30-50 в мин. Непроизвольное мочеиспускание и дефекация.
Неотложная помощь. Обильное питье. При ознобе - согревание больного.
При подозрении на малярию срочная эвакуация в госпиталь санитарным транспортом в положении лежа на носилках.






