Реферат
З стоматології
на тему: «Анатомо-фізіологічна будова щелепно лицевого апарата»
Виконав студент
групи 303 «Лікувальна справа»
Кардаш Юрій
Зміст:
1. Кістковий апарат
2. Скронево-нижньощелепний суглоб
3. М`язовий апарат
4. Зуби
5. Пародонт
6. Слизова оболонка рота
7. Секреторні органи щелепно лицевої ділянки
8. Крово- і лімфообіг щелепно лицевої ділянки
9. Інервація органів щелепно лицевої ділянки
10. Джерела
Кістковий апарат
Кістковий апарат щелепно-лицьової області складають 15 кісток, з яких 6 є парними (верхні щелепи, виличні, піднебінні, слізні, носові кістки і нижні носові раковини), а 3 - непарними (сошник, нижня щелепа і під'язикова кістка). Кістками, які беруть участь в утворенні кістяка особи і визначають його форму, є верхня і нижня щелепи, вилична кістка. Навколо двох верхніх щелеп групуються інші кістки особи: піднебінні, носові, слізні, нижні носові раковини, виличні кістки, леміш і нижня щелепа. Всі кістки особи, крім нижньої щелепи і під'язикової кістки, з'єднані між собою і з мозковим черепом швами. Під'язикова кістка з'єднана з основою черепа за допомогою довгих зв'язок.
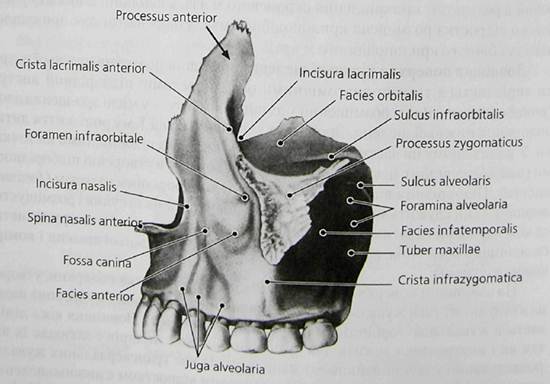
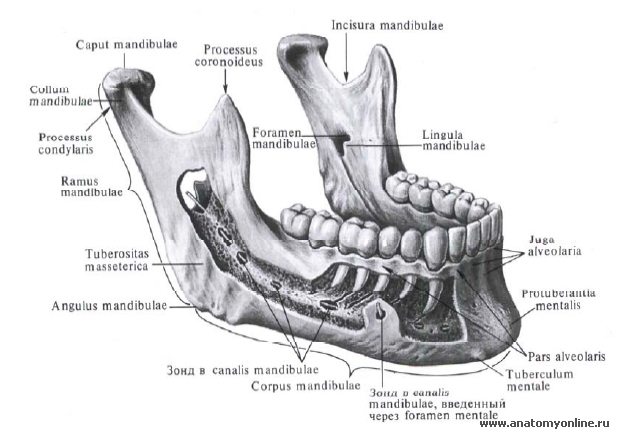
Нижню щелепу зі скроневою кісткою утворює суглоб. Вона є єдиною рухомий кісткою лицьового скелета. На ній фіксоване велике число м'язів, внаслідок чого нижня щелепа знаходиться під постійним функціональним впливом. Цією ж обставиною пояснюється складність її будови. Зовнішня і внутрішня поверхні нижньої щелепи рясніють нерівностями, вдавленнями, походження яких обумовлено дією м'язів, що до неї прикріплюються.
Верхня щелепа на противагу нижньої позбавлена точок прикріплення жувальних м'язів. М'язи, розташовані на її поверхні, відносяться до мімічних. Тому верхня щелепа не відчуває функціонального напруження, що виходить від м'язів. Однак вона знаходиться під постійним функціональним впливом нижньої щелепи, сприймаючи від неї тиск через харчової грудку або безпосередньо через зуби. На перший погляд, верхня щелепа здається більш крихкою в порівнянні з нижньою. Це уявлення складається завдяки наявності в ній таких повітроносних порожнин, як верхньощелепна (гайморова) пазуха і порожнина носа.
Незважаючи на це, вона здатна надавати великий опір як стискування, так і розриву. Це пояснюється наявністю в ній потовщень компактного речовини кістки, розташованих так, що напруга, що виникає при відкушуванні їжі, рівномірно розподіляється по щелепі, а потім передається й на інші кістки, з'єднані з нею.
Вікові особливості щелепних кісток.
Щелепні кістки маленьких дітей багаті органічними речовинами, а мінеральних речовин містять менше, ніж щелепні кістки дорослих. Цим пояснюється велика еластичність і менша ламкість дитячих кісток.
У дітей кістки щелеп, що мають рясне кровопостачання, легше, ніж у дорослих, піддаються інфікуванню, чому також сприяють широкі живильні канали остеону, тонка й ніжна будова кісткових перекладин і червоний кістковий мозок, менш стійкий до різних подразників, ніж жовтий кістковий мозок дорослих. Окістя щелепних кісток в дитячому віці товсте. Нижня щелепа в ембріона складається з двох половин. Після народження дитини починається їх зрощення, що закінчується приблизно до кінця першого року життя. Головну масу нижньої щелепи у новонародженого становлять її тіло і альвеолярний відросток. Гілка нижньої щелепи широка і коротка, суглобової відросток розташований майже в рівень з альвеолярним відростком. У подальшому одночасно з тілом щелепи розвивається гілку і формуються суглобові головки. Зростання гілок нижньої щелепи у довжину супроводжується зміною кута між ними і тілом щелепи: дуже тупий кут у дитини стає більш гострим у дорослого, змінюючись приблизно від 140 ° до 105-110 °. При повній втраті зубів у людей похилого віку кут щелепи також стає тупим. Це відбувається як за рахунок розсмоктування кісткової речовини по задньому краю гілки, так і за рахунок зміни умов роботи беззубою щелепи. При цьому нижня щелепа отримує можливість більшою мірою переміщатися догори, що призводить до функціональної перебудови всієї кістки.
Верхня щелепа у новонародженого розвинена слабо. Коротка і широка, вона складається головним чином з альвеолярного відростка з розташованими в ньому фолікулами зубів. Верхньощелепна пазуха у новонародженого представлена??у вигляді невеликої ямки-вдавлення в зовнішню стінку носа, вона з'являється лише на 5-му місяці внутрішньоутробного періоду. Верхньощелепні пазухи особливо інтенсивно збільшуються протягом перших п'яти років життя дитини. У період від 5 до 15 років їх розвиток сповільнюється, характерну для дорослого форму вони приймають тільки після закінчення прорізування всіх постійних зубів. Ліві пазухи бувають більше правих, у хлопчиків розміри пазух більше, ніж у дівчаток Зростання альвеолярного відростка верхньої щелепи і альвеолярної частини тіла нижньої щелепи відбувається синхронно з розвитком і прорізуванням зубів. Кількість і ступінь формування зубів визначають, вікові розміри цих відділів щелепних кісток. При вродженій адентії альвеолярні відростки кісток не розвиваються і не ростуть. Клінічно станом зубних рядів можна судити про зростання щелепних кісток. У розвитку щелепних кісток розрізняють два періоди. Перший період-посилений ріст щелеп у віці 4,5-6 років, коли щелепу готується до прорізування постійних фронтальних зубів. У цей час між молочними зубами утворюються проміжки, оскільки постійні фронтальні зуби мають великі розміри, ніж молочні. Другий період збігається з розвитком і прорізуванням постійних жувальних зубів (посилений ріст тіла щелепи в цьому відділі). Цей процес починається в 6-річному віці (прорізування перших молярів) і триває до 12-13 років (прорізування другий молярів). Деяке превалювання зростання щелепи на цій ділянці має місце в 16-18 років (прорізування третіх молярів). Одночасно із зростанням щелепних кісток в горизонтальній площині йде зростання їх у вертикальній площині: збільшується тіло щелеп, ростуть висхідні гілки нижньої щелепи, формуються суглобові головки і суглобові западини, оформляються носові ходи і верхньощелепні пазухи.
Будова і функції альвеолярного відростка. Кісткова тканина альвеолярних відростків щелеп складається з компактної і губчастої речовини. Кістковомозкові порожнини різних розмірів заповнені жировим кістковим мозком. Основу кісткової тканини становить білок - колаген. Особливістю кісткового матриксу є високий вміст лимонної кислоти, необхідної для мінералізації, а також ферментів лужної і кислої фосфатаз, що беруть участь в утворенні кісткової тканини. У альвеолярному відростку відбувається поступове утворення і руйнування кістки. Цей процес залежить від діючих на зуб сил і від загального стану організму. При нормальних умовах існує фізіологічна рівновага між утворенням і руйнуванням кістки, тобто стара кістка заміщається новою. Підвищення тиску в фізіологічних межах сприяє утворенню кістки. Сформований альвеолярний відросток складається з щільних кісткових пластинок і розділений на окремі осередки, ізольовані один від одного кістковими міжальвеолярними перегородками. Альвеоли багатокореневих зубів містять міжкореневі перегородки, що відокремлюють корені зуба один від одного. Форма і величина альвеол відповідають формі і величині коренів зубів. На дні лунок знаходиться одне або кілька отворів для судин і нервів. Ширина міжальвеолярних перегородок змінюється у зв'язку з віковими змінами кривизни щелепи.
Альвеолярний відросток на верхній і нижній щелепі в різних відділах має різну будову. Це зумовлено функціональними особливостями різних груп зубів. На верхній щелепі компактна вестибулярна пластинка альвеолярного відростка в області фронтальних зубів тонка і пов'язана з піднебінною за допомогою міжкореневих перегородок. Невелика товщина цієї пластинки компактної кістки надає їй значну еластичність, тому при тиску на неї в задньо-передньому напрямку вона порівняно легко відхиляється у бік губи, а при знятті тиску приймає вихідне положення.
На нижній щелепі в області фронтальних зубів язична стінка альвеолярного відростка значно товстіше губної і утворює вигин, що забезпечує велику опірність жувальному тиску, спрямованому спереду назад. Структура кістки в області премолярів характеризується тим, що стінка альвеолярного відростка тут потовщена, причому язична стінка також дещо товща вестибулярної. Можливо, це пов'язано з впливом більшого навантаження на язикову стінку альвеоли у зв'язку з похилим положенням (у напрямку до язика) премолярів, і тому жувальне навантаження в мовний бік більше, ніж навантаження в щічний бік.
Альвеолярні відростки грають основну роль у фіксації зубів. На них у першу чергу падає жувальний тиск, і в них раніше всього відбувається перебудова при ортопедичному лікуванні. Навколо добре функціонуючого зуба виникають звапніння, товсті кісткові трабекули. У кістці хід кісткових трабекул відповідає напрямку сил, що діють на кістку, при цьому кістка фіксує зуб найбільш сильно. Зменшення тиску (наприклад, при зменшенні жування) призводить до зміни кісткових трабекул, до зменшення їх числа і атрофії. Подібні процеси відбуваються і в цементі кореня зуба. Морфофункціональні розлади в щелепній кістці можуть мати різну вираженість. При втраті зубів, що не мають антагоністів і не виконують жувальної функції, зменшується тільки кількість кісткових трабекул навколо зуба, але сам зубний осередок не атрофується.
Атрофія спостерігається після втрати одного або кількох зубів, при патологічних станах (пародонтоз, періодонтит, цукровий діабет та ін), а також у людей у??віці старше 60 років. Атрофія після видалення зубів виникає відразу і спочатку проявляється у зменшенні висоти лунки зуба на одну третину. Надалі атрофія протікає більш повільно, але не припиняється, а лише трохи сповільнюється.
У формуванні внутрішньої структури кістки певну роль відіграють не тільки механічні чинники, а й інші дії з боку організму. Утворення нової кістки залежить не тільки від напруження і від величини сил, що діють на кістку, але й від загального стану організму, від перенесених загальних і місцевих захворювань, від інтенсивності обміну речовин та ін.
З втратою зубів і втратою жувальної функції виникає прогресуюча атрофія кісткової тканини, що закінчується повним зникненням альвеолярного відростка.
Тверде піднебіння.
Тверде піднебіння, майже плоске у новонароджених, з віком набуває форми купола. У новонародженого піднебінні відростки з'єднані сполучною тканиною. Поступово в неї з боку піднебінних відростків починає впроваджуватися у вигляді шипів кісткова тканина, і до моменту зміни зубів піднебінний шов пронизаний кістковими шипами, що йдуть назустріч один одному. З віком прошарок сполучної тканини зменшується, шов стає звивистим. У передньому відділі піднебіння від його шва відходять в сторони 3-6 поперечних піднебінних складок. За формою складки частіше вигнуті, можуть перериватися, а також ділитися на гілки. У новонароджених ці складки добре виражені і грають важливу роль у функції смоктання. У людей середнього віку вони менш помітні й можуть зникати.
Скронево-нижньощелепний суглоб
Скронево-нижньощелепний суглоб - зчленування, утворене скроневою і нижньощелепною кістками. Будова скронево-нижньощелепного суглоба має багато спільних рис з іншими суглобами людини і водночас характеризується деякими анатомічними і функціональнимиособливостями.
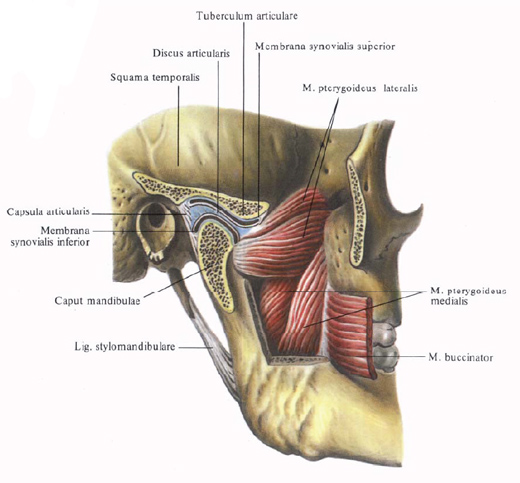
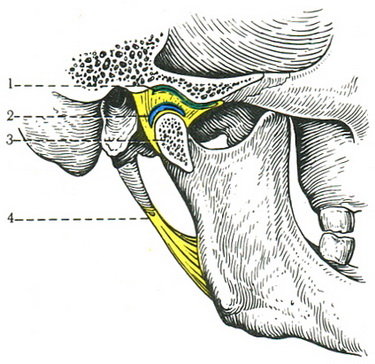
Елементами нижньощелепного суглоба є: нижньощелепна ямка; суглобовий горбик; головка нижньої щелепи і виростковий відросток; суглобовий диск; суглобова капсула; нижньощелепні суглобові зв'язки.
Нижньощелепний ямка і суглобової горбок є частиною скроневої кістки; головка нижньої щелепи і виростковий відросток відносяться до нижньощелепний кістки. Праве і ліве зчленування фізіологічно утворюють одну систему, рухи в них відбуваються одночасно.
Нижньощелепний ямка спереду обмежена суглобовим горбком, ззаду - частиною скроневої кістки, зовні - виличним відростком. Звід нижньощелепний ямки утворюється тонкої кісткової платівкою, яка відділяє суглоб від порожнини черепа. Задній звід ямки межує з барабанною порожниною, в якій розташовуються елементи середнього і внутрішнього вуха. Така близька анатомічна зв'язок барабанної порожнини і суглобової ямки сприяє в дитячому віці при важких формах гнійного запалення середнього вуха переходу запального процесу на нижньощелепний та інші відділи суглоба. Розміри нижньощелепний ямки більше діаметру головки нижньої щелепи, тому має місце інконгруентність (невідповідність форми головки формі ямки).
Конгруентність поверхонь суглоба досягається звуженням розмірів ямки за рахунок прикріплення суглобової капсули не поза ямки (як в інших суглобах), а всередині її - у переднього краю кам'янисто-барабанної щілини скроневої кістки і наявністю в порожнині суглоба двояковвігнутого диска. Глибина суглобової ямки у різних людей варіює. Вона змінюється з віком: у новонароджених ямка плоска, в подальшому її глибина збільшується і встановлюється в індивідуальних розмірах приблизно до 6-річного віку.
Суглобовий горбик утворений потовщенням заднього відділу виличного відростка скроневої кістки. При вертикальних рухах нижньої щелепи головка нижньої щелепи ковзає по задній його поверхні, при максимально відкритому роті головка встановлюється на задній поверхні горбка у його вершини. Суглобовий горбик зазнає складні вікові зміни. У новонароджених він відсутній, перші ознаки його появи визначаються до кінця першого року життя, його розвиток в межах індивідуальних розмірів і форми завершується приблизно до 6-7 років. Найбільшого розвитку суглобової горбок досягає в осіб середнього віку з інтактними зубними рядами. З віком і втратою зубів висота суглобового горбка зменшується. При низьких горбках частіше спостерігаються вивихи та підвивихи.
Головка нижньої щелепи має еліпсоїдну форму, вона подовжена в поперечному напрямку і звужена у сагітальному. Форми і розміри головки мають значну вікову та індивідуальну варіабельність. Суглобовий диск побудований з грубоволокнистої тканини. Він має двоввігнуту форму, що обумовлює конгруентність поверхонь, що зднуються. Диск на всьому протязі ізолює голівку нижньої щелепи від ямки, тому порожнину суглоба поділяють на два поверхи - верхній і нижній. Диск розташовується таким чином, що головка ковзає по задній поверхні горбка. У результаті цього найбільший тиск в момент жувального акту припадає на горбок, а не на тонку кісткову пластинку, що утворює задню частину склепіння нижньощелепної ямки. Суглобовий диск, будучи м'якою, пружною прокладкою, амортизує силу жувального тиску, що падає на дотичні тверді суглобові поверхні.
Суглобова капсула являє собою еластичну сполучнотканинних оболонку, регулюючу руху головки в нижньощелепний ямці. Суглобова капсула складається з двох шарів: зовнішнього - фіброзного і внутрішнього - ендотеліального. Клітини ендотеліального шару виробляють синовіальну рідину, що обумовлює ковзання суглобових поверхонь і виконує функцію біологічного захисту суглоба від інфекції. Капсула суглоба характеризується високою міцністю і еластичністю і не рветься навіть при повних вивихах суглоба, тоді як в інших суглобах це спостерігається нерідко. Передня стінка капсули прикріплюється попереду суглобового горбка, а задня - до кам'янисто-барабанної щілини, зменшуючи розміри суглобової ямки. Простір між задньою стінкою і задньою поверхнею нижньощелепний ямки зайнято пухкою сполучною тканиною, що допускає руху нижньої щелепи назад і виконує роль амортизатора при підвищеному функціональному навантаженні на суглоб. Товщина суглобової капсули - 0,4-1,7 мм. Найбільш тонкими є передня і внутрішня частини капсули. Стовщена її задня частина, очевидно, є антагоністом зовнішньої крилоподібні м'язи, що тягне диск і голівку нижньої щелепи вперед. Найбільшу довжину капсула має спереду і зовні. Мабуть, у зв'язку з цим передні вивихи голівки нижньої щелепи спостерігаються значно частіше, ніж задні.
Зв'язки скронево-нижньощелепного суглоба регулюють руху в суглобі і поділяються на внутрішньокапсульні (передня і задня дискоскроневі, латеральна і медіальна дисконижньощелепні) і позакапсульні (латеральна, клиновидно-нижньощелепна і шилонижньощелепна). Зв'язки суглоба, особливо позакапсульні перешкоджають розтягуванню суглобової капсули. Вони складаються з фіброзної нееластичної сполучної тканини, тому після переростягнення первісна довжина їх не відновлюється.
Зв'язковий апарат при запальних захворюваннях суглоба обмежує рухи в суглобі, рубцеві зміни зв'язок можуть викликати майже повну втрату рухливості щелепи.
Кровопостачання суглоба здійснюється гілками внутрішньої щелепної артерії. Колатералі між гілками артерії виражені слабо, вени суглоба широко анастомозуюють з венами вуха.
Рухи в скронево-нижньощелепному суглобі.
У нормі всі рухи суглобових головок в суглобових ямках є комбінованими і мають наступні компоненти: вертикальний - відповідає відкривання і закривання рота, сагітальний - поступальний рух нижньої щелепи вперед і назад, боковий, або трансверзальний - зміщення щелепи вправо і вліво.
У нормі рухи нижньої щелепи схожі на переміщення по колу або еліпсу. Патологічні зміни і аномалії в зубних рядах і зубах ведуть до зниження амплітуди рухів і до збільшення їх кількості.
Особливістю рухів головки нижньої щелепи є комбінація поступальних і обертальних рухів в суглобах. Будь-який рух в суглобі починається з поступального - ковзання головки по задньому скату суглобового горбка, потім приєднується обертальний рух навколо горизонтальної осі головки. Ця характерна функціональна особливість відрізняє скронево-нижньощелепний суглоб від інших суглобів скелета людини. Вона зумовлена??наявністю в порожнині суглоба суглобового диска, який ділить порожнину суглоба на дві камери. У верхній камері відбуваються поступальні рухи, і головка зміщується вниз по задньому скату суглобового горбка. У нижній камері одночасно відбуваються обертальні рухи навколо горизонтальної осі. Таким чином, два відділи суглоба, ізольовані один від одного диском, єдині при виконанні функції, так як різноспрямовані рухи в суглобі відбуваються одночасно.
Іншою функціональною особливістю скронево-нижньощелепного суглоба є синхронність рухів у двох суглобах, так як обидва суглоба (правий і лівий) пов'язані між собою непарною нижньощелепною кісткою. Цю особливість необхідно враховувати при діагностиці захворювань скронево-нижньощелепного суглоба. Так, наприклад, при звичному вивиху одного суглоба завжди порушується функція іншого суглоба. Складність будови і функції скронево-нижньощелепного суглоба слід вбачати в різноманітності їжі, яку вживає людина, і різноманітності рухів нижньої щелепи, необхідних для роздроблення і розмелювання її. Починаючи з того моменту, коли зубні ряди сформувалися, і до глибокої старості скронево-нижньощелепний суглоб продовжує знаходитися в сфері впливу жувальної функції. За цей час він неодноразово пристосовується до змін у функціональній напрузі. Наприклад, суглоб літньої людини змушений пристосовуватися до нових функціональних запитів у зв'язку з втратою корінних зубів. Тому суглоб людини, що втратила корінні зуби, відмінний в деталях від суглоба людини, що має їх. При повній втраті зубів у зв'язку із змінами амплітуди рухів нижньої щелепи, а також діяльності жувальних м'язів суглоб знову перебудовується, адаптується до нових умов.
М`язовий апарат
М'язи щелепно-лицьової області ділять на кілька самостійних груп: мімічні, жувальні, м'язи язика, м'якого піднебіння, глотки. Всі ці м'язи беруть участь у різних функціях порожнини рота. Так, наприклад, мімічні м'язи переважно беруть участь у міміці, диханні й мові, менше - в жуванні, а жувальні м'язи - переважно в жуванні, мові і менше - в диханні.
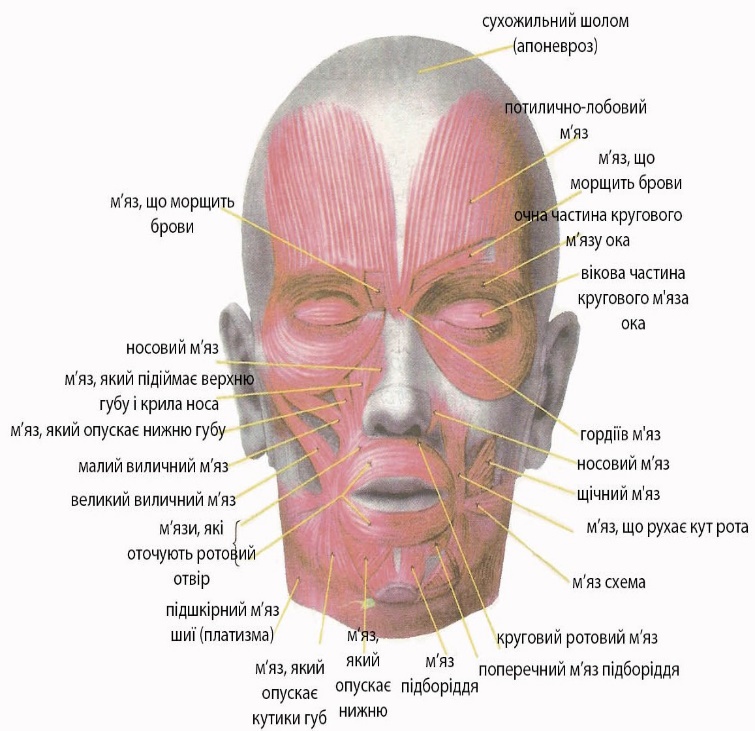
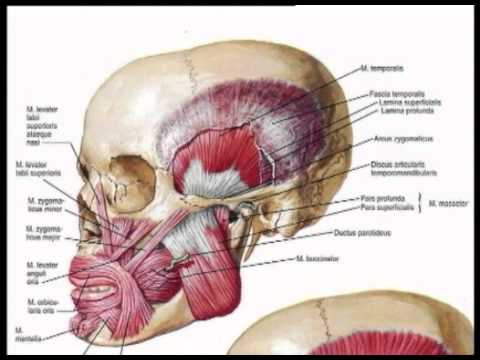
Мімічні м'язи. Скорочення цих м'язів надають особі певні емоційно забарвлені висловлювання, зміна яких називається мімікою.
Міміка, в основному, залежить від лицьового скелета, ступеня розвитку м'язів, товщини шкіри, підшкірної клітковини. Функція мімічних м'язів може бути підвищена постійним тренуванням (наприклад, у артистів).
Мімічні м'язи, підкоряючись імпульсам, є переважними виразниками психічних процесів в організмі. Крім того, міміка може змінюватися і при різних патологічних станах - односторонньому паралічі лицьова нерва, повній втраті зубів, при агонії ("маска Гіппократа").
Мімічні м'язи за своєю функції близькі до жувальних. Вони беруть участь у утворенні звуків, захопленні їжі, утриманні її в порожнина рота, замиканні порожнини рота при жуванні. Особлива роль ці м'язи грають у грудних дітей при ссанні і при прийомі рідкої їжі.
Мімічні м'язи беруть початок на кістці або фасції і вплітаються в шкіру обличчя. У зв'язку з цією особливістю при травмах особи виникають широко зяючі рани.
Жувальні м'язи.
До жувальних м'язів відносяться: 1) жувальний м'яз, що піднімає нижню щелепу, висуває її вперед і зміщує на свій бік, 2) скроневий м'яз, що забезпечує піднімання нижньої щелепи і повернення назад висунутої вперед щелепи; 3) латеральний крилоподібний м'яз, що висуває нижню щелепу вперед при двосторонньому скороченні, а при однобічному скороченні зміщує щелепу вбік, протилежний скороченому м'язу; 4) медіальний крилоподібний м'яз, при односторонньому скороченні зміщує нижню щелепу в протилежний бік, при двосторонньому - піднімає її. Жувальні м'язи прикріплюються одним кінцем до нерухомої частин черепа, а іншім - до єдиної рухомої кістки черепа - нижньої щелепи. При скороченні вони зумовлюють зміну положення нижньої щелепи по відношенню до верхньої.
Перераховані м'язи відносяться до основних жувальних м'язів. Крім того, є і допоміжні м'язи, що забезпечують рухи нижньої щелепи: підборідно-під'язиковий, щелепно-під'язиковий і переднє черевце двочеревцевого м'яза. Ці м'язи опускають нижню щелепу.
М'язи язика.
У здійсненні функцій жування і мовоутворення величезну роль відіграє язик. Аномалія м'язів язика (збільшення розмірів) порушує розвиток зубощелепної системи.
Язик складається з м'язів, розташованих у поперечному вертикальному та поздовжньому напрямках. Усі м'язи переплітаються між собою. Розрізняють м'язи, що починаються на кістках, і м'язи, що починаються в м'яких тканина, - власні м'язи язика. М'язи, що починаються на кістках, забезпечують переміщення язика в усіх напрямках, при цьому вони переміщують і натягують тканини дна ротової порожнина, змінюючи також їх форму. Зміна положення язика здійснюється підборідно-язиковим, під'язиково-язиковим і шилоязиковим м'язами. Всі рухи язика відбуваються або при розслабленні, або при скороченні м'язів язика. Часто при цьому необхідна щільна фіксація під'язикової кістки. Власні м'язи мови, скорочуючись, роблять язик плоским, або потовщують його, або надаються йому жолобоподібну форму.
Вікові особливості м'язового апарату.
У онтогенезі жувальна мускулатура схильна до значних змін. З віком змінюється площина перерізу окремих м'язів. Зіставлення поперечних перерізів показує, що у новонародженого жувальний м'яз по площині поперечного перерізу превалює над скроневим, а у дорослого, навпаки, площина поперечного перерізу жувального м'яза менше, ніж скроневого. Це обумовлено наростанням з віком функції відкушування їжі, яка мало розвинена у новонародженого.
У товщі щік є досить щільні і порівняно чітко обмежені скупчення жиру - так звані грудочки Біша. Ці грудочки довго не зникають навіть при сильному виснаженні дитини. Вони надаються відому пружність щоках новонародженого, що важлива для смоктання.
У дітей дно порожнина рота дрібне, в порівняно невеликій порожнині рота поміщається великий язик.
Зуби
Зуби анатомічно складаються з трьох основних частин: коронки, шийки і кореня. Шийка зуба являє собою місце переходу коронки зуба в корінь. У цьому місці закінчується емалевий покрив коронки зуба і починається цемент, яким покритий корінь зуба.
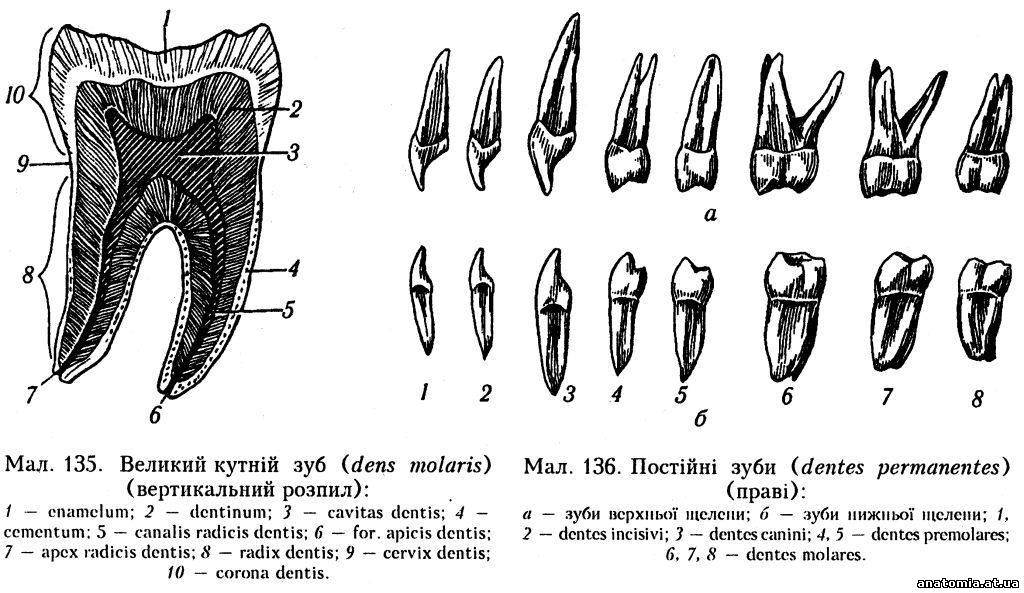
У практичній стоматології розрізняють анатомічні та клінічні коронки і корінь зуба. Клінічною коронкою називають вільно розташовану в порожнині рота частину зуба над місцем прикріплення епітелію. Клінічним коренем називають частину зуба, покриту яснами і що знаходиться в кості. На відміну від цього анатомічної коронкою є покрита емаллю частина зуба, а анатомічним коренем - частина зуба, покрита цементом. У коронці зуба знаходиться порожнина, яка переходить в канал кореня, поступово звужуючись у напрямку до верхівки кореня. У цій порожнині знаходяться пульпа коронки і пульпа кореня.
Коронка зуба бере безпосередню участь у відкушуванні і роздрібненні їжі. Механічного і хімічного впливу їжі протистоїть найміцніша тканина організму - емаль зуба.
Тверді тканини зуба.
До твердих тканин зуба відносяться емаль, дентин і цемент. Емаль є високоспеціалізованою тканиною зі своєрідним, дуже низьким обміном речовин, який тісно пов'язаний із загальним обміном в організмі. Мала активність обміну визначається високою мінералізацією тканин зуба, і її слід розцінювати як прояв адаптації до виконуваної зубом захисної функції та функції механічної обробки їжі. Захисна функція емалі полягає в тому, що вона, будучи тканиною прикордонного середовища, ізолює дентин і пульпу зуба від різних подразників (коливання температури, вплив кислих і основних речовин, ферментів та ін.) Зовні емаль покрита тонкою, стійкою до дії кислот оболонкою - кутикулою. При потоншенні емалі і зниженні її бар'єрних функцій можуть з'являтися болі при контакті зуба з холодною, гарячою, солодкою, кислою або солоною їжею.
Протягом розвитку емалі механічна міцність її змінюється. Емалева тканина доволі проникна. В процесі розвитку колір емалі змінюється від блакитного (у дітей) до різних відтінків білого, жовтого і навіть темно-сірого. Це відбувається завдяки наявності транспортних систем для фарбувальних речовин. Емаль проникна для іонів води, барвників, алкоголю. У емалі відбуваються такі процеси, як де-і ремінералізація, в нормі вони перебувають у рівновазі. Вступники допомогою ремінералізації емалі фториди мають велике значення для профілактики карієсу. Структурною одиницею емалі є емалева призма, яка, у свою чергу, складається з кристалів гідрокси-і фторапатитів.
Дентин, що становить основну масу зуба, займає друге місце по мінералізації після емалі і в основному складається з волокон, що містять колаген. За структурою дентин подібний з грубоволокнистою кісткою і відрізняється від неї відсутністю клітин і більшою твердістю. Своєрідністю його будови є наявність дентинних канальців, які пронизують всю масу дентину. У цих канальцях знаходяться протоплазматичні відростки клітин пульпи - одонтобласти (відростки Томпса). Крім того, в них циркулює дентинна рідина, яка доставляє необхідні речовини в дентин.
Одонтобласти мають мезенхімальне походження і беруть участь в утворенні дентину як при розвитку твердих тканин зуба (первинний дентин), так і в процесі життєдіяльності людини (замісний дентин).
Цемент являє собою грубоволокнисту кістку, що складається з основної речовини, просоченої солями вапна, в якому в різних напрямках йдуть колагенові волокна. Цемент верхівки кореня містить особливі клітини - цементоцити, що лежать у кісткових порожнинах. Трубочок і судин у цементі немає, харчується він шляхом дифузії з боку періодонта.
У цементі, як і в дентині, є колагенові волокна і мінералізована склеююча речовина. Частина колагенових волокон розташована в поздовжньому напрямку, інші - в радіальному. Ці волокна з одного боку переходять в радіальні волокна дентину (волокна Корфа), з іншого - у волокна періодонта.
М'які тканини зуба.
М'якою частиною зуба є пульпа. Вона представлена??сполучною тканиною з великою кількістю нервів, кровоносних і лімфатичних судин.
У пульпі, на відміну від інших видів сполучної тканини, немає еластичних волокон. Клітинні елементи пульпи представлені фібробластами, одонтобластами, плазматичними клітинами, макрофагами, зірчастими і адвентиціальними клітинами. Функція фібробластів полягає в утворенні колагенових волокон і основної речовини сполучної тканини пульпи.
Одонтобласти володіють дентиноутворюючою, трофічною та сенсорною функціями. Плазматичні клітини в малій кількості містяться в інтактній пульпі і у великій кількості з'являються при запаленні пульпи.
Діяльність плазматичних клітин пов'язують з синтезом антитіл. Макрофаги активно фагоцитують і переварюють частинки сторонніх речовин, у тому числі і бактерії. Зірчасті і адвентициальні клітини, розташовані по ходу дрібних судин, змінюючись, можуть перетворюватися на одонтобласти, фібробласти і макрофаги.
Пульпа забезпечує нормальну життєдіяльність зуба і регенеративні процеси в ньому. Вона є також своєрідним біологічним бар'єром, що захищає зубну порожнину і періодонт від інфекції. Таким чином, пульпа виконує трофічну, пластичну і захисну функції. Ці функції пульпи взаємопов'язані і як би доповнюють один одного.
Трофічна функція пульпи полягає в тому, що харчування дентину коронки і кореня зуба, а також цементу здійснюється через відростки одонтобластів (частково дентин і, в основному, цемент кореня зуба забезпечуються кров'ю через судинну стінку періодонта). Трофіка емалі, хоча і в меншій мірі, також здійснюється через відростки одонтобластів.
Пластична функція пульпи пов'язана з утворенням дентину. Вона проявляється з початку формування зуба і не припиняється протягом усього життя людини.
Захисна функція пульпи забезпечується високою поглинаючою здатністю клітин ендотелію та активної запальної реакцією пульпи на роздратування, проникнення чужорідних речовин та інші явища, що супроводжуються в більшості випадків утворенням сполучнотканинної капсули, що обмежує зону ушкодження від інтактних ділянок. У результаті зуб, тканини якого були піддані пошкоджуючому впливу, зберігається.
Будова пульпи кореня до прорізування зубів у загальних рисах схожа з будовою її коронкової частини, але з віком виявляється виразне розходження в будові сполучної тканини центральних верств пульпи кореня і коронки. Морфологічні особливості характерні також для пульпи різних зубів одного і того ж індивідуума, тобто будова пульпи певною мірою відповідає фізіологічному призначенням окремих груп зубів.
Так, наприклад, активна, багата клітинними елементами пульпа міститься в основному в бокових зубах, що зазнають при жуванні велике навантаження. Пульпа цих зубів характеризується інтенсивним кровообігом. У той же час деструктивні тканинні зміни найчастіше спостерігаються в пульпі різців. На стані і структурі пульпи відображаються всі фізіологічні зрушення, що відбуваються в організмі. Так, виражені зміни в пульпі спостерігаються у зв'язку з процесами старіння. У зв'язку зі значними відкладеннями вторинного дентину зменшуються розміри порожнини зуба, атрофується пульпа. При цьому в ній збільшується кількість волокнистих структур і зменшується кількість клітинних елементів, склерозуються судини. Ці процеси різко погіршують живлення пульпи і сприяють відкладенню в її тканинах мінеральних солей. Спостерігаються також атрофія і вакуолізація одонтобластів.
Пародонт
Пародонт - комплекс тісно пов'язаних між собою тканин, що оточують і фіксують зуби (ясна, окістя, кістки альвеолярного відростка, періодонт і покриваючий корінь зуба цемент). Біологічний та патологічний зв'язок тканин, що фіксують зуби, встановлена давно.
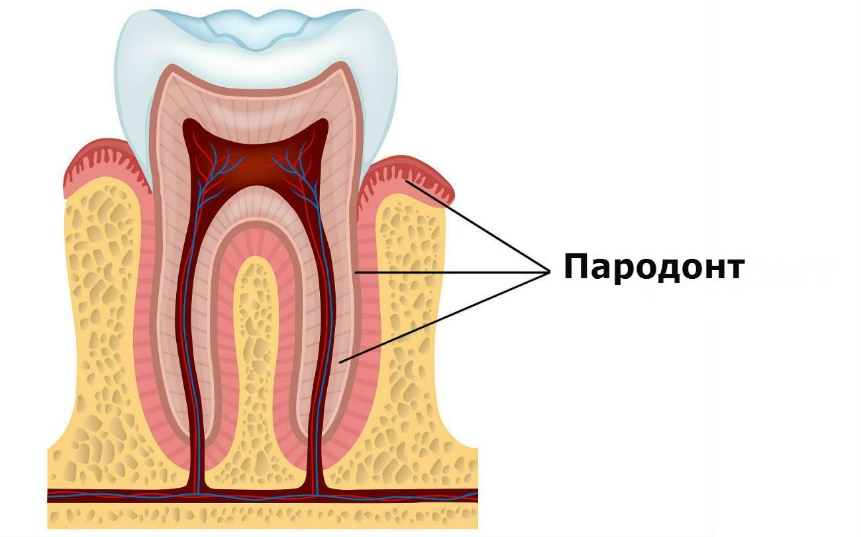
Тканини пародонту представляють собою ембріологічну, фізіологічну і патологічну єдність. Між розвитком, функціями й хворобами пародонту існує тісний зв'язок незважаючи на різні структури складових його елементів. На ембріологічне походження вказує те, що всі тканини пародонту (за винятком ясен) розвиваються з сполучної тканини, навколишнього зубної зачаток, і мають спільне кровопостачання. При втраті зуба весь пародонт розсмоктується. Поняття «пародонт» скоріше є функціональним, фізіологічним поняттям, ніж анатомічним. Поділ жувального апарату на зуби і пародонт і виділення поняття «пародонт» порушує уявлення про зуби як про анатомічні одиниці, так як покриваючий корінь зуба цемент (хоча він тісно пов'язаний із зубом) все ж таки слід віднести до пародонту, бо його розвиток відрізняється від розвитку інших твердих тканин зуба - емалі і дентину. Емаль і дентин розвиваються із зубного зачатка, а цемент - з сполучнотканинної оболонки, що оточує зубний зачаток. Функція цементу полягає у фіксації зуба, в ньому прикріплюються фіксуючі зуб волокна окістя. Таким чином, патологічні процеси цементу пов'язані з хворобами пародонту.
Періодонт являє собою сполучну тканину, розташовану між стінкою зубної альвеоли і поверхнею кореня зуба в так званій періодонтальній щілині. Сполучна тканина періодонта безпосередньо пов'язана з кісткою щелепи, через апікальний отвір - з пульпою зуба, а у країв зубної лунки - з яснами і окістям щелепи.
Функції періодонта.
Пародонт виконує різноманітні функції: опорно-утримуючу, що розподіляє тиск, регулятора жувального тиску, пластичну, трофічну та ін. Періодонт фіксує зуби в щелепі. На зуби діє сила як при жуванні, так і без жувального навантаження, при інших функціональних станах. Ці сили намагаються змістити зуби зі свого місця.
Періодонт переносить діючі на зуби сили. Сили, що виникають при скороченні жувальних м'язів, називаються жувальними силами. Перенесення жувальних сил проводиться, в першу чергу, через волокна періодонта, які розташовані в різних напрямках таким чином, що щільно фіксують зуб в зубній комірці. Вони, в основному, тягнуться в косому напрямку під кутом 45 ° у бік верхівки кореня - зуб як би висить в альвеолі. В області шийки зуба ці волокна приймають майже горизонтальний напрямок і, сплітаючись з пучками волокон, що йдуть від вершини альвеолярної перегородки і ясна, утворюють кругову зв'язку, що охоплює шийку зуба у вигляді кільця. У верхівкової частини кореня, як і в пришийковому відділі періодонта, деяка кількість волокон йде в радіальному напрямку, що перешкоджає бічним рухам зуба і обмежує їх. Вертикальне розташування волокон на дні альвеоли в верхівковому відділі періодонта перешкоджає висуненню зубів з лунки.
Злегка хвилястий хід пучків колагенових волокон періодонта робить можливим незначне зміщення зубів: при навантаженні, що діє на зуби, волокна, напружуючись, випрямляються, а не розтягуються. Під впливом раптово виниклої великої сили волокна можуть розірватися, а частина цементу - відколотися від дентину. Тиск, падаюче на який-небудь зуб, поширюється не тільки на його коріння та альвеолярний відросток, але і по міжзубних контактах на сусідні зуби. Розподілу жувальної сили сприяє і те, що великі моляри нахилені в медіальному напрямку, і тому сили, що діють при жуванні уздовж їх поздовжньої осі, частково переносяться на малі моляри і різці, які сприймають частину навантаження великих молярів. Тому з втратою кожного окремого зуба сусідній з ним зуб втрачає опору і нахиляється в сторону утвореної щілини. Тому видалення зубів дуже небажано з точки зору їх фіксації.
Значно розвинута мережа судин (капіляри пародонту мають звивисту будову на кшталт клубочків) і нервів пародонту обумовлює його трофічну функцію - живлення цементу зуба і стінок альвеоли.
Крім перерахованих функцій, пародонт бере участь у рості, прорізуванні і зміні зубів, а також виконує бар'єрну і сенсорну функції.
Тривалість навантаження на зуби, створюваного жуванням і ковтанням, складає в середньому близько півгодини в день (не більше 2 год). Під час сну нижня щелепа зазвичай опускається, так що зуби не стикаються, навантаження на зубне ложе немає. Величина жувальної сили зазвичай змінюється між 50 і 100 кг, іноді вона може бути значно більше. Дія сили залежить від величини покритого яснами і фіксованого в зубній комірці кореня як клінічного поняття. Чим довший "клінічний корінь", тим міцніша опора зуба, і його може змістити тільки значна сила, З іншого боку, чим більше "клінічна коронка" у порівнянні з "клінічним коренем", тим менша сила може змістити зуб із зубної комірки. Сили, що діють при функціональному навантаженні, перебудовують кістку.
Стійкість пародонту до навантаження в онтогенезі збільшується послідовно, відповідно росту і розвитку усіх елементів, складових зубощелепної системи. У фізіологічних умовах пародонт володіє значним запасом резервних сил, без яких процес жування був би неможливий.
Навантаження на пародонт, що виникає при жуванні, залежить від характеру їжі, м'язової сили, виду змикання щелеп, але майже завжди під час жування використовується тільки частина можливої витривалості пародонту. Резервні сили пародонту можна збільшити шляхом тренування жувального апарату (наприклад, шляхом пережовування грубої їжі). При захворюваннях пародонту поступово зникають його фізіологічні резерви, розвивається функціональна недостатність, що веде до втрати зубів.
Слизова оболонка рота
Будова.
Слизова оболонка рота, на відміну від інших слизових оболонок організму людини, має ряд особливостей. Вона характеризується більш високою стійкістю до дії фізичних, термічних і хімічних подразників, а також інфекції. Підвищена регенеративна здатність слизової оболонки рота обумовлена її будовою. Вона складається з декількох шарів. Поверхневий шар - епітелій - представлений плоскими, шиловидними клітинами і базальною мембраною. Товщина епітелію на різних ділянках слизової оболонки неоднакова. Потовщений епітелій губ і щік, стоншений епітелій, що вистилає дно порожнини рота, нижню поверхню язика. Епітелій слизової оболонки твердого піднебіння і ясен має виражене ороговіння. Процес ороговіння епітелію носить захисний характер і спостерігається на тих ділянках порожнини рота, які відчувають найбільше навантаження. Виявлено, що кількість лейкоцитів у підлеглій сполучній тканині мізерна там, де виражений роговий шар, а там, де слизова оболонка не захищена роговим шаром, відзначається скупчення лейкоцитів, що, очевидно, також є ознакою захисної функції слизової оболонки.
Характерною особливістю клітин епітелію слизової оболонки рота людини є здатність до синтезу і накопичення великої кількості глікогену. Звертає на себе увагу залежність між кількістю глікогену і виразністю процесу ороговіння: на ділянках з ороговівшим епітелієм (слизова оболонка твердого піднебіння і ясен) глікоген відсутній або є у вигляді слідів. Епітелій з'єднується із власним (сполучнотканинних) шаром слизової оболонка за допомогою базальної мембрани. Цей шар утворює численні виступи (сосочки), що продовжуються в епітелій. У них розташовуються судини, що живлять епітелій, і нерви. Вирости епітелію, що розташовуються між сполучнотканинними сосочками, називаються епітеліальними сосочками. Вони збільшують площу контакту між епітелієм і сполучнотканинною основою і сприяють їх зєднанню та обміну речовин між ними.
Власний шар слизової оболонки рота без різкої межі переходить у підслизову основу, яка складається з пухкої сполучної тканини. Поряд з пучками колагенових волокон тут є і жирова тканина. Подібного шару немає в слизовій оболонці язика, ясен, твердого піднебіння. Ясенні сосочки утворені пухкою сполучною тканиною, в якій проходять капіляри і знаходиться багато чутливих нервових закінчень. Тут відсутня підслизова основа, а власний шар слизової оболонки безпосередньо з'єднаний з окістям щелепи. Навколо кожного зуба є яснева кишеня (щілиноподібний простір між шийкою зуба і вільним краєм ясен). При порушенні цілості епітелію в області зубоясенної кишені порушується фізіологічний бар'єр зуба, і зубоясенна кишеня стає ділянкою, де розвивається патологічний процес (гінгівіт, пародонтит). Слизова оболонка язика відрізняється від описаних ділянок слизової оболонки рота. На язиці вона щільно зрощена з міжм'язовою сполучною тканиною, підслизова основа відсутня. Спинка язика покрита нерівномірно ороговіваючим багатошаровим плоским епітелієм, слизова потовщена і шорстка.
Секреторна функція.
Слизова оболонка рота є початковим секреторним відділом травного тракту.
У всіх її ділянках, де є підслизова основа, перебувають малі слинні залози у вигляді скупчення залозистих клітин. Найбільша кількість малих слинних залоз розташовується в підслизовій основі губ і м'якого неба. Ці залози відіграють велику роль у фізіології порожнини рота. Вони зволожують слизову оболонку, а в умовах патологічного процесу нерідко є зоною первинних ушкоджень.
Захисна функція нормальної мікробної флори рота.
Порожнина рота протягом усього життя людини є вхідними воротами для великої кількості мікроорганізмів, проникаючих з харчовими продуктами, при диханні і ін. Всього тут налічується більше 30 видів різних мікроорганізмів. Різноманітність мікробних форм пояснюється сприятливими умовами в порожнині рота для їх розмноження: слаболужною реакцією, рівномірною вологістю, наявністю залишків білкової та вуглеводної їжі. Мікробна флора порожнини рота переважно представлена грампозитивними і рідше грамнегативними бактеріями. Незважаючи на відносну стабільність мікробної флори, в кожної здорової людини в різні періоди життя вона може змінюватися. У плоду порожнина рота стерильна, мікробна флора потрапляє в неї при проходженні дитини через родові шляхи і після першого годування. Переважно аеробний характер мікробної флори рота зберігається до прорізування перших зубів. При появі зубів у дитини в порожнині рота виявляються анаеробні бактерії, збільшується число грамнегативних форм, і мікробний склад набуває такий же характер, як у дорослої людини. Це обумовлено наявністю зубних альвеол і крипт, що створюють сприятливі умови для розмноження анаеробних бактерій. Для беззубих ротів характерне зменшення анаеробної флори; число мікробів збільшується в осіб, що носять зубні протези.
Кількість мікроорганізмів в порожнині рота людини після народження визначається безліччю різних факторів, в першу чергу загальним станом макроорганізму: у здорових людей їх менше, ніж у хворих. У той же час мікробів-антагоністів у здорових більше, що чинить істотний вплив на загальну кількість мікроорганізмів в порожнині рота.
Таким чином, нормальна мікробна флора рота виконує захисну функцію, перешкоджаючи розмноженню занесених із зовнішнього середовища мікроорганізмів. Якщо ж розвиток мікроорганізмів в порожнині рота пригнічується (наприклад, при прийомі антибіотиків), то виникає дисбактеріоз, тобто порушення балансу між постійними мешканцями мікробної флори порожнини рота і наростання випадкової флори. Отже, бактеріальний антагонізм є істотним чинником антибактеріального захисту слизової оболонки рота.
До захисної функції слизової оболонки рота відноситься здатність лейкоцитів, які беруть участь у фагоцитозі, проникати через фізіологічну зубоясневу кишеню. У нормі 1 мл слини містить 4000 лейкоцитів, за годину їх мігрує в порожнину рота близько 500 000. При патологічному процесі в порожнині рота кількість лейкоцитів збільшується.
Регенерація слизової оболонки рота відображає її фізіологічний стан. Протягом доби злущується велика кількість клітин плоского епітелію. Регенерація епітелію відбувається в результаті постійного мітотичного поділу клітин базального і шиповидного шарів. Швидкість відновлення епітелію визначається величиною мітотичного індексу, який коливається залежно від часу доби, віку та статі людини.
Підвищена регенеративна здатність слизової оболонки рота обумовлена ранньою появою в ній глікогену, підвищеним вмістом РНК, а також накопиченням кислих глікозаміногліканів. Швидке загоєння ран слизової оболонки рота обумовлено і наявністю в ній малодиференційованих клітинних елементів, тканинним імунітетом і антибактеріальними властивостями слини.
Буферні властивості слизової оболонки рота полягають у нейтралізації кислих і основних з'єднань і швидкому відновленні рН середовища порожнини рота. Буферні властивості залежать від наявності і товщини рогового шару і секрету слинних залоз. Вони змінюються при наявності патологічних процесів в органах порожнини рота, при цьому рН змінюється в кислу або основну сторону.
Тургор і фізична міцність слизової оболонки рота визначаються здатністю витримувати тиск, стиснення, розтягнення. Тургор обумовлений гідрофільністю слизової оболонки, її еластичністю, яка залежить від стану еластичних і колагенових волокон і розвитку жирової клітковини в підслизовій основі.
Таким чином, слизова оболонка рота володіє бар'єрною функцією, яка обумовлена різними анатомічними і функціональними чинниками. До них відносяться: нерівномірність зроговіння, мітотичну активність клітин епітелію і підвищена здатність до регенерації, висока активність обмінних процесів, накопичення глікогену, наявність великої кількості клітинних елементів у власному шарі слизової оболонки і міграції лейкоцитів у порожнину рота, бактерицидну дію компонентів слини, симбіоз і антагонізм мікробної флори, виборча усмоктувальна здатність і фізична міцність слизової оболонки та ін.






