СИБИРСКАЯ ЯЗВА
Сибирская язва – острое инфекционное заболевание, сопровождающееся лихорадкой, образованием карбункулов на коже и слизистых, поражением лёгких и кишечника.
Особо опасная инфекция, может служить биологическим оружием (1979 г., 2 апреля – вспышка сибирской язвы в Свердловске, погибло 68 человек).
Этиология. Возбудитель - Bacillus anthracis
· неподвижная грамположительная палочка
· встречается в 2 формах – бациллярной (вегетативной) и споровой, вегетативная форма образует капсулу, выделяет экзотоксин, состоящий из летального и отечного компонента
· вегетативная форма малоустойчива во внешней среде, при 55°С погибает через 40 мин, при 60°С - через 15 мин, при кипячении – мгновенно, при действии дезинфицирующих веществ погибает в течение нескольких минут, образует очень устойчивые споры (споровая форма вызывает заболевание)
· споры сохраняют жизнеспособность в почве до 10 лет, при автоклавировании гибнут лишь через 40 мин
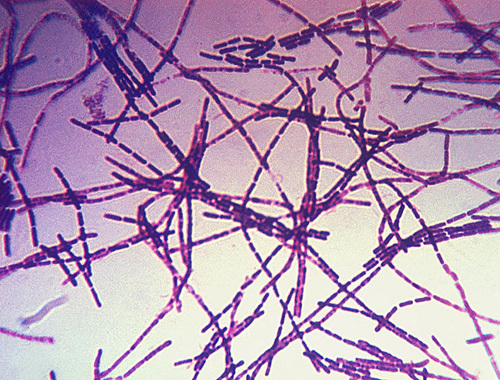
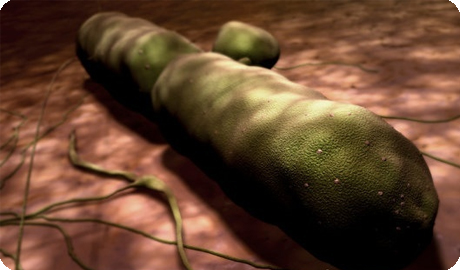
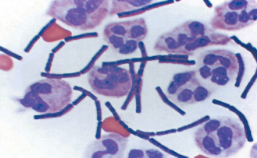
Рис.1. Bacillus anthracis окрашенные по Граму и в микросъёмке.
Эпидемиология.Зооноз. Больной человек эпидемиологической опасности не представляет!
Источник инфекции – домашние животные (крупный рогатый скот, овцы, козы, верблюды, свиньи.
Резервуар инфекции – почва. Эпизоотии сибирской язвы территориально привязаны к почвенным очагам — хранилищам возбудителей.
Пути передачи:
· контактный – при уходе за больными животными, убое скота, обработке мяса, при контакте с продуктами животноводства (шкуры, кожа, меховые изделия, шерсть, щетина), обсемененными спорами сибиреязвенного микроба;
· алиментарный – при употреблении инфицированного и недостаточно термически обработанного мяса;
· воздушно – пылевой – при вдыхании инфицированной пыли
Входные ворота: кожные покровы (в основном поражаются открытые участки тела), верхние дыхательные пути, ЖКТ.
Заражение имеет преимущественно профессиональный характер. На территории Республики Беларусь в настоящее время зарегистрировано 505 почвенных очагов сибирской язвы. Захоронения больных животных проводились в период с 1924 по 1999 годы. Последний случай этого заболевания среди животных зарегистрирован в Республике Беларусь в 1999 году. По данным Министерства здравоохранения эпидситуация по заболеваемости сибирской язвой в Республике Беларусь в настоящее время спокойная, за последние 13 лет случаи заболевания сибирской язвой среди людей не регистрировались.
Однако в других странах случаи заболевания сибирской язвой людей регистрируются: в Китае 2011 г. (провинция Ляоин) с подозрением на заболевание сибирской язвой зарегистрирован 21 человек, у 3 человек случаи лабораторно подтверждены; 2012 г в Киргизии госпитализировано 9 человек, у 5 человек диагноз подтвержден лабораторно; 2013 г. в Молдове4 случая; в Таджикистане ежегодно регистрируется от 15 до 30 случаев заболевания; в Армении в 2013 госпитализировано 15 человек с подозрением на заболевание сибирской язвой, диагноз подтвердился у 11 заболевших.
Патогенез: 1. внедрение спор возбудителя в кожные покровы --> прорастание спор с образованием вегетативной формы --> выделение экзотоксина, вызывающего плотный отек и некроз кожи --> лимфогенное распространение МБ в регионарные л.у. с развитием лимфаденита --> прорыв лимфатического барьера (редко) --> молниеносная геморрагическая септицемия
2. аэрогенное заражение --> фагоцитоз спор альвеолярными макрофагами --> попадание МБ в медиастинальные л.у. --> размножение и накопление МБ, некроз л.у. --> геморрагический медиастинит --> бактериемия --> вторичная геморрагическая сибиреязвенная пневмония
3. употребление инфицированного мяса --> внедрение в регионарные л.у. --> размножение МБ, некроз л.у. --> бактериемия
Клиника. Инкубационный период колеблется от нескольких часов до 8 дней (чаще 2-3 дня). В настоящее время выделяют следующие клинические формы:
Ø локализованная (кожная) (95-97%). Кожная форма подразделяется на следующие клинические разновидности:
· карбункулезная; эдематозная; буллезная; эризипелоидная.
Ø генерализованная:
· легочная; кишечная.
Локализованная кожная форма - карбункулезная
В месте внедрения микроба развивается сибиреязвенный карбункул - очаг серозно-геморрагического воспаления с некрозом, отеком окружающих тканей и регионарным лимфаденитом. Характерна эволюция изменений на коже: зудящее красное пятно – папула – везикула – пустула – язва – струп чёрного цвета.
В месте входных ворот на коже появляется плотное красное зудящее пятно, напоминающее укус насекомого.

В течение суток пятно приподнимается над уровнем кожи, образуя папулу, затем везикулу, пустулу, наполненную желтой или темно-красной жидкостью.
Характерны зуд, жжение, иногда боль, при нарушении целостности пустулы (расчесы) образуется язва, покрытая темной коркой.
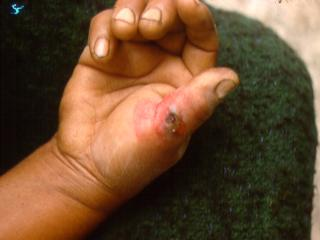
Очень быстро, в течение суток, края язвы припухают, образуя, воспалительный вал, развивается отек, распространяющийся на близлежащие ткани.
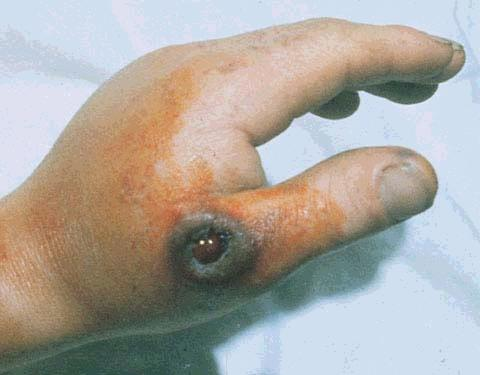
Дно язвы западает, начинается обильное серозное или серозно-геморрагическое выделение жидкости, вокруг образуются дочерние пузырьки (симптом ожерелья), которые также быстро вскрываются и подсыхают; 
За счет появления "дочерних" пузырьков и язв происходит увеличение язвы на периферии, продолжающееся 5-6 дней. Вокруг язвы отёк и гиперемия кожи, потеря чувствительности;
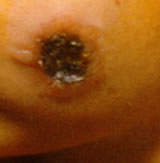
Вокруг центрального струпа располагаются в виде ожерелья вторичные пустулы (симптом ожерелья), при разрушении которых размеры язвы увеличиваются.
Образуется сибиреязвенный карбункул, который может достигать в поперечнике от нескольких миллиметров до десятка сантиметров.
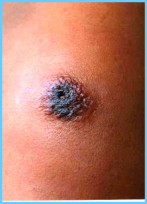
Особенностью карбункула является отсутствие болевой чувствительности в зоне некроза, на остальных участках кожи чувствительность сохраняется. После прекращения отделения жидкости со дна язвы и снижения температуры тела начинается процесс формирования струпа на месте карбункула
Гнойная корка в течение 2 недели отпадает с образованием рубца на месте язвы
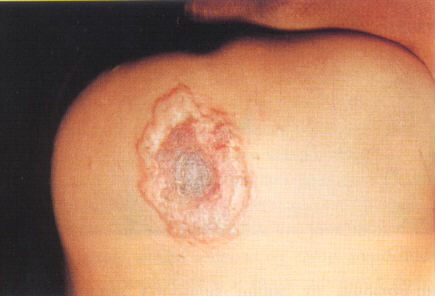
Признаки общей интоксикации (лихорадка до 38-390С, слабость, головная боль, адинамия, тахикардия) обычно выражены незначительно, появляются к концу первых или на вторые сутки болезни. Лихорадка держится 5 – 7 дней. Температура снижается критически. Отмечается регионарный лимфаденита. Около 80% случаев кожной формы сибирской язвы протекает в виде самоограничивающейся локализованной инфекции, которая через несколько недель, даже при отсутствии лечения, заканчивается выздоровлением
Эризипелоидная разновидность кожной формы сибирской язвы характеризуется:
· образованием большого количества пузырей с прозрачной жидкостью на припухшей гиперемированной, но безболезненной коже
· множественными язвами на месте вскрывшихся пузырей
· протекает более легко, чем другие локализованные формы
Буллезная разновидность кожной формы сибирской язвы характеризуется:
· пузыри, наполненные геморрагической жидкостью, на инфильтрированном основании
· после вскрытия пузырей – обширный некроз
· протекает с высокой лихорадкой, выраженной интоксикацией
Эдематозная разновидностькожной формы сибирской язвы характеризуется:
· развитие плотного безболезненного отека без видимого карбункула
· в дальнейшем на месте отека – некроз кожи
· протекает тяжело с выраженной общей интоксикацией
Легочная форма – 4-5% случаев.
Легочная форма в естественных условиях встречается крайне редко (5% случаев) и носит в основном профессиональный характер, обусловленный вдыханием спор возбудителя при контакте с инфицированными продуктами животноводства. Эта форма является основной у лиц, подвергшихся воздействию аэрозоля, содержащего споры B. аnthracis, при использовании этого микроорганизма в качестве биологического оружия.
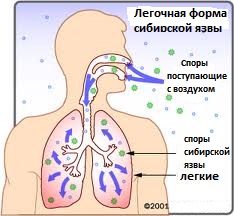
· острое начало, тяжелое течение и высокая летальность (до 80-100%) даже в настоящее время (100% без лечения, 95% при лечении через 2 дня и более от начала заболевания)
· внезапно возникший озноб, гиперпиретическая лихорадка
· явления конъюнктивита и катаральные явления со стороны верхних дыхательных путей (ринорея, чихание, кашель и др.)
· состояние больных тяжелое с первых часов болезни
· быстро появляются сильные колющие боли в груди, одышка, цианоз, влажный кашель с примесью крови в мокроте
· перкуторно участки притупления легочного звука, сухие и влажные хрипы
· тахикардия, артериальная гипотензия
· вторичный геморрагический менингит с нарушением сознания различной степени (у 50% больных)
· смерть в среднем через 2-3 дня от явлений инфекционно-токсического шока
Кишечная форма – менее 1%случаев.
· лихорадка, общая интоксикация
· боли в эпигастрии
· рвота, диарея, иногда с примесью в рвотных массах и испражнениях крови
· живот вздут, резко болезненный при пальпации, положительны перитонеальные симптомы
· состояние прогрессивно ухудшается, больные умирают при явлениях инфекционно-токсического шока
Генерализованная форма (сибиреязвенный сепсис), некоторые ученые выделяют эту форму
· может возникнуть при любой из вышеописанных форм
· возникновение вторичных очагов с поражением печени, почек, менингит и др.
тяжелая интоксикация с развитием инфекционно-токсического шока, с нарушениями системы гемостаза, отеком мозга, почечной и дыхательной недостаточностью.
Дифференциальная диагностика: Дифференцировать необходимо от фурункула, карбункула, рожи, в частности от буллезной формы. Легочную (ингаляционную) форму сибирской язвы дифференцируют от легочной формы чумы, туляремии, мелиоидоза, легионеллеза и тяжелых пневмоний другой этиологии.
Диагностика:
· учитываются результаты эпиданамнеза (контакт с животными и продуктами животноводства)
· на основании клинической симптоматике
· на основании результатов лабораторной диагностики
Материал: содержимое пустулы, везикулы, тканевой выпот из-под струпа. При подозрении на легочную форму – кровь, мокрота, при кишечной – испражнения.
Лабораторная диагностика сибирской язвы осуществляется в лабораториях особоопасных инфекций (ООИ):
•  микроскопия (отделяемого язв и карбункула, крови, мокроты, испражнений, мочи)
микроскопия (отделяемого язв и карбункула, крови, мокроты, испражнений, мочи)
· микроскопия ЦСЖ
· посев на питательные среды
· заражение лабораторного животного (биологическая проба)
· кожно-аллергическая проба с антраксином (становится положительной с 5-го дня болезни)
· серологическая диагностика (РНГА, ИФА)
· ПЦР
Лечение
Больных сибирской язвой госпитализируют в инфекционные отделения, при тяжелых формах болезни - в палаты или отделения реанимации
За больными генерализованными формами требуется постоянное наблюдение для раннего выявления признаков инфекционно-токсического шока
Нельзя допускать травмирования сибиреязвенного карбункула, поэтому взятие материала для исследования, перевязки должны проводиться с максимальной осторожностью.
· Этиотропная терапия – ципрофлоксацин, доксициклин, ампициллин, хлорамфеникол, кларитромицин, клиндамицин, имипенем, рифампицин, ванкомицин + противосибиреязвенный гетерологичный иммуноглобулин
· Патогенетическая терапия – дезинтоксикация, глюкокортикоиды в тяжелых случаях.
· Симптоматическая терапия.
· Местно - повязки с мазями на карбункулы и язвы.
Диспансерное наблюдение осуществляется в течение 3-6 месяцев (в зависимости от клинических данных).






