*не существует какой-либо циркадности
#20
*!Появление зоны некроза миокарда на ЭКГ отражает
*+уширение зубца Q
* изменения зубца Т
*изменения зубца R
*изменения сегмента ST
*изменения комплекса QRS
#21
*!Для острого инфаркта миокарда НАИБОЛЕЕ характерно вынужденное положение тела:
* на спине
*ортопное
*на животе
*на левом боку
*+постоянная перемена положения тела
#22
*!Подъем сегмента ST до 2 мм и отрицательный зубец Т в отведениях I, aVL, V3-V6 с уменьшением амплитуды зубца R является НАИБОЛЕЕ характерным:
*для мелкоочагового бокового инфаркта
*для мелкоочагового переднего инфаркта
*для крупноочагового бокового инфаркта
*для интрамурального заднебокового инфаркта
*+для интрамурального переднебокового инфаркта
#23
*!Показатели АД 165/95 мм. рт. ст., давление повышено постоянно НАИБОЛЕЕ вероятны при артериальной гипертензии степени
* 0
* I
* +II
* III
* IV
#24
*!НАИБОЛЕЕ характерные жалобы при неосложненном гипертоническом кризе
* одышка, кашель со "ржавой мокротой"
* слабость, боли в животе, холодный пот
* головокружение, сухость во рту, нарушения речи
* +головная боль, шум в ушах, "мушки" перед глазами
* головная боль, боль в пояснице, дизурические явления
#25
*!Симптомы, НАИБОЛЕЕ характерные для гипертонического криза II типа
* дрожь
* +отечность
* возбуждение
* внезапное начало
* перебои в работе сердца
#26
*!НАИБОЛЕЕ вероятная причина сильнейшей жгучей боли за грудиной, не купирующейся нитроглицерином при гипертоническом кризе
* истерия
* стенокардия
* сердечная астма
* +инфаркт миокарда
* межреберная невралгия
#27
*!Органы– мишени при первичной артериальной гипертензии?
* печень, селезенка, почки
* бронхолегочная система
* костно- суставная система
* +сердце, головной мозг, почки
* сосуды, периферические нервы
#28
*!Способ введения гипотензивных препаратов при осложненном гипертензивном кризе
* подкожный
* пероральный
* +внутривенный
* внутрикожный
* внутримышечный
#29
*!Способ введения гипотензивных препаратов при неосложненном гипертензивном кризе
* подкожный
* +пероральный
* внутривенный
* внутрикожный
* внутримышечный
#30
*!Заболевание, НАИБОЛЕЕ часто приводящее к развитию вторичных артериальных гипертензий:
* феохромоцитома
* коарктация аорты
* +хронический пиелонефрит
* гипоплазия почечных артерий
* первичный гиперальдостеронизм
*Неотложные состояния в кардиологии*2*66*1 *
#31
*!У пожилого пациента внезапно появилась острая боль за грудиной, затем сухой кашель, головокружение. Чуть позже развилась одышка инспираторного типа и цианоз в сочетании с бледностью кожи. Визуально определяется патологическая пульсация в эпигастральной области. Перкуторно отмечается – расширение правой границы сердца, аускультативно – акцент II тона и раздвоение его над легочной артерией.
Какой из нижеперечисленных диагнозов НАИБОЛЕЕ верен?
*инфаркт миокарда
*астматический статус
*крупозная пневмония
*ателектаз легкого справа
*+тромбоэмболия легочной артерии
#32
*!У больной 34 лет, страдающей диффузным токсическим зобом при осмотре стоматологом, появилась слабость, одышка, мелькание мушек перед глазами. Потеря сознания Тоны сердца приглушены громкие, ритм правильный. ЧСС- 62 в минуту Пульс - 60 в 1 мин, ритмичный. АД 80/60 мм.рт.ст.
НАИБОЛЕЕ вероятный диагноз у больной.
*+обморок
*инфаркт миокарда
*пароксизм аритмии
*гипогликемическая кома
*острое нарушение мозгового кровообращения
#33
*!У 63-летнего мужчины жалобы на боли за грудиной, одышку. При обследовании кожные покровы бледные, влажные. Тоны сердца глухие. АД 85/60 мм рт ст. На ЭКГ – ЧСС 108 в 1 мин., подъем интервала ST в отведениях I, II, avL, V1-V4 на 5 мм, комплекс QRS 0,09 сек.
НАИБОЛЕЕ вероятный предварительный диагноз:
*фибрилляция предсердий
*ОИМ, трепетание предсердий
*ОИМ задней стенки, кардиогенный шок
*+ОИМ передней стенки, кардиогенный шок
*ОИМ, задней стенки, пароксизмальная тахикардия
#34
*!Больной 59 лет. Жалобы на сжимающие боли в области сердца, длительностью более 40 минут, одышка смешанного характера, страх смерти, резкая слабость. Состояние крайне тяжелое. Положение вынужденное с приподнятым головным концом. Кожные покровы бледные, влажные. ЧСС 120 в мин, АД 90/70 мм рт ст. На ЭКГ - подъем сегмента ST в III, avF отведениях, комплекс QRS 0,09 сек.
Какой из нижеперечисленных диагнозов НАИБОЛЕЕ верен?
*миокардит
*перикардит
*+ОИМ задней стенки левого желудочка
*пароксизмальная желудочковая тахикардия
*пароксизмальная наджелудочковая тахикардия
#35
*!Больной 46 лет утром резко встал с кровати. Появилась резкая слабость, головокружение, потерял сознание. Анамнез: часто беспокоила изжога, боли в эпигасирии после еды, тошнота. Сознание – оглушение. Кожные покровы бледные, сухие. АД 100/60 мм.рт.ст. тоны сердца приглушены, ритмичные. В легких хрипов нет. Живот мягкий болезненнй в эпигастрии. Печень не увеличена, безболезненная.
Что из нижеперечисленного является НАИБОЛЕЕ вероятной причиной потери сознания
*гипогликемия
*гипергликемия
*инфаркт миокарда
*+ортостатический коллапс
*нарушение мозгового кровообращения
#36
*!Больной 47 лет жалуется на сжимающие боли за грудиной, одышку, слабость, холодный пот. Боли в течении 2-х часов. Состояние тяжелое. Кожные покровы бледные, холодные, покрыты холодным липким потом. Тоны сердца приглушены ритмичные, тахикардия 110 в мин. АД 110/80 мм.рт.ст. В легких влажные хрипы менее 50% отделов легких, ЧДД –26 в мин.
НАИБОЛЕЕ вероятный класс сердечной недостаточности по классификации Киллип.
*I
*0
*+II
*III
*IV
#37
*!Больная 68 лет жалуется на сжимающие, жгучие боли за грудиной, одышку, слабость, холодный пот. Боли в течении 1 часа. Состояние тяжелое, положение вынужденное-ортопное. Кожные покровы бледные, холодные, покрыты холодным липким потом. Тоны сердца приглушены ритм галопа, тахикардия 106 в мин. АД 105/80 мм.рт.ст. В легких влажные среднепузырчатые хрипы более 50% отделов легких, ЧДД –36 в мин.
НАИБОЛЕЕ вероятный класс сердечной недостаточности по классификации Киллип.
*0
*I
*II
*IV
*+III
#38
*!Больной 58 лет жалуется на сжимающие, давящие боли за грудиной, одышку, слабость, холодный пот. Боли в течении 3-х часов. Состояние тяжелое.положение вынужденное –ортопное. кожные покровы бледные, холодные, покрыты холодным липким потом. Тоны сердца приглушены ритмичные, тахикардия 110 в мин. АД 85/60 мм.мм.рт.ст.легких влажные средне- и крупно пузырчатые хрипы по всем отделам легких, ЧДД –44 в мин.
НАИБОЛЕЕ вероятный класс сердечной недостаточности по классификации Киллип.
*0
*I
* II
*III
*+IV
#39
*!Больная 22 г. На приеме у стоматолога. При осмотре ротовой полости внезапно появилась слабость, головокружение. Через минуту потеряла сознание. Анамнез: Теряла сознание в общественном транспорте. рабочее АД 100/60 мм.рт.ст. Объективно: состояние средней тяжести. Сознание отсутствует. Кожные покровы холодные бледные. В легких дыхание везикулярное, хрипов нет. ЧДД 18 в мин. Тоны сердца ясные, ритмичные, тахикардия. ЧСС 100 в мин. АД 90/50 мм.рт.ст.
НАИБОЛЕЕ вероятная причина потери сознания
*+обморок
*эпилепсия
*гипогликемия
*гипертонический криз
*нарушение мозгового кровообращения
#40
*!Больной 67 лет. Жалобы на слабость, головокружение, тошноту. Анамнез: Артериальная гипертензия более 10 лет. Рабочее АД 160/90 мм.рт.ст Самостоятельно принимал для снижения АД нифидипин, арифон. Бригадой скорой помощи, введен энап. Состояние ухудшилось в связи с резким переходом из горизонтального в вертикальное положение. Объективно: Сознание ясное, кожные покровы бледные. В легких хрипов нет. ЧДД – 20 в мин. Тоны сердца ясные, ритмичные. ЧСС 104 в мин. АД 90/60 мм.рт.ст. ЭКГ: ритм правильный синусовый 106 в мин. ЭОС отклонена влево.
НАИБОЛЕЕ вероятная причина ухудшения состояния:
*обморок
*инфаркт миокарда
*медикаментозный коллапс
*+ортостатический коллапс
*пароксизмальная тахикардия
*острое нарушение мозгового кровообращения
#41
*!Больная 72 лет. Жалобы на чувство нехватки воздуха, одышку, слабость, головокружение, тошноту. Анамнез: Артериальная гипертензия более 20 лет. Рабочее АД 160/100 мм.рт.ст. Самостоятельно принимает капозид, диротон. Состояние ухудшилось час назад Объективно: Сознание ясное. Положение вынужденное – ортопное. Из носа и рта выделяется пена бледно-розового цвета. В легких дыхание жесткое, масса влажных средне- и крупнокалиберных хрипов по всем полям. ЧДД 28 в мин. Тоны сердца приглушены, ритмичные. ЧСС 108 в мин. АД 190/110 мм.рт.ст. ЭКГ: Отрицательной динамики сравнению с предыдущими ЭКГ нет.
НАИБОЛЕЕ вероятное осложнение развившееся у больной:
*+отек легких
*инфаркт миокарда
*пароксизм аритмии
*гипетронический криз
*острая правожелудочковая недостаточность
#42
*!Больная 56 лет. Жалобы на чувство нехватки воздуха, одышку, слабость, боли в грудной клетке постоянные, не связанные с актом дыхания, без иррадиации. Анамнез: тромбофлебит нижних конечностей. Рабочее АД 140/90 мм.рт.ст. Состояние ухудшилось 2 часа назад. Объективно: Сознание ясное. Положение в постели горизонтальное. Кожные покровы цианотичные с серым оттенком. В легких дыхание жесткое. ЧДД – 32 в минуту. Тоны сердца приглушены, ритмичные, тахикардия. ЧСС 110 в минуту. АД 120/70 мм.рт.ст. Пульс 118 в минуту, удовлетворительного наполнения и напряжения. На голенях видны расширенные подкожные вены. ЭКГ: ритм 110 в минуту. ЭОС вертикальная. Зубец P в отведении II увеличен до1/3 зубца R. Синдром QIIISI. НАИБОЛЕЕ вероятный предварительный диагноз.
*перикардит
*инфаркт миокарда
*острый миокардит
*пароксизмальная тахикардия
*+ тромбоэмболия легочной артерии
#43
*!Больной 78 лет жалуется на боли за грудиной сжимающего, давящего характера продолжительностью более 30 минут, одышку, страх смерти, слабость, потливость. В анамнезе ИБС, перенес 2 инфаркта миокарда, АГ, сахарный диабет. Объективно состояние тяжелое, кожные покровы бледные, влажные. Тоны сердца глухие ритмичные. АД 70/45 мм.рт.ст. ЭКГ ЧСС-110 в минуту. Комплекс QS в отведениях I,II, AVL, V1-V4. НАИБОЛЕЕ вероятный диагноз:
*разрыв аневризмы аорты
*напряженный пневмоторакс
* тромбоэмболия легочной артерии
* +острый инфаркт миокарда кардиогенный шок
*острый инфаркт миокарда, острая левожелудочковая недостаточность
#44
*!Больная 63 лет жалуется на удушье, чувство нехватки воздуха, слабость, давящие боли за грудиной. Анамнез- АГ много лет. ИБС стенокардия. Ухудшение состояния в течении часа. Принимала валидол, эуфиллин. Без эффекта. Объективно состояние тяжелое. Положение вынужденное- ортопное. Кожные покровы бледные с цианотичным оттенком. ЧСС-32 в минуту. Тоны сердца глухие, тахикардия 106 в 1 мин.. АД 110/70 мм. рт.ст. В легких масса влажных крупнокалиберных хрипов по всем полям. ЭКГ синусовая тахикардия 106 в 1мин. Подъем сегмента ST на 4 мм. в отв. I, II, AVL, V1-V4.
НАИБОЛЕЕ вероятный диагноз:
*острый перикардит
* разрыв аневризмы аорты
*спонтанный пневмоторакс
* +острый инфаркт миокарда, отек легких
*острый инфаркт миокарда, кардиогенный шок
#45
*!Больная 24 года. Жалобы на одышку с затрудненным вдохом, чувство стеснения в грудной клетке, выделение пены из верхних дыхательных путей розового цвета. Анамнез ревматизм, сочетанный митральный порок сердца с преобладанием стеноза. Приступы удушья при физической нагрузке. Объективно состояние тяжелое, положение ортопное, кожные покровы – диффузный цианоз. Тоны сердца приглушены, тахикардия, акцент II тона над легочной артерией, грубый систолический шум над верхушкой сердца. ЧСС-120 в 1 мин. В легких масса влажных крупнокалиберных хрипов по всем полям. ЧДД 36в1 мин. Печень +2 см., плотная. Пастозность голеней.
НАИБОЛЕЕ вероятное осложнение основного заболевания
*эндокардит
*+отек легких
*пароксизм аритмии
*острый перикардит
*тромбоэмболия легочной артерии
#46
*!Больной мужчина 57 лет во время осмотра внезапно потерял сознание, появились кратковременные тонико-клонические судороги, цианоз кожных покровов. На ЭКГ: хаотический неправильный ритм, комплексы QRS и зубцы T отсутствуют.
НАИБОЛЕЕ вероятное нарушение ритма:
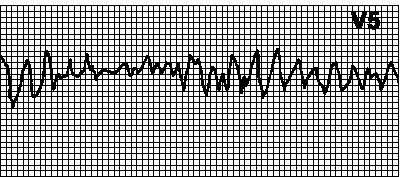
* мерцательная аритмия
* пируэтная тахикардия
* +фибрилляция желудочков
* ускоренный идиовентрикулярный ритм
* пароксизмальная предсердная тахикардия
#47
*!Больной А., 45 л. Жалуется на перебои в работе сердца, сердцебиение, слабость. На ЭКГ: отсутствие зубцов P, беспорядочные крупно- или мелковолновые колебания изолинии. Частота предсердных волн 350-600 мин, частота желудочковых сокращений 100-180 мин.
НАИБОЛЕЕ вероятное нарушение ритма:
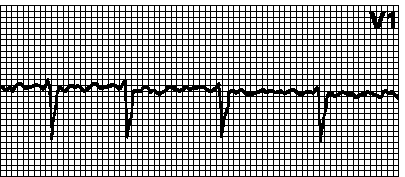
* трепетание предсердий
* +мерцательная аритмия
* миграция водителя ритма
* ускоренный идиовентрикулярный ритм
* пароксизмальная предсердная тахикардия
#48
*!Больной А., 45 л. Жалобы на давящие боли в области сердца. ЭКГ: внеочередной, широкий (> 0,12 с) и деформированный комплекс QRS. Сегмент ST и зубец T дискордантны комплексу QRS. Зубец P не связан с экстрасистолами. Интервал между пред- и постэкстрасистолическим зубцами P равен удвоенному нормальному интервалу PP.
НАИБОЛЕЕ вероятное нарушение ритма:
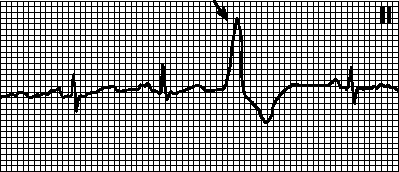
* пируэтная тахикардия
* мерцательная аритмия
* АВ-узловая экстрасистола
* +желудочковая экстрасистола
* пароксизмальная предсердная тахикардия
#49
*!Больной С., 40 л. Жалобы на слабость, головокружение, кратковременную потерю сознания, судороги, непроизвольное мочеиспускание. Приступы брадикардии около года после перенесенного миокардита. Принимает предуктал, кордафен. Объективно: состояние средней тяжести. Сознание ясное. Кожные покровы бледные, сухие. В легких дыхание везикулярное, хрипов нет, ЧДД -18 в мин. Тоны сердца приглушены, ЧСС 26 в мин. АД - 110/70 мм рт ст. ЭКГ: частота сокращений предсердий 80 в мин ритмично, желудочков – 26 в мин ритмично. QRS - 0, 14 сек.
Какое нарушение ритма НАИБОЛЕЕ вероятно на ЭКГ:
* а-v блокада I ст
* +а-v блокада III ст
* синоаурикулярная блокада II ст
* а-v блокада II ст. типа Мобитц I
* а-v блокада II ст. типа Мобитц II
#50
*!Мужчина 67 лет. Жалобы на слабость, головокружение. На ЭКГ: АВ-блокада II степени по типу Мобитц II.
НАИБОЛЕЕ вероятные изменения на ЭКГ:
* разные интервалы РР
* полная разобщенность зубца Р и комплекса QRS
* +выпадение одного или нескольких комплексов QRS
* постепенное удлинение РQ перед выпадением желудочкового комплекса
* постепенное укорочение РР перед выпадением желудочкового комплекса
#51
*!Больной мужчина 57 лет во время осмотра внезапно потерял сознание, появились кратковременные тонико-клонические судороги, цианоз кожных покровов.
Какой метод обследования НАИБОЛЕЕ первоочередной?
* аускультация сердца
* измерение артериального давления
* +пальпация пульса на сонной артерии
* регистрирация электрокардиограммы
* определение величины зрачков и их реакции на свет
#52
*!Мужчина 52 лет находится 3 недели в отделении по поводу острого инфаркта миокарда. На ЭКГ появилось постепенное удлинение P-Q интервала с периодическим выпадением комплекса QRS.
Какое нарушение ритма НАИБОЛЕЕ вероятно на ЭКГ:
* а-v блокада I ст
* а-v блокада III ст
* синоаурикулярная блокада II ст
* а-v блокада II ст. типа Мобитц II
* + а-v блокада II ст. типа Мобитц I
#53
*!Мужчина 70 лет с жалобами на резкую слабость, головокружение, головные боли, давящие боли за грудиной. В анамнезе инфаркт миокарда 2 года назад. На ЭКГ постепенное нарастающее удлинение интервала P-Q вплоть до выпадения желудочкового комплекса, после чего возникает длинная пауза.
Какое нарушение ритма НАИБОЛЕЕ вероятно на ЭКГ:
* а-v блокада I ст
* а-v блокада III ст
* синоаурикулярная блокада II ст
* +а-v блокада II ст. типа Мобитц I
* а-v блокада II ст. типа Мобитц II
#54
*!Мужчина подавился куском мяса. Обратился за помощью в ближайшую станцию скорой медицинской помощи. Прием Геймлиха неэффективен (пациент задыхается, синеет).
НАИБОЛЕЕ обоснованные действия?
* начать проведение ИВЛ
* ввести носовой воздуховод
* выполнить интубацию трахеи
* +осуществить микроконикотомию
* приступить к наружному массажу сердца
#55
*!У молодого мужчины во время тренировки появились боли в области сердца, сердцебиение, сильная слабость. Объективно: кожные покровы бледные, без сознания, пульс на сонной артерии отсутствует, зрачки умеренно расширены, реакция на свет вялая.
По какому, из нижеперечисленных механизмов НАИБОЛЕЕ вероятно развивается остановка кровообращения?
* асистолия
* мерцание предсердий
* +фибрилляция желудочков
* электромеханическая диссоциация
* пароксизмальная желудочковая тахикардия
#56
*!Больной мужчина 57 лет во время осмотра внезапно потерял сознание, появились кратковременные тонико-клонические судороги, цианоз кожных покровов.
Какой метод исследования НАИБОЛЕЕ необходим для уточнения диагноза?
* аускультация сердца
* определение величины зрачков
* измерение артериального давления
* регистрация электрокардиограммы
* +пальпация пульса на сонной артерии
#57
*!Мужчина 63 л. Жалобы на давящие боли в области сердца. На ЭКГ: внеочередной, широкий (> 0,12 с) и деформированный комплекс QRS. Сегмент ST и зубец T дискордантны комплексу QRS. Зубец P не связан с экстрасистолами. Интервал между пред- и постэкстрасистолическим зубцами P равен удвоенному нормальному интервалу PP.
НАИБОЛЕЕ вероятное нарушение ритма:

* пируэтная тахикардия
* мерцательная аритмия
* АВ-узловая экстрасистолия
* +желудочковая экстрасистолия
* пароксизмальная предсердная тахикардия
#58
*!Мужчина 76 л. Жалобы на перебои в работе сердца после физической нагрузки. На ЭКГ:
правильный ритм, ЧСС < 100 мин. Синусовые и несинусовые зубцы P. Интервал PQ варьирует, продолжительностью более 0,12 с.
НАИБОЛЕЕ вероятное нарушение ритма:
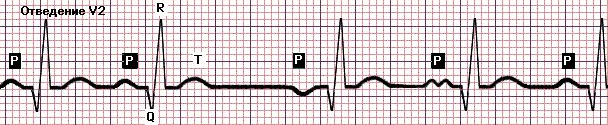
* мерцательная аритмия
* трепетание предсердий
* синусовая брадикардия
* +миграция водителя ритма
* нормальный синусовый ритм
#59
*!Мужчина 66 л. Жалобы на давящие боли в области сердца после физической нагрузки. На ЭКГ:
подъем сегмента ST, форма желудочкового комплекса типа QS. Изменения сегмента ST и зубца T носят постоянный характер.
НАИБОЛЕЕ вероятное заключение:

* перикардит
* миокардит
* стенокардия напряжения
* острый инфаркт миокарда
* + аневризма левого желудочка
#60
*!У пожилого пациента после физической нагрузки внезапно появилась боль за грудиной. Боль нитроглицерином купировалась. Бригадой скорой помощи снята ЭКГ: QRS> 0,12 с, широкий зазубренный зубец R в отведениях I, V5, V6. Глубокий зубец S или в отведениях V1, V2. Отсутствие зубца Q в отведениях I, V5, V6.
НАИБОЛЕЕ вероятное ЭКГ заключение:
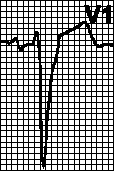
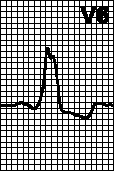
* полная блокада правой ножки пучка Гиса
* неполная блокада левой ножки пучка Гиса
* +полная блокада левой ножки пучка Гиса
* неполная блокада правой ножки пучка Гиса
* блокада правой и одной из ветвей левой ножки пучка Гиса
#61
*!У пожилого пациента после физической нагрузки внезапно появилась острая боль за грудиной, слабость, холодный пот. Боли нитроглицерином не купировались. Объективно: тоны сердца резко приглушены, тахикардия 108 в минуту.
Какой из нижеперечисленных диагнозов НАИБОЛЕЕ верен?
*инфаркт миокарда
*спонтанная стенокардия
*+острый коронарный синдром
*прогрессирующая стенокардия
*тромбоэмболия легочной артерии
#62
*!У больного 44 лет, после значительной физической нагрузки появились слабость, сильные боли за грудиной давящие отдающие в левое плечо, одышка. Боли продолжались около 40 минут. На ЭКГ синусовая тахикардия 108 в минуту подъем сегмента ST более 3 мм в отведениях I, II, avL, V1-V4.
НАИБОЛЕЕ вероятный диагноз:
*спонтанная стенокардия
*прогрессирующая стенокардия
*+ОКС с подъемом сегмента ST
*впервые возникшая стенокардия
*острый инфаркт миокарда передней стенки левого желудочка
#63
*!У 63-летнего мужчины жалобы на боли за грудиной, более 1 часа одышку. При обследовании кожные покровы бледные, влажные. Тоны сердца глухие. АД105/80 мм рт ст, На ЭКГ – ЧСС 108 в 1 мин., подъем интервала ST в отведениях I, II, avL, V1-V4 на 5 мм, патологический зубец Q в отведениях I, II, avL, комплекс QRS 0,09 сек.
НАИБОЛЕЕ вероятный предварительный диагноз:
*+ОИМ передней стенки
*ОКС с подъемом сегмента ST
*прогрессирующая стенокардия
*расслаивающая аневризма аорты
*тромбоэмболия легочной артерии
#64
*!Больной 59 лет. Жалобы на сжимающие боли в области сердца, длительностью более 40 минут, одышка смешанного характера, страх смерти, резкая слабость. Состояние крайне тяжелое. Положение вынужденное с приподнятым головным концом. Кожные покровы бледные, влажные. ЧСС 120 в мин, АД 90/70 мм рт ст. На ЭКГ - подъем сегмента ST в III, avF отведениях, глубокий, широкий зубец Q в отведениях III, avF комплекс QRS 0,08 сек.
Какой из нижеперечисленных диагнозов НАИБОЛЕЕ верен?
*спонтанная стенокардия
*прогрессирующая стенокардия
*ОКС с подъемом сегмента ST
*+ОИМ задней стенки левого желудочка
*пароксизмальная желудочковая тахикардия
#65
*!Больной 46 лет жалобы на приступообразные боли в левой половине грудной клетки продолжительностью до 10 минут, иррадиирующие в межлопаточную область, слабость, потливость. Боли появились после нервного стресса, впервые. Анамнез: периодически повышение АД до 170/100мм.рт.ст. медикаменты не принимал. Сознание ясное. Кожные покровы бледные, сухие. АД 130/90 мм.рт.ст. тоны сердца приглушены, ритмичные. В легких хрипов нет. ЭКГ: ритм синусовый 84 в 1 мин. Нормальная ЭОС.
НАИБОЛЕЕ вероятный диагноз
*межреберная невралгия.
*спонтанная стенокардия
*ОКС без подъема сегмента ST
* прогрессирующая стенокардия
*+впервые возникшая стенокардия
#66
*!Больной 47 лет жалуется на сжимающие боли за грудиной, одышку, слабость, холодный пот. Боли в течении 2-х часов. Состояние тяжелое. Кожные покровы бледные, холодные, покрыты холодным липким потом. Тоны сердца приглушены ритмичные, тахикардия 110 в 1 мин. АД 110/80 мм.рт.ст. В легких влажные хрипы менее 50% отделов легких.
НАИБОЛЕЕ вероятный диагноз
*+инфаркт миокарда
*внутреннее кровотечение
*стабильная стенокардия ФК III
*прогрессирующая стенокардия
*тромбоэмболия легочной артерии
#67
*!Больная 68 лет жалуется на сжимающие, жгучие боли за грудиной, одышку, слабость, холодный пот. Боли в течении 1 часа. Состояние тяжелое, положение вынужденное-ортопное. Кожные покровы бледные, холодные, покрыты холодным липким потом. Тоны сердца приглушены ритм галопа, тахикардия 106 в 1 мин. АД 105/80 мм.рт.ст. В легких влажные среднепузырчатые хрипы более 50% отделов легких, ЧДД –36 в 1 мин. НАИБОЛЕЕ вероятный вариант течения заболевания
*ангинальный
*аритмический
*церебральный
*абдоминальный
*+астматический
#68
*!Мужчина 57 лет обратился за скорой помощью с выраженной болью за грудиной, которая сохранялась около суток. Врачом БИТ- бригады записана следующая ЭКГ. Определите НАИБОЛЕЕ вероятный диагноз?
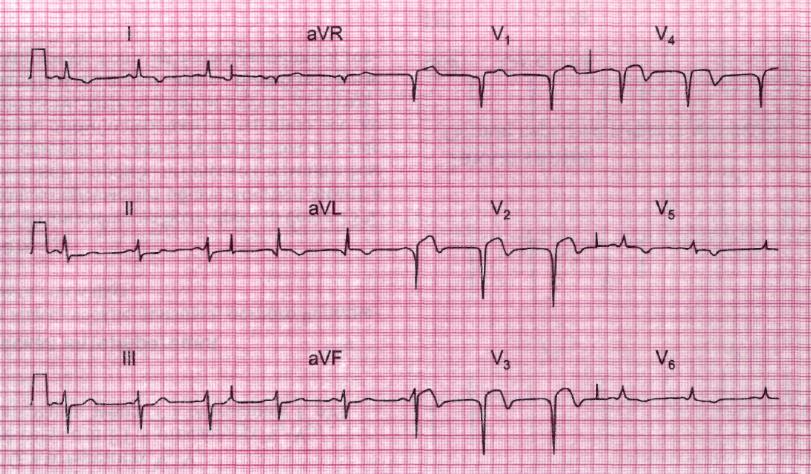
* перикардит
* групповые экстрасистолы
* искусственный водитель ритма
* блокада правой ножки пучка Гиса
* +острый инфаркт миокарда передней стенки
#69
*!53-летний мужчина обратился за скорой помощью с жалобами на сильную загрудинную боль с иррадиацией в спину в течение 6 час и следующей ЭКГ.
НАИБОЛЕЕ вероятный диагноз?
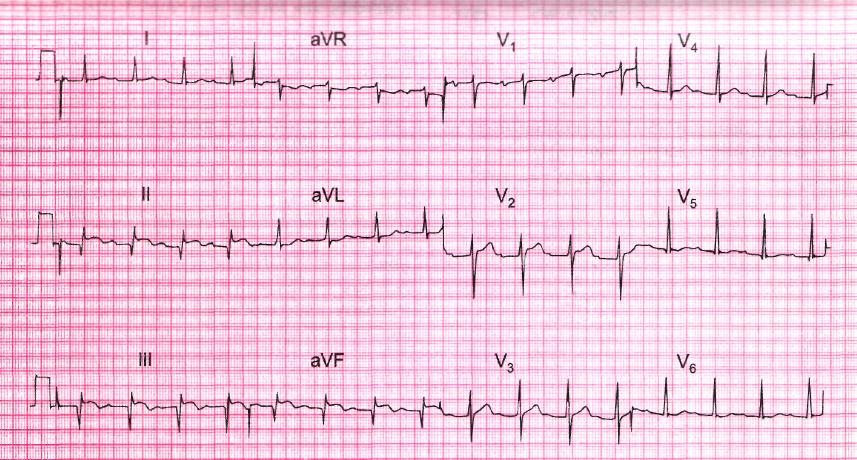
*перикардит
*острый коронарный синдром
*расслаивающая аневризма аорты
*+крупноочаговый инфаркт миокарда задней стенки
*трансмуральный инфаркт миокарда передней стенки
#70
*!Мужчина 49 лет обратился за СНМП. В анамнезе сильная боль в грудной клетке, начавшаяся 24 час назад, но в настоящее время исчезнувшая. Отмечается одышка.
НАИБОЛЕЕ вероятное заключение:
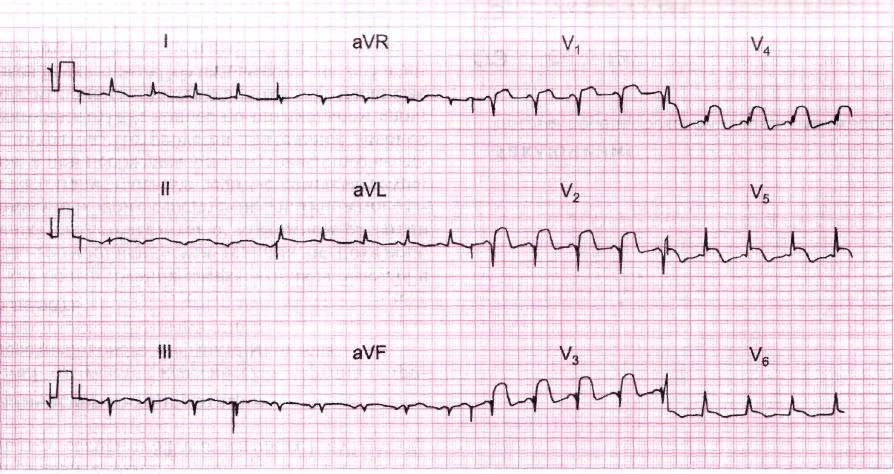
*острый коронарный синдром.
*передне- распространенная ишемия
*хроническая аневризма левого желудочка
*+острый инфаркт миокарда передне- боковой стенки
*субэндокардиальный инфаркт миокарда передней стенки левого желудочка
#71
*!На электрокардиограмме у больного с впервые возникшими жалобами на сильные сжимающие боли за грудиной, слабость, потливость, обнаружена полная блокада левой ножки пучка Гиса.
Какая патология из нижеперечисленных НАИБОЛЕЕ вероятна?
*+острый инфаркт миокарда
* хроническое легочное сердце
* постинфарктный кардиосклероз
* тромбоэмболия легочной артерии
* дефект межпредсердной перегородки
#72
*!Мужчина 53-лет обратился за скорой помощью с жалобами на сильную загрудинную боль с иррадиацией в спину в течение 4 час и следующей ЭКГ.
НАИБОЛЕЕ вероятный диагноз?

*межреберная невралгия
*разрыв аневризмы аорты
*острый коронарный синдром
*тромбоэмболия легочной артерии
*+острый инфаркт миокарда задней стенки
#73
*!Больной 78 лет жалуется на боли за грудиной сжимающего, давящего характера продолжительностью более 30 минут, одышку, страх смерти, слабость, потливость. В анамнезе ИБС, перенес 2 инфаркта миокарда, АГ, сахарный диабет. Объективно состояние тяжелое, кожные покровы бледные, влажные. Тоны сердца глухие ритмичные. АД 100/70 мм.рт.ст. ЭКГ: ЧСС-110 в минуту. Комплекс QS в отведениях I,II, AVL, V1-V4. НАИБОЛЕЕ вероятный диагноз
*разрыв аневризмы аорты
*напряженный пневмоторакс
*тромбоэмболия легочной артерии
*+острый трансмуральный инфаркт миокарда, кардиогенный шок
*острый инфаркт миокарда, острая левожелудочковая недостаточность
#74
*!Больная 63 лет жалуется на удушье, чувство нехватки воздуха, слабость, давящие боли за грудиной. Анамнез- АГ много лет. ИБС стенокардия. Ухудшение состояния в течении часа. Принимала валидол, эуфиллин. Без эффекта. Объективно состояние тяжелое. Положение вынужденное ортопное. Кожные покровы бледные с цианотичным оттенком. ЧСС 32 в минуту. Тоны сердца глухие, тахикардия 106 в 1 мин. АД 110/70 мм. рт.ст. В легких масса влажных крупнокалиберных хрипов по всем полям. ЭКГ синусовая тахикардия 106 в 1мин. Подъем сегмента ST на 4мм. в отв. I,II, AVL, V1-V4.
НАИБОЛЕЕ вероятный диагноз
*острый перикардит
*разрыв аневризмы аорты
*спонтанный пневмоторакс
*+острый инфаркт миокарда, отек легких
*острый инфаркт миокарда, кардиогенный шок
#75
*!Больная 74 года. Жалобы на одышку с затрудненным вдохом, чувство стеснения в грудной клетке, выделение пены из верхних дыхательных путей розового цвета. Анамнез инфаркт миокарда (1999, 2007гг), стенокардия напряжения ФКIII. Приступы удушья при физической нагрузке. Объективно состояние тяжелое, положение ортопное, кожные покровы – диффузный цианоз. Тоны сердца приглушены, тахикардия, акцент II тона над легочной артерией. ЧСС-120 в 1мин. В легких масса влажных крупнокалиберных хрипов по всем полям. ЧДД 36 в 1 мин. Печень +2 см., плотная. Пастозность голеней. ЭКГ: рубцовые изменения в области передней стенки левого желудочка.
НАИБОЛЕЕ вероятное осложнение основного заболевания
*эндокардит
*+отек легких
*острый перикардит
*пароксизм аритмии
*тромбоэмболия легочной артерии
#76
*!Больной 53 лет. Жалобы: на давящие, сжимающие боли в области сердца, более 50 минут, одышку, страх смерти, резкую слабость, потливость. Боли появились впервые после сильного психоэмоционального стресса. Боли около2-х часов назад. Объективно: Состояние крайне тяжелое. Кожные покровы бледные, цианоз, холодные, покрыты потом. ЧДД 22 в мин. Тоны сердца глухие, ритмичные, тахикардия 120 в мин, АД 100/70 мм рт ст. ЭКГ: синусовая тахикардия 120 в минуту. В отведениях III, avF зубец Q глубокий, более ½ зубца R, широкий, подъем сегмента ST на 4 мм выше изолинии.
НАИБОЛЕЕ вероятный диагноз?
*разрыв аневризмы аорты
*напряженный пневмоторакс
*тромбоэмболия легочной артерии
*+острый инфаркт миокарда задней стенки
*острый трансмуральный инфаркт миокарда передней стенки
#77
*!Больной 47 лет. Жалобы: на сжимающие боли в области сердца, более 30 минут, одышку, страх смерти, резкая слабость, потливость. Боли появились впервые после сильного физического напряжения, около 2-х часов назад. Объективно: Состояние крайне тяжелое. Кожные покровы бледные, цианоз, холодные, покрыты потом. ЧДД – 22 в минуту. Тоны сердца глухие, ритмичные, тахикардия 120 в мин, АД 100/70 мм рт ст., ЭКГ: синусовая тахикардия 120 в мин. В отведениях III, avF зубец Q глубокий, более ½ зубца R, широкий, подъем сегмента ST на 4 мм выше изолинии.
НАИБОЛЕЕ вероятный предварительный диагноз?
*разрыв аневризмы аорты
*напряженный пневмоторакс
*тромбоэмболия легочной артерии
*+острый инфаркт миокарда задней стенки
*острый трансмуральный инфаркт миокарда передней стенки
#78
*!У пациента 60 лет после физической нагрузки внезапно появилась острая боль за грудиной, слабость, холодный пот. Боли нитроглицерином не купировались. Объективно: тоны сердца резко приглушены, тахикардия 108 в минуту. В легких везикулярное дыхание, хрипов нет.
Какой из нижеперечисленных диагнозов НАИБОЛЕЕ верен?
*пневмония
*астматический статус
*межреберная невралгия
*спонтанный пневмоторакс
*+острый коронарный синдром
#79
*!Больной 58 лет. Жалобы на головные боли, головокружение, шум в голове, слабость в левых конечностях. Ухудшение в течение недели. Сегодня утром встал с постели, упал. Объективно: сознание ясное. Сглаженность носогубной складки, птоз верхнего века справа. Сила мышц левых конечностей резко снижена. Тоны сердца ясные, громкие, акцент 2 тона над аортой. АД 190/100 мм рт ст (рабочее 150/90). В легких жесткое дыхание, хрипов нет, ЧДД 22 в мин.
Какой из нижеперечисленных предварительных диагнозов НАИБОЛЕЕ верен?
* неврит лицевого нерва
* артериальная гипертензия, криз
* артериальная гипертензия, отек легких
* +артериальная гипертензия, криз, геморрагический инсульт
* артериальная гипертензия, дисциркуляторная энцефалопатия
#80
*!У больного с артериальной гипертонией I степени внезапно наступило ухудшение, усилилась головная боль, головокружение, «сетка» перед глазами, боли в сердце. Отмечается чувство жара, красные пятна на лице. АД 210/110 мм рт. ст.
Какой из нижеперечисленных предварительных диагнозов НАИБОЛЕЕ верен?
* стенокардия
* крапивница
* инфаркт миокарда
* +гипертонический криз
* гипогликемическая кома
#81
*!Больная З. 45 лет, жалобы на головную боль, головокружение, сердцебиение, чувство беспокойства, слабость. Плохо себя чувствует около 2-3 часов, связывает с психоэмоциональным стрессом. Кожные покровы гиперемированы, сухие. Тоны сердца ясные, акцент II тона на аорте, ритм правильный, ЧСС 110 в мин, пульс напряженный. АД 220/120 мм.рт.ст.
НАИБОЛЕЕ верный вариант снижения артериального давления:
* пероральными препаратами, быстрое на 45-50% от исходного в течение часа
* пероральными препаратами, быстрое на 15-20% от исходного в течение часа
* парентеральными препаратами, быстрое на 15-20% от исходного в течение часа
* +пероральными препаратами, постепенно на 15-25% от исходного в течение 12-24 часов
* парентеральными препаратами, постепенно на 15-25% от исходного в течение 12-24 часов
#82
*!Больной 58 лет. Жалобы на головные боли, головокружение, шум в голове, слабость в левых конечностях. Ухудшение в течение недели. Сегодня утром встал с постели, упал. Объективно: сознание ясное. Сглаженность носогубной складки, птоз верхнего века справа. Сила мышц левых конечностей резко снижена. Тоны сердца ясные, громкие, акцент 2 тона над аортой. АД 190/100 мм рт ст (рабочее 150/90). В легких жесткое дыхание, хрипов нет, ЧДД 22 в мин.
НАИБОЛЕЕ верный вариант снижения артериального давления:
* пероральными препаратами, быстрое на 45-50% от исходного в течение часа
* пероральными препаратами, быстрое на 15-20% от исходного в течение часа
* +парентеральными препаратами, быстрое на 15-20% от исходного в течение часа
* пероральными препаратами, постепенно на 15-25% от исходного в течение 12-24 часов
* парентеральными препаратами, постепенно на 15-25% от исходного в течение 12-24 часов
#83
*!Женщина 36 лет. Жалобы на сильную головную боль, сердцебиение, боли за грудиной, слабость. Объективно: возбужденная. Пульс 115 уд.\мин. Артериальное давление 190/110 мм рт.ст. Тоны сердца ясные, громкие, акцент 2 тона над аортой.
Какой из нижеперечисленных предварительных диагнозов НАИБОЛЕЕ верен?
* отек легких
* кардиогенный шок
* +гипертонический криз
* острый коронарный синдром
* тромбоэмболия легочной артерии
#84
*!Больная К., 45 л. Жалобы на головную боль, раздражительность, утомляемость. Анамнез: в течение 6 лет периодически повышается АД до 190/110 мм.рт.ст. Принимает эналаприл, нифекард. Объективно: границы сердца расширены влево до среднеключичной линии. Пульс 76 в мин, твердый, высокий. АД 180/100 мм рт.ст. ЭКГ: Отклонение электрической оси сердца влево. Гипертрофия левого желудочка.
НАИБОЛЕЕ вероятный предварительный диагноз?
* феохромоцитома. гипертонический криз
* артериальная гипертензия I ст. гипертонический криз
* +артериальная гипертензия II ст. гипертонический криз
* артериальная гипертензия III ст. гипертонический криз
* тиреотоксикоз средней степени тяжести, гипертонический криз
#85
*!Мужчина 59 лет. Жалобы на головные боли в затылочной области, головокружение, шум в ушах, быструю утомляемость, общую слабость. В анамнезе в течение 7 лет повышается артериальное давление, ухудшение состояния в течение недели. Объективно: сознание ясное. Кожные покровы и видимые слизистые чистые. В легких везикулярное дыхание, хрипов нет. ЧДД 21 в мин. Расширение границ сердца влево на 1 см. Тоны сердца ясные, акцент II тона над аортой. ЧСС 90 в мин. АД 195/100 мм рт. ст.
НАИБОЛЕЕ вероятный предварительный диагноз?
* ИБС. прогрессирующая стенокардия
* феохромоцитома. гипертонический криз
* артериальная гипертензия I ст. гипертонический криз
* +артериальная гипертензия II ст. гипертонический криз
* артериальная гипертензия III ст. гипертонический криз
#86
*!Больной К., 45 лет, жалуется на головную боль, беспокойный сон. Болен в течение 2-х лет. Состояние связывает с психоэмоциональным напряжением. Объективно тоны сердца приглушены, ритм правильный. Пульс 90 в мин. АД 180/100 мм.рт.ст. На ЭКГ отклонение электрической оси сердца влево.
НАИБОЛЕЕ вероятный предварительный диагноз?
* миокардит
* +артериальная гипертензия
* НЦД по гипертоническому типу
* ИБС. прогрессирующая стенокардия
* хронический пиелонефрит, симптоматическая гипертония
#87
*!Больной Д., 57 лет, жалуется на головную боль, беспокойный сон. Болен в течение 7 лет. Состояние связывает с психоэмоциональным напряжением. Объективно тоны сердца приглушены, ритм правильный. Пульс 97 в мин. АД 190/100 мм рт.ст. ЭКГ: Отклонение электрической оси сердца влево. Гипертрофия левого желудочка.
НАИБОЛЕЕ вероятный предварительный диагноз?
* феохромоцитома. гипертонический криз
* +артериальная гипертензия II ст. гипертонический криз
* артериальная гипертензия I ст. гипертонический криз
* тиреотоксикоз средней степени тяжести, гипертонический криз
* патологический климакс, артериальная гипертензия. гипертонический криз
#88
*!Больная Б. 62 года. Жалобы на головную боль, головокружение, тошноту, чувство дискомфорта в области сердца. Плохо себя чувствует в течение 2-х дней, инфаркт миокарда 2 года назад. Кожные покровы бледные, сухие. Границы сердца расширены влево на 1,5 см. Тоны сердца приглушены, систолический шум на верхушке, акцент II тона на аорте, ритм правильный. ЧСС 120 в мин. АД 260/120 мм.рт.ст. ЭКГ: Горизонтальное положение ЭОС. RV4 < RV6, сегмент ST в отведениях V4 -V6 на 1 мм ниже изоэлектрической линии.
НАИБОЛЕЕ вероятный предварительный диагноз?
* ИБС. прогрессирующая стенокардия
* феохромоцитома. гипертонический криз
* артериальная гипертензия I ст. гипертонический криз
* артериальная гипертензия II ст. гипертонический криз
* +артериальная гипертензия III ст. гипертонический криз
#89
*!Больной К. 54 года. Жалобы на чувство нехватки воздуха, одышку в покое, кашель с выделением большого количества пенистой мокроты с розовым оттенком. Анамнез: АГ- 7 лет, регулярного гипотензивного лечения не получает. Общее состояние тяжелое, сознание ясное, возбужден. В легких - по всем полям масса влажных крупнопузырчатых хрипов. ЧДД 30 в мин. Тоны сердца глухие, ритм правильный, ЧСС 100 в мин, АД 210/100 мм.рт.ст.
НАИБОЛЕЕ вероятный предварительный диагноз?
* спонтанный пневмоторакс
* хронический обструктивный бронхит в фазе обострения
* тромбоэмболия легочной артерии, острая дыхательная недостаточность
* бронхиальная астма, инфекционно- аллергическая форма, приступ удушья
* +гипертонический криз. острая левожелудочковая недостаточность, отек легких
#90
*!Больной 58 лет. Жалобы на головные боли, головокружение, шум в голове, резкую слабость в левых конечностях. Ухудшение в течение недели. Сегодня утром встал с постели, упал. Объективно: Сглаженность правой носогубной складки, птоз правого верхнего века. Сила мышц левых конечностей резко снижена. Тоны сердца ясные, громкие, акцент 2 тона над аортой. АД 190/100 мм рт ст. В легких жесткое дыхание, хрипов нет.
НАИБОЛЕЕ вероятный предварительный диагноз?
* неврит лицевого нерва
* дисциркуляторная энцефалопатия
* тромбоэмболия легочной артерии
* +артериальная гипертензия. криз, инсульт
* артериальная гипертензия криз. острая гипертоническая энцефалопатия
#91
*!Больная А. 45 лет, жалобы на головную боль, головокружение, сердцебиение, дрожь во всем теле, чувство беспокойства, слабость. Плохо себя чувствует около 2-3 часов, связывает с психоэмоциональным стрессом. Приняла валидол, ½ таблетки адельфана. Эмоционально лабильна, возбуждена. Кожные покровы гиперемированы, сухие. Инъекция сосудов склер глаз. Тоны сердца ясные, акцент II тона на аорте, ритм правильный, ЧСС 110 в мин, пульс напряженный. АД 165/95 мм.рт.ст. ЭКГ: Горизонтальное положение ЭОС. Гипертрофия левого желудочка.
НАИБОЛЕЕ вероятный предварительный диагноз?
* гипогликемическое состояние
* нейроциркуляторная дистония
* артериальная гипертензия I ст. гипертонический криз II типа
* +артериальная гипертензия II ст. гипертонический криз I типа
* тиреотоксикоз средней степени тяжести. гипертонический криз II типа
#92
*!Мужчина 68 лет страдает артериальной гипертензией II ст, последние несколько дней лекарства не принимал. Ухудшение состояния со вчерашнего дня, когда стали беспокоить сильные головные боли, боли в области сердца. Пульс 72 в мин. АД-170/100 мм.рт.ст.
НАИБОЛЕЕ вероятный предварительный диагноз?
* нейроциркуляторная дистония
* феохромоцитома. гипертонический криз I типа
* +артериальная гипертензия II ст. гипертонический криз II типа
* артериальная гипертензия IIст. гипертонический криз I типа
* тиреотоксикоз средней степени тяжести. гипертонический криз II типа
#93
*!У больного с артериальной гипертонией I ст внезапно наступило ухудшение состояния, усилилась головная боль, появилось головокружение, «сетка» перед глазами, боли в сердце. Объективно: беспокоен, раздражителен. Отмечается чувство жара, на кожных покровах лица – красные пятна. Пульс 96 в мин. АД 210/110 мм рт. ст.
НАИБОЛЕЕ вероятное неотложное состояние у больного
* отек легких
* кардиогенный шок
* +гипертонический криз
* острый коронарный синдром
* тромбоэмболия легочной артерии
#94
*!Больной 65 лет жалуется на тошноту, головную боль, головокружение, возникшее на фоне повышения АД до 190/100 мм рт.ст. Пульс 76 в мин. За 3 дня до этого самостоятельно прекратил прием антигипертензивных препаратов.
НАИБОЛЕЕ вероятное неотложное состояние у больного
* отек легких
* кардиогенный шок
* +гипертонический криз
* острый коронарный синдром
* тромбоэмболия легочной артерии
#95
*!Больной 66 лет жалуется на тошноту, головную боль, головокружение, возникшее на фоне внезапного повышения АД до 190/100 мм рт.ст. Два года назад перенес ишемический инсульт. Пульс 92 в мин. На ЭКГ синусовый ритм, признаки гипертрофии левого желудочка.
НАИБОЛЕЕ вероятный предварительный диагноз?
* артериальная гипертензия I ст. криз
* артериальная гипертензия II ст. криз
* +артериальная гипертензия IIIст. криз
* ИБС. Стенокардия напряжения ФК III
* симптоматическая артериальная гипертония
#96
*!У больного 56 лет, длительно страдающего артериальной гипертонией, на фоне повышения АД до 230/130 мм рт.ст. возникла интенсивная одышка. Пульс 92 в мин. При аускультации выслушиваются влажные двухсторонние мелкопузырчатые хрипы, ЧДД 26 в мин.
НАИБОЛЕЕ вероятный предварительный диагноз?
* двухсторонняя пневмония
* хронический обструктивный бронхит в фазе обострения
* тромбоэмболия легочной артерии, острая дыхательная недостаточность
* бронхиальная астма, инфекционно- аллергическая форма, приступ удушья
* +гипертонический криз. острая левожелудочковая недостаточность, отек легких
* Неотложные состояния в кардиологии*3*66*2 *
#97
*!Больной 43 лет. Жалобы: на сжимающие боли в области сердца, более 40 минут, одышку, страх смерти, резкая слабость, потливость. Боли около 2-х часов. Объективно: Положение ортопное. Кожные покровы бледные, цианоз, холодные, покрыты потом. В легких жесткое дыхание, мелко- и среднепузырчатые хрипы. ЧДД – 28 в минуту. Тоны сердца резко приглушены, ритмичные, тахикардия. ЧСС 120 в мин, АД 110/80 мм рт ст. ЭКГ: синусовая тахикардия 120 в минуту. В отведениях III, avF зубец Q глубокий, более ½ зубца R, широкий, подъем сегмента ST на 4 мм выше изолинии.
Какие НАИБОЛЕЕ вероятные методы патогенетического лечения?
* антиагреганты,обезболивание, нитраты
*оксигенация, обезболивание, тромболитики
*оксигенация, обезболивание, нитраты, тромболитики
*антиагреганты, обезболивание, нитраты, антикоагулянты
*+ антиагреганты,обезболивание, нитраты, антикоагулянты, тромболитики
#98
*!Больная 46 лет. Приступ возник утром сразу же после завтрака. Частота сердцебиения превышала 180 ударов в минуту и при этом сопровождалась резкой слабостью, чувством страха, одышкой, сжимающими болями в области сердца. Сама больная с приступом не справилась. Вызвала "03". Больная бледна, напугана, ажитирована (от начала приступа прошло 60-70 минут). В легких дыхание везикулярное, хрипов нет, ЧДД 22 уд. в 1 мин. Тоны сердца громкие, ритмичные, шумы не прослушиваются. Пульс 192 уд. в 1 мин., ритмичный, малого наполнения. АД 110/70 мм. рт. ст. («рабочее» АД 120/70 мм. рт. ст.).
Какой препарат в данном случае окажется НАИБОЛЕЕ эффективным?
*корвалол
*+изоптин
*лидокаин
*нитропруссид
*новокаинамид
#99
*!У больной 34 лет, страдающей диффузным токсическим зобом при осмотре стоматологом, появилась слабость, одышка, мелькание мушек перед глазами. Потеря сознания Тоны сердца приглушены громкие, ритм правильный. ЧСС- 62 в минуту Пульс - 60 в 1 мин, ритмичный. АД 80/60 мм.рт.ст.
НАИБОЛЕЕ вероятный объем помощи больной
*преднизолон 60 мг в/в
*инфузия дофамина в/в
*инфузия полиглюкина 400,0 в/в
* инъекция раствора эпинефрина в/м
*+вдыхание паров нашатырного спирта
#100
*!Больной 43 лет. Жалобы на сжимающие боли в области сердца более 40 мин, одышку, страх смерти, слабость, потливость. Боли появились впервые после сильного психоэмоционального стресса. Состояние крайне тяжелое. Положение ортопное. Кожные покровы бледные, цианоз, холодные, покрыты потом. В легких жесткое дыхание, мелко- и среднепузырчатые хрипы. ЧДД 28 в мин. Тоны сердца резко приглушены, ритмичные. АД 110/80 мм рт ст. ЭКГ: синусовая тахикардия 120 в мин. В отведениях III, avF зубец Q глубокий, более ½ зубца R, широкий, подъем сегмента ST на 4 мм выше изолинии.
Какова НАИБОЛЕЕ верная тактика лечения
*тромболитики, госпитализация
* нитраты, аналгетики, госпитализация
*+нитраты, антиагреганты, аналгетики, тромболитики, госпитализация
*антиагреганты, нитраты, антикоагулянты, аналгетики, госпитализация
* оксигенотерапия, аналгетики, клопидогрель, тромболитики, госпитализация
#101
*!Больной 59 л. Жалобы на боли за грудиной жгучего характера, длительностью более часа, потливость, страх смерти, слабость. Боли постепенно усилились, стали невыносимыми. Нитроглицерин без эффекта. Состояние крайне тяжелое. Кожные покровы бледные, покрыты холодным потом. В легких дыхание везикулярное, хрипов нет, ЧДД 22 в мин. Тоны сердца глухие, ритмичные. АД 80/60 мм рт ст. Пульс слабого наполнения и напряжения. ЭКГ: синусовая тахикардия 120 в мин. В отведениях I, avL зубец Q глубокий, широкий, в V2- V5 комплекс QS, сегмент ST на 6 мм выше изолинии.
Какой препарат НАИБОЛЕЕ эффективен для купирования болевого синдрома?
* кетонал
* аналгин
*+морфин
* промедол
* фентанил
#102
*!Больной 47 лет жалуется на сжимающие боли за грудиной, одышку, слабость, холодный пот. Боли в течении 2-х часов. Состояние тяжелое. кожные покровы бледные, холодные, покрыты холодным липким потом. Тоны сердца приглушены ритмичные, тахикардия 110 в 1 мин. АД 110/80 мм.рт.ст. В легких влажные хрипы менее 50% отделов легких, ЧДД –26 в 1 мин.
НАИБОЛЕЕ эффективные препараты для снижения давления в малом круге кровообращения
*лазикс, морфин
*нитроглицерин, лазикс
*аспирин, клопидогрель
*аспирин, нитроглицерин
*+нитроглицерин, морфин
#103
*!Больная 22 г. На приеме у стоматолога. При осмотре ротовой полости внезапно появилась слабость, головокружение. Через минуту потеряла сознание. Анамнез: Теряла сознание в общественном транспорте. рабочее АД 100/60 мм.рт.ст. Объективно: состояние средней тяжести. Сознание отсутствует. Кожные покровы холодные бледные. В легких дыхание везикулярное, хрипов нет. ЧДД 18 в минуту. Тоны сердца ясные, ритмичные, тахикардия. ЧСС 100 в минуту. АД 90/50 мм.рт.ст.
НАИБОЛЕЕ вероятная тактика лечения
* уложить, приподнять ноги, эпинефрин в/м
* инфузия полиглюкина 400,0, госпитализация
* уложить, эпинефрин в/м, инфузия полиглюкина 400,0
* +уложить, приподнять ноги, вдыхание паров нашатырного спирта
* уложить, глюкоза 40%-20,0в/в, инфузия полиглюкина 400,0, госпитализация
#104
*!Больной 58 лет жалуется на сжимающие, давящие боли за грудиной, одышку, слабость, холодный пот. Боли в течении 3-х часов. Состояние тяжелое.положение вынужденное –ортопное. кожные покровы бледные, холодные, покрыты холодным липким потом. Тоны сердца приглушены ритмичные, тахикардия 110 в 1 мин. АД 85/60 мм.мм.рт.ст.легких влажные средне- и крупно пузырчатые хрипы по всем отделам легких, ЧДД –44 в 1 мин.
НАИБОЛЕЕ вероятная тактика лечения
* морфин, оксигенация, мезатон в/м, госпитализация
* морфин, оксигенация эпинефрин п/к, пеногасители, госпитализация
*морфин, оксигенация,инфузия физиологического раствора, мезатон в/м
*обеспечить доступ к вене, инфузия нитратов, морфин, оксигенация,госпитализация
*+обеспечить доступ к вене, инфузия дофамина, морфин, оксигенация, госпитализация
#105
*!Больная 72 л. Жалобы на чувство нехватки воздуха, одышку, слабость, головокружение, тошноту. Анамнез: Артериальная гипертензия более 20 лет. Рабочее АД 160/100 мм.рт.ст. Самостоятельно принимает капозид, диротон. Состояние ухудшилось час назад. Сознание ясное. Положение вынужденное ортопное. Из носа и рта выделяется пена бледно-розового цвета. В легких дыхание жесткое, масса влажных средне- и крупнокалиберных хрипов по всем полям. ЧДД 28 в мин. Тоны сердца приглушены, ритмичные. ЧСС 108 в мин. АД 190/110 мм.рт.ст. ЭКГ: Отрицательной динамики сравнению с предыдущими ЭКГ нет.
НАИБОЛЕЕ вероятная тактика лечения
*инфузия нитратов, морфин, гепарин, госпитализация
* инфузия дофамина, морфин, кислород, госпитализация
* морфин,кислород с парами этилового спирта, госпитализация
* морфин, кислород с парами этилового спирта,госпитализация
* +инфузия нитроглицерина, морфин, кислород с парами этилового спирта, госпитализация
#106
!*Больная 56 лет. Жалобы на чувство нехватки воздуха, одышку, слабость, боли в грудной клетке постоянные, не связанные с актом дыхания. Анамнез: тромбофлебит нижних конечностей. Рабочее АД 140/90 мм.рт.ст. Состояние ухудшилось 2 час назад. Кожные покровы цианотичные с серым оттенком. В легких дыхание жесткое. ЧДД 32 в мин. Тоны сердца приглушены, ритмичные. АД 120/70 мм.рт.ст. Пульс удовлетворительного наполнения и напряжения. На голенях расширенные подкожные вены. ЭКГ: ритм 110 в мин. Зубец P в отведении II увеличен до 1/3 R. Синдром QIIISI.
НАИБОЛЕЕ вероятная тактика лечения
* оксигенация, госпитализация
* обезболивание, госпитализация
* обезболивание, оксигенация, госпитализация
* оксигенация, тромболитики, госпитализация
* +обезболивание, оксигенация, тромболитики, госпитализация
#107
*!Больной 78 лет жалуется на боли за грудиной сжимающего, давящего характера продолжительностью более30 минут, одышку, страх смерти, слабость, потливость. В анамнезе ИБС, перенес 2 инфаркта миокарда, АГ, сахарный диабет. Объективно состояние тяжелое, кожные покровы бледные, влажные. Тоны сердца глухие ритмичные. АД 70/45 мм.рт.ст. ЭКГ ЧСС-110 в минуту. Комплекс QS в отведениях I,II, AVL, V1-V4. НАИБОЛЕЕ вероятный препарат для стабилизации артериального давления
*кофеин
* мезатон
*+дофамин
* эпинефрин
*добутамин
#108
*!Больная 24 г. Жалобы на одышку с затрудненным вдохом, чувство стеснения в грудной клетке, выделение розовой пены из рта. Анамнез: ревматизм, сочетанный митральный порок сердца с преобладанием стеноза. Приступы удушья при физической нагрузке. Состояние тяжелое, положение ортопное, диффузный цианоз. Тоны сердца приглушены, акцент II т. над легочной артерией, грубый систолический шум над верхушкой сердца. АД 150/90 мм.рт.ст. ЧСС 120 в мин. В легких масса влажных крупнокалиберных хрипов по всем полям. ЧДД 36 в мин. Печень +2 см., плотная. Пастозность голеней.
НАИБОЛЕЕ вероятный объем помощи на догоспитальном этапе
*морфин, оксигенация, госпитализация
* морфин, оксигенация, пеногасители, госпитализация
* инфузия нитратов, морфин, гепарин, госпитализация
* морфин, оксигенация, пеногасители, госпитализация
*+мочегонные, морфин, оксигенация, пеногасители, госпитализация
#109
*!Больная 63 лет жалуется на удушье, чувство нехватки воздуха, слабость, давящие боли за грудиной. Анамнез - АГ много лет. ИБС стенокардия. Ухудшение состояния в течении часа. Принимала валидол, эуфиллин. Без эффекта. Объективно состояние тяжелое. Положение вынужденное ортопное. Кожные покровы бледные с цианотичным оттенком. ЧСС-32 в минуту. Тоны сердца глухие. АД 170/100 мм. мм.рт.ст. В легких масса влажных крупнокалиберных хрипов по всем полям. ЭКГ синусовая тахикардия 106 в 1 мин. Подъем сегмента ST на 4мм. в отв. I,II, AVL, V1-V4.
НАИБОЛЕЕ вероятный объем помощи на догоспитальном этапе
* морфин, оксигенация, пеногасители, госпитализация
*морфин, оксигенация, гипотензивные, госпитализация
* морфин, сердечные гликозиды, оксигенация, госпитализация
* +морфин, оксигенация, мочегонные, нитраты, пеногасители, госпитализация
* нитроглицерин, морфин, сердечные гликозиды, оксигенация, госпитализация
#110
*!Больной 67 лет. Жалобы на слабость, головокружение, тошноту. Анамнез: Артериальная гипертензия более 10 лет. Рабочее АД 160/90 мм.рт.ст Самостоятельно принимал для снижения АД нифидипин, арифон. Бригадой скорой помощи, введен энап. Состояние ухудшилось в связи с резким переходом из горизонтального в вертикальное положение. Объективно: Сознание ясное, кожные покровы бледные. В легких хрипов нет. ЧДД – 20 в минуту. Тоны сердца ясные, ритмичные. ЧСС 104 в минуту. АД 90/60 мм.рт.ст. ЭКГ: ритм правильный синусовый 106 в минуту. ЭОС отклонена влево.
НАИБОЛЕЕ верная тактика лечения
*госпитализация
*кофеин в/м. госпитализация
*мезатон в/м, госпитализация
*эпинефрин п/к, госпитализация
*доступ к вене, инфузия физиологического раствора, мезатон в/м
*+доступ к вене, инфузия физиологического раствора,госпитализация
#111
*!У пожилого пациента внезапно появилась острая боль за грудиной, затем сухой кашель, головокружение. Чуть позже развилась одышка инспираторного типа и цианоз в сочетании с бледностью кожи. Визуально определяется патологическая пульсация в эпигастральной области. Перкуторно отмечается – расширение правой границы сердца, аускультативно – акцент II тона и раздвоение над легочной артерией.
В какое отделение стационара НАИБОЛЕЕ вероятно должен быть госпитализирован больной?
*терапии
*кардиологии
*кардиохирургию
*кардиореанимацию
*+сосудистой хирургии
#112
*! Больной 58 лет жалуется на сердцебиение, головокружение, слабость. Приступ начался внезапно. Состояние тяжелое. Кожные покровы бледные, влажные. Тоны сердца приглушены, выраженная тахикардия. АД 80/50 мм.рт.ст. ЭКГ: тахикардия, ЧСС 160 в мин, желудочковые комплексы 0,14 сек., деформированы, зубец Т дискордантен QRS.
Применение какого лекарственного препарата НАИБОЛЕЕ целесообразно?
* АТФ
* атропин
* эпинефрин
* дигоксин
* +амиодарон
#113
*!Мужчина 70 лет с жалобами на резкую слабость, головокружение, головные боли, давящие боли за грудиной. В анамнезе инфаркт миокарда 2 года назад. На ЭКГ постепенное нарастающее удлинение интервала P-Q вплоть до выпадения желудочкового комплекса, после чего возникает длинная пауза.
Применение какого лекарственного препарата НАИБОЛЕЕ целесообразно?
* АТФ
* +атропин
* эпинефрин
* дигоксин
* амиодарон
#114
*!У молодого мужчины во время тренировки появились боли в области сердца, сердцебиение, сильная слабость. Объективно: кожные покровы бледные, без сознания, пульс на сонной артерии отсутствует, зрачки умеренно расширены, реакция на свет вялая.
НАИБОЛЕЕ первоочередная неотложная помощь?
* туалет полости рта
* прекордиальный удар
* тройной прием Сафара
* +закрытый массаж сердца
* искусственная вентиляция легких
#115
*!Мужчина 39 л, внезапно произошла потеря сознания, появились тонико-клонические судороги, бледность кожных покровов, пульс на сонной артерии, дыхание отсутствуют. На кардиомониторе – прямая линия.
НАИБОЛЕЕ первоочередная неотложная помощь?
* электрическая дефибрилляция сердца
* лидокаин 100 мг внутривенно на физ. растворе
* амиодарон 300 мг внутривенно на физ. растворе
* внутривенная инфузия 4% р-р натрия бикарбоната
* +закрытый массаж сердца и ИВЛ в соотношении 30:2
#116
*!Больной 56 лет во время осмотра потерял сознание, развился цианоз кожных покровов, дыхание, пульс на сонной артерии отсутствуют. На кардиомониторе: частые нерегулярные беспорядочные волны различной амплитуды и формы.
НАИБОЛЕЕ первоочередная неотложная помощь?
* туалет полости рта
* введение амиодарона
* тройной прием Сафара
* +электрическая дефибрилляция
* искусственная вентиляция легких
#117
*!Больной 62 лет во время осмотра потерял сознание, развился цианоз кожных покровов, дыхание, пульс на сонной артерии отсутствуют. На кардиомониторе: прямая линия.
НАИБОЛЕЕ первоочередная неотложная помощь?
* введение амиодарона
* тройной прием Сафара
* +закрытый массаж сердца
* электрическая дефибрилляция
* искусственная вентиляция легких
#118
*!Больной 62 лет во время осмотра потерял сознание, развился цианоз кожных покровов, дыхание, пульс на сонной артерии отсутствуют. На кардиомониторе: прямая линия.
Применение какого лекарственного препарата НАИБОЛЕЕ целесообразно?
* атропин
* дигоксин
* +эпинефрин
* амиодарон
* бикарбонат натрия
#119
*!Мужчина 57 лет во время осмотра внезапно потерял сознание, появились кратковременные тонико-клонические судороги, цианоз кожных покровов.
Применение какого лекарственного препарата НАИБОЛЕЕ целесообразно?
* атропин
* дигоксин
* +эпинефрин
* амиодарон
* бикарбонат натрия
#120
*!У мужчины 49 лет произошла потеря сознания, появились кратковременные тонико-клонические судороги, бледность кожных покровов, пульс на сонной артерии о






