В целом, альтерация, как инициальный этап и компонент воспалительного процесса, характеризуется развитием закономерных изменений метаболизма, физико‑химических свойств, образованием и реализацией эффектов БАВ, отклонением от нормы структуры и функции тканей в очаге воспаления.
Указанные изменения, с одной стороны, обеспечивают экстренную активацию процессов, направленных на локализацию, инактивацию и деструкцию патогенного агента, а с другой – являются основой развития других компонентов воспаления — сосудистых реакций, экссудации жидкости, эмиграции лейкоцитов, фагоцитоза, пролиферации клеток и репарации повреждённой ткани.
Сосудистые реакции
Компонент воспаления «сосудистые реакции и изменения крово‑ и лимфообращения» является результатом альтерации ткани. Понятие «сосудистые реакции» подразумевает изменения тонуса стенок сосудов, их просвета, крово‑ и лимфообращения в них, проницаемости сосудистых стенок для клеток и жидкой части крови (рис. 6–14, см. также рис. 22–45 и рис. 22–54).
Ы ВЁРСТКА вставить файл «ПФ Рис 06 14 Сосудистые реакции как компонент воспаления»
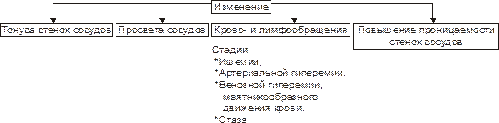
Рис. 6–14. Сосудистые реакции, изменение крово‑ и лимфообращения как компонент воспаления.
При воспалении на разных стадиях сосудистых реакций изменения крово‑ и лимфообращения происходят следующие важные и последовательные процессы: 1) Повышение тонуса стенок артериол и прекапилляров, сопровождающееся уменьшением их просвета и развитием ишемии. 2) Снижение тонуса стенок артериол, сочетающееся с увеличением их просвета, развитием артериальной гиперемии, усилением лимфообразования и лимфооттока. 3) Уменьшение просвета венул и лимфатических сосудов, нарушение оттока крови и лимфы по ним с развитием венозной гиперемии и застоя лимфы. 4) Дискоординированное изменение тонуса стенок артериол, венул, пре‑ и посткапилляров, лимфатических сосудов, сочетающееся с увеличением адгезии, агрегации и агглютинации форменных элементов крови, её сгущением и развитием стаза.
Закономерный характер течения воспаления в значительной мере определяется именно стереотипной сменой тонуса стенок и просвета микрососудов, а также крово‑ и лимфотока в них.
Сосудистые реакции подразделяют на последовательно развивающиеся в данном участке воспаления стадии ишемии, венозной гиперемии, артериальной гиперемии и стаза. Эти стадии, наблюдающиеся при них изменения и их последствия рассмотрены в разделе «Нарушения регионарного кровотока» главы 23 «Патофизиология сердечно‑сосудистой системы».
Ишемия
При воздействии на ткань флогогенного агента развивается кратковременное (несколько секунд) повышение тонуса ГМК стенок артериол и прекапилляров, т.е. локальная вазоконстрикция. Эта первая стадия сосудистых реакций в виде местной вазоконстрикции приводит к нарушению кровотока — ишемии.
Причина вазоконстрикции — высвобождение под влиянием альтерирующего фактора БАВ с сосудосуживающим эффектом: катехоламинов, тромбоксана А2, Пг. Преходящий характер вазоконстрикции и ишемии объясняется быстрой инактивацией катехоламинов ферментами (главным образом, моноаминоксидазой), разрушением Пг в реакциях окисления.
Значение ишемии состоит в локализации повреждающего влияния флогогенного агента и в препятствии его распространению за пределы очага непосредственного контакта с тканью. Проницаемость стенок микрососудов на этом этапе сосудистых реакций ещё не увеличена.
Ишемия рассмотрена в разделе «Нарушения регионарного кровотока» главы 23 «Патофизиология сердечно‑сосудистой системы», в том числе на рисунках 23–49, 22–50 и 23–51 и в сопровождающем их тексте.
Артериальная гиперемия
Стадия сосудистых реакций в виде расширения просвета артериол и прекапилляров приводит к артериальной гиперемии – увеличению притока артериальной крови и кровенаполнения ткани.
Из механизмов, приводящих к развитию артериальной гиперемии, ведущее значение имеют нейрогенный, гуморальный и миопаралитический.
Нейрогенный механизм (холинергический по своему существу) развития артериальной гиперемии характеризуется увеличением высвобождения парасимпатическими нервными окончаниями ацетилхолина и/или повышением чувствительности холинорецепторов к ацетилхолину. Это, как правило, наблюдается в условиях избытка внеклеточного содержания K+ и H+ (что характерно для очага воспаления).
Гуморальный компонент механизма развития артериальной гиперемии заключается в местном увеличении образования медиаторов с сосудорасширяющим действием: кининов, ПгЕ, ПгI, аденозина, оксида азота, гистамина.
Миопаралитический механизм заключается в уменьшении базального тонуса артериол. Пролонгированный характер артериальной гиперемии, нередко наблюдающийся при воспалении, обусловлен избыточным синтезом указанных веществ, повышением чувствительности тканей в очаге воспаления к ним, замедленной инактивацией БАВ при воспалении, снижением базального тонуса артериол (так называемый миопаралитический эффект).
Значение и последствия
При артериальной гиперемии к тканям увеличивается приток кислорода, субстратов метаболизма и – в связи с этим – возрастает фильтрационное давление в прекапиллярах. Последнее в регионе артериальной гиперемии ведёт к некоторому повышению объёма межклеточной жидкости с низким содержанием белка (транссудата). Одновременно происходят активация обмена веществ и синтеза новых клеточных и неклеточных структур взамен повреждённых или погибших.
В то же время чрезмерная и/или затянувшаяся артериальная гиперемия может создать условия для оттока из очага воспаления по венулам токсичных соединений, микроорганизмов, БАВ и попаданию их в общий кровоток. Длительное расширение артериол и прекапилляров может сочетаться также с постепенно нарастающим повышением проницаемости стенок микрососудов под влиянием медиаторов воспаления, образующихся в очаге воспаления. Жидкость и содержащиеся в ней белки из просвета микрососудов выходят во внесосудистое пространство – начинает образовываться экссудат.
Последствия артериальной гиперемии приведены также на рис. 23–47 и в сопровождающем его тексте. Сам процесс артериальной гиперемии рассмотрен в разделе «Нарушения регионарного кровотока» главы 23 «Патофизиология сердечно‑сосудистой системы», в том числе на рис. 23–46.
Венозная гиперемия






