| Предлежание плаценты | 1. Кровотечение из влагалища различной интенсивности, ярко-красного цвета, возникает внезапно |
| Отслойка плаценты | 1. Боль в животе различной интенсивности. 2. Кровотечение из влагалища разной интенсивности, темного цвета, не всегда отражает объем кровопотери (за счет возможной имбибиции стенок матки) 3. Возможное ухудшение состояния плода |
| Разрыв матки | 1. Кровотечение из влагалища разной интенсивности 2. Боль в животе, особенно в области рубца на матке 3. Ухудшение состояния плода 4. Легко пальпируемые части плода через живот 5. Тахикардия 6. Снижение АД (систолическое ниже 100 мл рт.ст.) 7. Отсутствие сердцебиения плода |
Независимо от причины кровотечения необходимо оценить состояние, установить предполагаемый диагноз, оказать неотложную помощь, информировать стационар и госпитализировать.
Необходимо помнить, что не всегда наружное кровотечение соответствует истинному объему кровопотери. Если объем кровотечения из влагалища небольшой, но имеются признаки шока, следует предположить внутреннее кровотечение, связанное с отслойкой плаценты или разрывом матки.
3. Оценочный лист при послеродовых кровотечениях
(догоспитальная помощь на уровне ПМСП)
| Компоненты действий медицинского персонала | Критерии оценки состояния и лечебные мероприятия | Время (мин) | Затраченное время по факту (мин) | Объем выполнен. лечебных мероприятий | Баллы |
| Выполнено (+) 1 балл; не выполнено (-) 0 баллов | |||||
| Оценка акушерского анамнеза | 1. Дата и время родов | 5 мин | |||
| 2. В случае домашних родов -отделился ли послед | |||||
| Оценка степени кровопотери | 1. Количество крови на прокладке | ||||
| 2. Кровь на одежде, ногах и др. | |||||
| Оценка и мониторинг общего состояния | 1. Частота дыхания | ||||
| 2. ЧСС и наполнение пульса | |||||
| 3. АД | |||||
| 4. Характер болей в животе | |||||
| 5.Состояние матки | |||||
| Действия медицинского персонала | 1.Катетеризация периферической вены (катетер №№ 14 или 16) | 10 мин | |||
| 2.Инфузия изотонического раствора натрия | |||||
| 3.При домашних родах и наличии последа в полости матки - наложить зажим на пуповину, ввести 10 ЕД окситоцина в/м и попытаться выделить его. После отделения последа сделать наружный массаж матки. Послед доставить в стационар. | |||||
| 4.При невозможности отделения последа - транспортировать с последом в полости матки | |||||
| 5.Если кровотечение продолжается - выполнить методы временной остановки кровотечения и в таком состоянии транспортировать в стационар | |||||
| Лечение симптомов шока (при их наличии) | 1.Катетеризация 2 периферических вен (катетер №№ 14,16) | ||||
| 2.Инфузия изотонического раствора натрия со скоростью 1 л за 15 минут | |||||
| 3.Поддерживать АД > 100 мм.рт.ст. | |||||
| 4.Увлажненный кислород | |||||
| Информирование соответствующего стационара о транспортировке пациентки | 5 мин | ||||
| Транспортировка в ближайший стационар специализированной помощи(при наличии симптомов шока - с включенными проблесковыми маячками и сиреной) | 15-20 мин | ||||
| Общее количество времени до госпитализации в стационар | 35-40 мин |
17-21 баллов: объем лечебно-диагностических мероприятий выполнен полностью (отлично)
12-16 баллов: объем лечебно-диагностических мероприятий выполнен не в полном объеме (хорошо)
3-11 баллов: объем лечебно-диагностических мероприятий выполнен частично (удовлетворительно)
0-3: объем лечебно-диагностических мероприятий не выполнен (неудовлетворительно)
Примечание:
Послеродовое кровотечение (ПРК) - это клинически значимая кровопотеря, составляющая 500,0 мл и более при родах через естественные родовые пути.
Различают раннее послеродовое кровотечение - в первые 24 часа после родов. Позднее послеродовое кровотечение - по истечении 24 часов до 6 недель послеродового периода
Причины раннего послеродового кровотечения:
• Оставшиеся фрагменты плаценты
• Атония матки
• Разрыв матки и родовых путей, выворот матки
• Ранее существовавшие или приобретенные нарушения свертывания крови
Наиболее частой причиной является атония матки.
Причины позднего послеродового кровотечения -
Остатки плацентарной ткани
Метроэндометрит
Независимо от причины кровотечения необходимо оценить объем кровопотери, общее состояние, установить предполагаемый диагноз, оказать неотложную помощь, информировать стационар и госпитализировать.
Техника наружного массажа матки
| 1. Ладонью обхватить дно матки через брюшную стенку 2. Слегка массировать и сжимать матку, чтобы она начала сокращаться 3. Во время этого могут выделиться сгустки крови | 4. Если массаж эффективен - матка станет плотной и уменьшится в размере 5. Может понадобиться продолжить массаж несколько минут |
Методы временной остановки кровотечения
| Сдавление брюшной аорты | ||
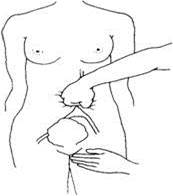
| 1. Надавить кулаком через брюшную стенку над пупком и немного левее 2. Другой рукой пальпировать пульс на бедренной артерии 3. Если пульс прощупывается, то давление, оказываемое кулаком, недостаточно | |
| Бимануальная компрессия матки | ||
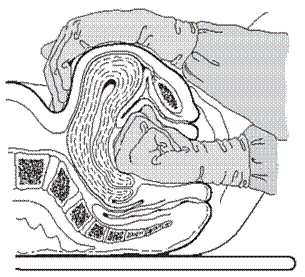
| 1. Надев стерильные перчатки, войдите рукой во влагалище и сожмите руку в кулак. 2. Расположите кулак в переднем своде и надавите им на переднюю стенку матки. 3. Другой рукой через переднюю брюшную стенку надавите на заднюю стенку матки по направлению к руке, введенной во влагалище. 4. Продолжайте сдавливание, пока кровотечение не остановится и матка не начнет сокращаться. | |
4. Оценочный лист при гипертензивных состояниях - преэклампсии и эклампсии
(догоспитальная помощь на уровне ПМСП)
| Компоненты действий медицинского персонала | Критерии оценки состояния и лечебные мероприятия | Время (мин) | Затраченное время по факту (мин) | Объем выполнен. лечебных мероприятий | Баллы |
| Выполнено (+) 1 балл; не выполнено (-) 0 баллов | |||||
| Оценка угрожающих симптомов | 1.АД ≥160/110 мм рт.ст | 15 мин | |||
| 2.Головная боль | |||||
| 3.Нарушение зрения | |||||
| 4.Боль в эпигастральной области | |||||
| 5.Боль в правой верхней части живота, тошнота, рвота | |||||
| 6.Подергивание мышц или тремор | |||||
| 7.Олигурия | |||||
| Катетеризация вены | 1.Максимальное количество вводимой жидкости 85 мл/час! | ||||
| Профилактика судорог | 1.Стартовая доза: 5 г сухого вещества (20 мл 25% р-ра) в/в медленно в течении 10-15 минут | ||||
| 2.Поддерживающая доза: 1-2 г в час сухого вещества сульфата магния при помощи шприца-дозатора (со скоростью 4-8 мл/час). | |||||
| Гипотензивное лечение | 1.Если АД ≥160/110 мм рт.ст- нифедипин 10 мг каждые 20 минут | 5 мин | |||
| Оценка состояния плода | 1.Аускультация сердечных сокращений плода (норма 110-160 уд\мин | ||||
| Информирование соответствующего стационара о транспортировке пациентки | 5 мин | ||||
| Транспортировка в ближайший стационар специализированной помощи(при наличии симптомов шока - с включенными проблесковыми маячками и сиреной) | 15-20 мин | ||||
| Общее количество времени до госпитализации в стационар | 35-40 мин |
12-15 баллов: объем лечебно-диагностических мероприятий выполнен полностью (отлично)
8-11 баллов: объем лечебно-диагностических мероприятий выполнен не в полном объеме (хорошо)
3-7 баллов: объем лечебно-диагностических мероприятий выполнен частично (удовлетворительно)
0-3: объем лечебно-диагностических мероприятий не выполнен (неудовлетворительно)
Примечание:
При каждом обращении беременной женщины на уровне ПМСП необходимо измерять артериальное давление. Во время измерения АД пациентка должна быть расслабленной, отдохнувшей в положении полусидя или сидя, лежа на боку. Манжетка должна быть подходящего размера, соответствовать окружности плеча пациентки, и размещаться на плече на уровне сердца. Для подтверждения диагноза процедуру необходимо повторить несколько раз. Достаточно измерения на одной руке. Уровень систолического давления оценивается по I тону Короткова (появление), а диастолического - по V тону (прекращение).
Обнаружив АД 160/110 мм рт.ст. или выше, женщину необходимо транспортировать в стационар в экстренном порядке.
Оказывая помощь при гипертензии при беременности, необходимо:
1. Проводить профилактику судорог.
2. Проводить гипотензивное лечение.
Профилактика судорог.
Сульфатом магния:
• Стартовая доза: 5 г сухого вещества (20 мл 25% р-ра) в/в медленно в течении 5-10 минут.
• Поддерживающая доза: 1-2 г в час сухого вещества сульфата магния при помощи шприца-дозатора (со скоростью 4-8 мл/час).
Продолжительность непрерывного в/в введения в течение 12-24 часов. Поддерживающие дозы в зависимости от уровня АД и стабилизации.
Гипотензивное лечение.
Проводится при умеренной гипертензии (АД 140-159/90-109 мм.рт.ст.) и при тяжелой гипертензии (АД 160/110 мм рт.ст. и выше), согласно протокола диагностики и лечения артериальной гипертензии у беременных (приказ МЗ РК от 7 апреля 2010 г. № 239).
Нужно избегать резкого снижения АД, так как это может ухудшить маточно-плацентаную перфузию и состояние плода. Диастолическое АД нужно поддерживать в пределах 90-100 мм рт.ст.
Срочная коррекция АД:
- нифедипин 10 мг каждые 20 минут.
Плановая коррекция АД:
- метилдопа 250-500мг 2-4 раза в день, максимальная суточная доза 2 г;
- нифедипин10-20 мг до 4 раз в день, максимальная доза 80 мг.
5. Оценочный лист при септических состояниях, сепсисе
(догоспитальная помощь на уровне ПМСП)
| Компоненты действий медицинского персонала | Критерии оценки состояния и лечебные мероприятия | Время (мин) | Затраченное время по факту (мин) | Объем выполнен. лечебных мероприятий | Баллы |
| Выполнено (+) 1 балл; не выполнено (-) 0 баллов | |||||
| Оценка акушерского и соматического анамнеза | 1.Срок беременности | 10 мин | |||
| 2.Дата и место родов | |||||
| 3.Метод родоразрешения | |||||
| 4.Время появления симптомов | |||||
| 5.Проведенное лечение | |||||
| Оценка и мониторинг общего состояния | 1.Температура | ||||
| 2.ЧСС и наполнение пульса | |||||
| 3.АД | |||||
| 4.Частота дыхания, аускультация легких | |||||
| 5.Характер болевого синдрома | |||||
| 6.Симптомы раздражения брюшины | |||||
| 7.Состояние молочных желез | |||||
| 8.Состояние матки | |||||
| 9.Характер выделений из половых путей | |||||
| Действия медицинского персонала | 1.Определить профиль стационара госпитализации | 10 мин | |||
| Лечение симптомов шока (при их наличии) | 1.Катетеризация 2 периферических вен (катетер №№ 14,16) | ||||
| 2.Инфузия изотонического раствора натрия со скоростью 1 л за 15 минут | |||||
| 3.Поддерживать АД > 100 мм.рт.ст. | |||||
| 4.Увлажненный кислород | |||||
| Информирование соответствующего стационара о транспортировке пациентки | 5 мин | ||||
| Транспортировка в ближайший стационар специализированной помощи(при наличии симптомов шока - с включенными проблесковыми маячками и сиреной) | 15-20 мин | ||||
| Общее количество времени до госпитализации в стационар | 40-45 мин |
17-22 баллов: объем лечебно-диагностических мероприятий выполнен полностью (отлично)
12-16 баллов: объем лечебно-диагностических мероприятий выполнен не в полном объеме (хорошо)
3-11 баллов: объем лечебно-диагностических мероприятий выполнен частично (удовлетворительно)
0-3: объем лечебно-диагностических мероприятий не выполнен (неудовлетворительно)
Примечание:
Основные причины септических состояний и сепсиса в акушерстве являются - пиелонефрит, пневмония, септический аборт, а также гнойно-септические осложнения в послеродовом периоде - мастит, метроэндометрит после кесарева сечения или послеродовый метроэндометрит, абсцесс (флегмона) послеоперационной раны.






