Лекція № 6
«Тактика медичної сестри при гемотрансфузіях»
з дисципліни: «Медсестринство в хірургії»
Викладач: Гайдамака В.К.
м. Берислав
План
1. Основні положення сучасної трансфузіології.
2. Участь медичної сестри в інфузійно – трансфузійній терапії.
3. Поняття про систему АВ0.
4. Поняття про резус – фактор.
5. Роль медичної сестри в організації заходів перед переливанням крові.
6. Визначення груп крові за допомогою стандартних сироваток.
7. Визначення груп крові за допомогою цоліклонів анти – А, анти – В.
8. Визначення резус – фактор – належності експрес методом.
9. Визначення придатності донорської крові до переливання.
10. Проби на сумісність крові.
11. Обсяг дій медичної сестри під час трансфузії.
12. документальне оформлення трансфузій.
Мета:
- вивчити систему груп крові АВО і систему резус; показання, протипоказання до переливання крові та її компонентів;
- оволодіти методикою визначення груп крові за допомогою стандартних сироваток і цоліклонів анти-А і анти-В, а також проведення проб на сумісність крові донора і реципієнта.
Про цілющі властивості крові люди дізналися дуже давно. Наука про гемотрансфузію бере початок з давніх часів. Гіппократ пропонував пити кров психічно хворим і епілептикам. У творах Плінія, Цельса, Гомера є відомості про те, що слабким людям і людям похилого віку давали пити кров вмираючих гладіаторів. Початок другого періоду відносять до 1628 р., коли Гарвеем був обнародуваний закон кровообігу, в якому вчений довів існування великого кола кровообігу. Далі особливо успішно дослідження з переливання крові розвиваються у Франції, де 15 червня 1667 р. вперше людині перелито кров тварини. Великий внесок у розвиток методики переливання крові зробили російські вчені. У 1900 році бактеріолог Ландштейнер відкрив групи крові, а у 1907 р. Янський відкрив IV групу крові. Початком п’ятого періоду історії розвитку вважається 20 червня 1919 р., коли в Петрограді С.Н. Шамовим було проведено перше в світі сумісне з точки зору групи переливання крові.
Отже, инфузійно-трансфузійна терапія займає велике місце в сучасній медицині.
Інфузією називають уведення в організм рідин парентеральним шляхом, трансфузією — уведення парентеральним шляхом крові та її препаратів. Шляхами уведення в організм інфузійних і трансфузійних рідин є: підшкірне, внутрішньовенне, внутрішньоартеріальне, внутрішньокісткове — у губчасту речовину кістки.
Основним джерелом крові, її препаратів і компонентів є донорство — добровільне здавання певної частини крові та її компонентів. Людей, що дають свою кров або орган для уведення або пересадки хворим, називають донорами. Хворих, що одержують донорські органи і тканини, називають реципієнтами.
|
Існують різні групи донорів:
1. Активні донори: здають кров декілька разів на рік за власною ініціативою. Зараховують в активні донори після медичного обстеження. Кров здають безплатно або отримують за це грошову компенсацію.
2. Донори резерву — люди з рідкісними групами крові (IV Rh-), які здають кров у разі потреби.
3. Донори-родичі — здають кров разово для лікування близьких, що опинились у біді.
Перед здаванням крові потенційного донора оглядає терапевт, потім донор здає аналіз крові на RW, СНІД, кров і сечу — на загальний аналіз, робить ФГДС. Кров можна здавати по 400 мл, 1 раз на 1,5—2 міс, але не більше 5 разів. Основний вид донорства — доброчинне донорство.
ДІЯ ПЕРЕЛИТОЇ КРОВІ
НА ОРГАНІЗМ РЕЦИПІЄНТА
Дія перелитої крові на організм реципієнта зумовлена складними регуляторними механізмами. Перелита кров діє на елементи нервової рецепції, а також ферментні і гормональні системи тканинного обміну, зміни його на всіх рівнях — від органотканинного до молекулярного.
У першій фазі (пригнічення) в результаті неминучого порушення гомеостазу виникає короткочасний конфлікт. Ця фаза є нетривалою.
Друга фаза триває довше. Вона характеризується посиленням фізіологічних процесів, які мають захисно-пристосувальне значення.
Переливання крові справляє такий ефект на організм реципієнта:
1. Замісний ефект.
Замісна дія полягає у поповненні втраченої організмом частини крові. Еритроцити, уведені в організм, відновлюють об'єм крові та її газопровідну функцію. Лейкоцити підвищують імунну здатність організму. Тромбоцити коригують систему згортання крові. Плазма й альбумін мають гемодинамічну дію. Імуноглобуліни плазми створюють пасивний імунітет. Фактори згортання крові і фібринолізу регулюють агрегатний стан крові. Живильні речовини, що вводяться разом з кров'ю (білки, жири і вуглеводи), включаються в ланцюг біохімічних реакцій.
Еритроцити перелитої крові функціонують у судинному руслі реципієнта протягом 30 діб і більше. Клітини білої крові покидають судинне русло незабаром після переливання, білки плазми донорської крові циркулюють у судинному руслі реципієнта 18—36 днів.
2. Гемодинамічний ефект.
Переливання крові має всебічну дію на серцево-судинну систему. У хворих з гострою крововтратою і травматичним шоком воно призводить до різкого збільшення ОЦК, збільшення припливу венозної крові до правих відділів серця, посилення роботи серця і підвищення хвилинного об'єму крові.
Пожвавлюється мікроциркуляція: артеріоли і венули розширюються, розкривається мережа капілярів, у них прискорюється рух крові, скорочуються артеріовенозні шунти, унаслідок чого витікання крові припиняється. Протягом 24—48 год після переливання крові у хворого посилюється приплив тканинної лімфи в кровоносне русло, унаслідок чого об'єм ОЦК стає ще більшим. Тому інколи приріст ОЦК перевищує об'єм перелитої крові.
3. Імунологічний ефект.
З перелитою кров'ю вводять гранулоцити, макрофагальні клітини, лімфоцити, комплементи, імуноглобуліни, антибактеріальні й антитоксинні антитіла. Зростає фагоцитарна активність лейкоцитів, активується утворення антитіл.
4. Гемостатичний ефект.
Перелита кров стимулює систему гемостазу реципієнта, викликає помірну коагуляцію, що зумовлена збільшенням тромбопластичної і зменшенням антикоагулянтної активності крові.
5. Стимулювальний ефект.
Переливання крові спричинює в організмі зміни, схожі на стрес. Відбувається стимуляція гіпоталамо-гіпофізарно-адреналінової системи, що підтверджується збільшенням вмісту кортикостероїдів у крові і сечі реципієнтів у посттрансфузій-ний період. У реципієнтів підвищується основний обмін, збільшується дихальний коефіцієнт, посилюється газообмін.
За видом використовуваної крові методи переливання можна поділити на дві принципово різні групи.
І. Аутогемотрансфузія (переливання власної крові):
- трансфузія заздалегідь заготовленої крові;
- реінфузія крові.
Полягає в переливанні хворому власної крові, що вилилась у закриті порожнини організму.
II. Переливання донорської крові:
- пряме переливання (кров переливається безпосередньо від донора хворому без її консервування);
- непряме переливання (переливається заготовлена в спеціальних флаконах (пакетах) кров з консервантами);
- обмінне переливання (є поєднанням кровопускання і заміщувального переливання крові, обидві операції здійснюють одночасно).
Показання і протипоказання до переливання крові та її компонентів поділяють на абсолютні й відносні.
Абсолютні показання:
- гостра крововтрата понад 15 % ОЦК;
- травматичний шок;
- тяжкі операції, що супроводжуються значним ушкодженням тканин і кровотечею.
Відносні показання:
- анемія;
- захворювання запального характеру з тяжкою інтоксикацією;
- невпинна кровотеча, порушення системи згортання;
- зниження імунного статусу організму;
- тривалі хронічні запальні процеси зі зниженням регенерації і реактивності;
- деякі отруєння.
Абсолютні протипоказання:
- гостра серцево-легенева недостатність, що супроводжується набряком легень;
- інфаркт міокарда.
Відносні протипоказання:
- свіжі тромбози і емболії;
- тяжкі порушення мозкового кровообігу;
- септичний ендокардит;
- вади серця;
- гіпертонічна хвороба III стадії;
- тяжкі функціональні порушення печінки і нирок;
- захворювання, пов'язані з алергізацією організму;
- гострий або дисемінований туберкульоз;
- ревматизм.
Як відомо, на поверхні еритроцитів знаходяться аглютиногени (А і В) — білкові речовини, які за своєю біологічною природою є антигенами. У плазмі наявні аглютиніни (а і 6) — тобто білки, що належать до фракції у-глобулінів і за своєю природою є антитілами. Залежно від наявності або відсутності того чи іншого аглютиногену або аглютиніну було виявлено 4 групи крові:
I група — в еритроцитах аглютиногенів немає, а в плазмі наявні аглютиніни α і β;
II група — в еритроцитах наявний аглютиноген А, у плазмі — аглютинін β;
III група — в еритроцитах наявний аглютиноген В, у плазмі — аглютинін α;
IV група — в еритроцитах наявні аглютиногени А і В, у плазмі аглютинінів немає.
Групові властивості крові передаються спадково за класичними законами генетики.
Таким чином, у крові людини немає однойменних аглютиногенів і аглютинінів. При зустрічі однойменних аглютиногенів і аглютинінів відбувається склеювання еритроцитів (аглютинація). Згодом аглютинація в організмі реципієнта призводить до руйнування еритроцитів, тобто до гемолізу.
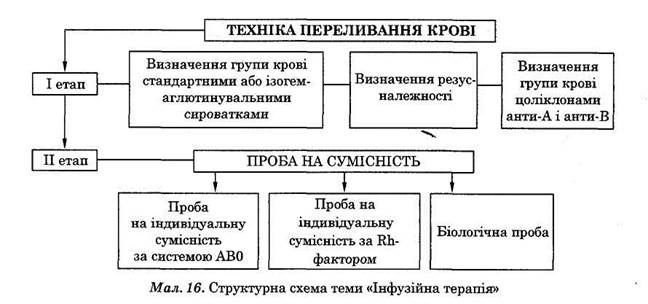
Групова належність крові за системою АВО визначається за допомогою реакції аглютинації. Нині існує три способи визначення груп крові за системою АВО:
- простою реакцією за стандартними ізогемаглютинувальними сироватками;
- за стандартними ізогемаглютинувальними сироватками та стандартними еритроцитами (перехресний спосіб);
- за допомогою моноклональних антитіл (цоліклонів анти-А та анти-В).
Ми детально зупинимось на визначенні групи крові простою реакцією і за допомогою цоліклонів.
ВИЗНАЧЕННЯ ГРУП КРОВІ ПРОСТОЮ РЕАКЦІЄЮ
Здійснюється серіями стандартних сироваток груп 0(1), А(П), В(Ш); коли ж визначається IV група крові — АВ(ІУ), необхідно для контролю мати стандартну гемаглютинувальну сироватку АВ(ІУ).
Порядок визначення груп крові такий.
1. Одягнутись згідно з наказом №720 про санітарно-епідеміологічний режим: халат, шапочка, маска, окуляри, рукавички, фартух.
2. Планшетку знежирити ватяною кулькою, змоченою 70 % спиртом, і підписати. Нанести кров із флакона, вени, пальця у вічко з досліджуваною кров'ю.
3. Наносити стандартні сироватки перших трьох груп двох серій очними піпетками по 2 краплі. Скляною паличкою кров перенести з вічка з досліджуваною кров'ю до сироватки (у співвідношенні 1: 10) та змішувати щоразу, міняючи палички.
4. Похитуючи планшетку, засікти 3 хв.
5. Наносити фізіологічний розчин очною піпеткою по 1 краплі у вічка, де відбулася реакція аглютинації, для виключення помилкової аглютинації.
6. Засікти ще 2 хв.
7. Оцінити результат; загальний час визначення групи крові — 5 хв.
Умови: достатнє освітлення, краще природне; температура навколишнього середовшца 15—25 °С.
8. Увесь відпрацьований матеріал (ватяні кульки) утилізувати у спеціальному контейнері і піддати дезінфекції (замочити у 5 % розчині хлораміну на 1 год — окремо рукавички і скляні, металеві предмети). Оцінювання результату:
- якщо реакція аглютинації в двох серіях перших трьох груп відсутня, то це І група крові;
- якщо реакція аглютинації спостерігається у вічках першої і третьої групи, то це II група;
- якщо реакція аглютинації спостерігається у вічках першої і другої групи, то це ПІ група;
- якщо реакція аглютинації спостерігається у вічках трьох груп, то допускається IV група крові.
ПОМИЛКИ ПРИ ВИЗНАЧЕННІ ГРУП КРОВІ
Розрізняють 3 види помилок:
- помилки, пов'язані з недоліками техніки дослідження;
- помилки, пов'язані з недоброякісністю стандартних сироваток;
- помилки, пов'язані з біологічними особливостями випробовуваної крові.
Помилки технічного характеру:
1. Неправильне розташування сироваток на тарілці.
2. Змішування сироваток різних груп.
3. Неправильне кількісне співвідношення сироватки та еритроцитів.
4. Оцінювання результату реакції раніше 5 хв.
5. Недотримання температури в приміщенні, де проводиться визначення.
6. Промивання піпеток водою або іншими розчинами, а не фізіологічним розчином.
7. Не додано фізіологічний розчин перед оцінюванням результату.
8. Визначення групи крові в старому, інфікованому зразку крові.
Помилки, пов'язані з недоброякісністю стандартних сироваток:
1. Використання стандартних сироваток з непридатним терміном.
2. Використання неактивних стандартних сироваток (титр нижче 32 од.).
3. Використання інфікованих або гнилих сироваток.
Помилки, пов'язані з біологічними особливостями випробовуваної крові:
1. Наявність у випробовуваних еритроцитах слабкого аглютиногену.
2. Властивість еритроцитів давати аглютинацію з усіма стандартними сироватками, незалежно від групової належності (феномен панаглютинації) при захворюваннях системи крові, печінки тощо.






