Хронический одонтогенный остеомиелит (osteomyelitis odontogenica chronica) у детей обычно является следствием острого, в течении которого возникли осложнения или лечение его было проведено несвоевременно и не в полном объеме. Переход острой стадии остеомиелита в хроническую у детей происходит зна-чительно быстрее, чем у взрослых (на 7-9-е сутки от начала заболевания), что зависит от многих причин:
1) наличия признаков вторичной иммуносупрессии (хронические сопутствующие, недавно перенесенные острые заболевания или обострение хронических);
2) снижения иммунной реактивности организма (количества Т-лимфоцитов, IgM, IgG; функциональной активности лимфоцитов);
3) позднего обращения к врачу;
4) несвоевременного и неправильного установления диагноза;
5) нерационального лечения (позднее удаление „причинного" зуба; неправильное вскрытие абсцесса или флегмоны; неадекватное назначение медикаментов);
6) несбалансированного и неполноценного питания, ослабляющего организм ребенка.
Хронический одонтогенный остеомиелит чаще развивается на нижней челюсти у детей 5-10 лет. Для него характерны периодические обострения и затяжное течение.
В зависимости от процессов (деструктивных или продуктивных), которые преобладают в кости челюсти, различают три клинико-рентгенологические формы хронического остеомиелита: деструктивную, продуктивную и деструктивно-продуктивную.
Деструктивная форма хронического остеомиелита наблюдается на нижней челюсти у изможденных, ослабленных детей, преимущественно 4-6-летнего возраста.
Жалобы детей (или их родителей) — на периодическое повышение температуры тела до субфебрильной, припухлость прилежащих к челюсти тканей, наличие свищей с гнойным отделяемым, привкус гноя во рту, деформацию челюстей и лица и т.п. В анамнезе — острый одонтогенный остеомиелит.
Клиника. Интоксикация организма незначительная, но ее признаки наблюдаются на протяжении всего периода болезни: температура тела субфебрильная, аппетит снижен, ребенок быстро утомляется; возникают изменения показателей периферической крови (лейкоцитоз, лейкопения, повышение СОЭ) и мочи (наличие белка, лейкоцитов).
Деформация лица обусловлена воспалительной инфильтрацией мягких тканей вокруг очага в челюсти. Регионарные лимфатические узлы увеличенные, подвижные и практически безболезненные. Альвеолярный отросток на стороне
Газдел л
Воспалительные заболевания челюстно-лицевой области
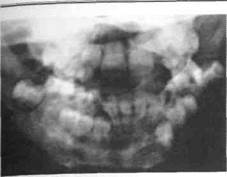
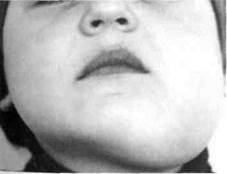
| Рис.38. Ортопантомограмма ребенка с хроническим одонтогенным остеомиелитом нижней челюсти (деструктивная форма) |
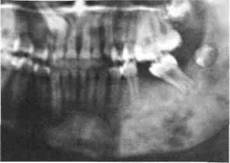
| Рис.39. Удаленные секвестры нижней челюсти того же пациента |
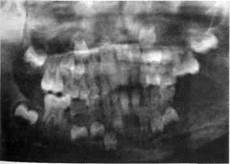
| Рис.40. Ребенок с хроническим одонтогенным гиперпластическим остеомиелитом левой половины нижней челюсти |
поражения увеличен обычно с обеих сторон (рис. 35). "Причинный" зуб или удален ранее, или находится в лунке. Коронка его разрушена, реакция на перкуссию может быть положительной. Расположенные рядом зубы подвижные (I—II ст.), нелеченые или недолеченные. Шейки и верхняя треть корней оголенные, некоторые зубы могут изменять свое положение (рис. 36). Слизистая оболочка в этом участке отечная, синюшная. На альвеолярном отростке появляются свищи с гнойным отделяемым и „выбухающими" грануляциями, которые могут локализоваться с обеих его сторон, на твердом нёбе (рис. 37), снаружи на рубцах после вскрытия флегмон и абсцессов. Грануляционная ткань, как и сам свищ, — это реакция на инородное тело, которым является сформированный секвестр. Обычно вокруг последнего секвестральная коробка не образуется. При задержке гнойного отделяемого, что нередко наблюдается в хронической стадии остеомиелита, возникает обострение воспалительного процесса. Тогда развиваются абсцессы и флегмоны в околочелюстных тканях, что сопровождается ухудшением общего состояния больного, усилением боли, повышением температуры тела.
Наличие дополнительных клинических признаков будет зависеть от локализации процесса — на нижней или на верхней челюсти. Так, при поражении угла и ветви нижней челюсти может определяться тризм, тела — симптом Венсана.
Первые рентгенологические признаки деструкции костной ткани появляются на 10-14-е сутки заболевания. Формирование секвестров на верхней челюсти происходит на 2-3-и сутки, нижней — позже, на 3-4-й неделе. У маленьких детей (4-6 лет) чаще формиру-
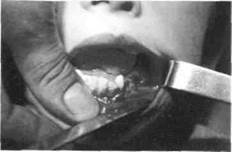
Рис. 35. Больной с хроническим одонтогенным остеомиелитом левой половины нижней челюсти (вместо "причинного" удалены несколько рядом расположенных зубов)
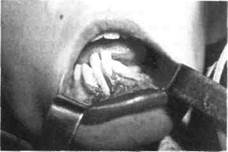
Рис. 36. Ребенок с хроническим одонто-генным остеомиелитом (деструктивная форма) левой половины нижней челюсти
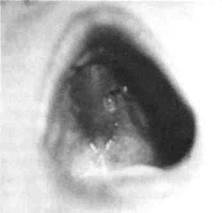
Рис. 37. Полость рта ребенка с хроническим одонтогенным остеомиелитом (деструктивная форма) левой верхней челюсти и дефектом тканей отдела твердого нёба
|
ются секвестры средних и больших размеров (рис. 38, 39), у детей старшего возраста — мелкие, способные рассасываться и выделяться через свищи. Очаг деструкции не имеет четких границ. Окончательные границы деструкции устанавливаются к концу 6-7-й недели от первых проявлений заболевания.
Продуктивная форма (гиперпластическая) остеомиелита возникает в период интенсивного роста лицевого скелета (9-12 лет), чаще локализуется на нижней челюсти.

|
Жалобы детей (или их родителей) — на наличие деформации лица в участке воспаления. В анамнезе — острый одонтогенный остеомиелит, периодическое увеличение деформации и ее болезненность.
Клиника. Общее состояние ребенка практически не изменено. Симптомы интоксикации незначительные, они становятся выраженее в период обострения процесса.
|
Местно — деформация лица за счет увеличенной в объеме кости в участке воспалительного очага (рис. 40). Мягкие ткани вокруг нее не изменены. Регионарные лимфоузлы увеличены, малоподвижные, при длительном заболевании могут сливаться между собой с образованием конгломератов. Рот открывается свободно. Альвеолярный отросток в остеомиелическом очаге деформирован, плотный, слабоболезненный при пальпации. Слизистая оболочка здесь несколько синюшного цвета, отечная. Может быть "причинный" разрушенный зуб, перкуссия которого незначительно болезненна. Рядом расположенные зубы
неподвижные, могут быть ранее леченные. Свищей нет. Лабораторные показатели свидетельствуют о вялом хроническом процессе. Кроме того, наблюдается снижение количества Т-лимфоцитов и их бласттрансформирующей способности, что является тестом при дифференциальной диагностике с фиброзной дисплазией.
Рентгенологически определяется увеличение объема кости за счет эндосталь-ного и периостального построения костной ткани. Наблюдаются отдельные
Раздел 3
Воспалительные заболевания челюстно-лицевой области
|
участки уплотнения кости — зоны остеосклероза, а также периостальная реакция, проявляющаяся на рентгенограмме тенью оссифицированной ткани, образованной периостом.
Деструктивно-продуктивная форма хронического одонтогенного остеомиелита — наиболее частое следствие острого воспаления кости у детей 7-12 лет. В зависимости от того, какие процессы преобладают в кости — гибели или построения ее, клинические проявления по- Рис- 41 ■ Рентгенограмма ребенка с хрони-добны деструктивной или продуктив- чесшм °Д°нтогенным остеомиелитом ле-
вой половины нижней челюсти (деструктивной форме. Может формироваться но-продуктивная форма) большое количество мелких секвестров,
способных самостоятельно рассасываться или выделяться через свищи. На рентгенограмме можно увидеть лизис кости в виде отдельных мелких очагов разрежения, процессы эндостальной перестройки —очаги разрежения чередуются с участками остеосклероза, что приводит к возникновению грубопятнистого рисунка кости. Наблюдается активное периостальное наслоение кости (рис. 41).
Дифференциальную диагностику хронического остеомиелита следует проводить с хроническим периоститом, подкожной мигрирующей гранулёмой лица, туберкулезом, актиномикозом, саркомой Юинга, фиброзной дисплазией, остеобластокластомой, эозинофильной гранулёмой.
Лечение. Объем помощи при хроническом остеомиелите зависит от характера и распространенности воспалительного процесса в кости, общего состояния ребенка. Антибактериальные препараты при хроническом одонтогенном остеомиелите в стадии ремиссии назначать нецелесообразно, при обострении процесса эффективными являются остеотропные антибиотики.
Основное внимание отводится назначению лекарственных средств, повышающих иммунные и регенераторные свойства организма (пентоксил, нуклеинат натрия, рибомунил, тонзилоген); анаболическим препаратам (ретаболил, нерабол); микробным полисахаридам — (продигиозан; препаратам кальция (глюконат кальция, глицерофосфат кальция, биокальцевит)). Кроме того, проводится витамино-(витамины А, В, С, D, Е) и антигистаминная терапия. Пища должна быть обогащена витаминами, микроэлементами (преимущественно молочно-растительная).
Местное лечение деструктивной формы хронического остеомиелита предусматривает удаление "причинного" зуба, если он остался, дренирование очага воспаления через свищ путем его промывания антисептиками и протеолитичес-кими ферментами для ускорения рассасывания секвестров. Если эти действия не эффективны, проводят вскрытие надкостницы с обеих сторон альвеолярного отростка в участке воспаления. Раны дренируют резиновыми полосками и промывают теми же лекарственными средствами, что и свищи. Для ускорения процессов регенерации в кости и повышения местного иммунитета назначают под-надкостничное введение левамизола (0,1 мг левамизола на 0,1 мл изотонического раствора).
Секвестрэктомию у ребенка выполняют при наличии:
1. "Выбухающих" из свища грануляций.
2. На рентгенограмме — больших секвестров, которые полностью отделились от материнской кости.
3. Погибших зачатков зубов.
Следует отметить, что при проведении секвестрэктомии у детей ткани секве-стральной капсулы не разрушают и не выскабливают. В послеоперационный период назначают противовоспалительную терапию.
При продуктивной форме одонтогенного остеомиелита лечение предусматривает выявление и удаление "причинного" зуба, вскрытие надкостницы и дренирование очага воспаления. После этого назначают физпроцедуры, направленные на рассасывание инфильтратов. При образовании массивных костных наслоений последние удаляют, а рану дренируют.
Возможными осложнениями хронического остеомиелита у детей могут быть:
— ближайшие — образование абсцессов, флегмон, патологических переломов, обострение хронического остеомиелита;
— отдаленные — рубцовые деформации мягких тканей; деформации челюстей за счет дефекта костной ткани или гиперостоза; облитерация верхнечелюстной пазухи; формирование ложного сустава на нижней челюсти; недоразвитие челюсти; адентия; анкилоз.
Частота возникновения перечисленных осложнений тем больше, чем меньше возраст ребенка и больше объем поражения костной ткани.
Профилактикой хронического одонтогенного остеомиелита и его осложнений являются:
— выявление и лечение одонтогенных очагов воспаления;
— своевременно начатое и проведенное в полном объеме адекватное лечение
острого и хронического остеомиелита.
|
Одним из объективных методов контроля эффективности проведенного лечения разных форм остеомиелита является рентгенологический. С помощью последнего наблюдают за процессами восстановления структуры костной ткани (рис. 42).
| Рис. 42. Ортопантомограмма ребенка с хроническим одонтогенным остеомиелитом нижней челюсти (деструктивная форма) через 9 мес после лечения. Определяется значительная деформация тела в участке удаленных 46 и зачатка 47 зубов |
Все дети, перенесшие одонтогенный остеомиелит с деструкцией костной ткани и гибелью зачатков зубов, должны находиться на диспансерном учете для своевременного оказания им орто-донтической, ортопедической и хирургической помощи, направленной на предотвращение и устранение зубоче-люстных деформаций, нормализацию функции жевания.
Раздел 3
Воспалительные заболевания челюстно-лицевой области
ГАЙМОРИТЫ
Гайморит (haigmoritis) — это воспаление слизистой оболочки верхнечелюстных пазух.
Верхнечелюстная пазуха — самая большая воздухоносная пазуха, расположенная в толще верхней челюсти. Внутренней стенкой верхнечелюстной пазухи является наружная стенка полости носа, которая проецируется на нижний и средний носовые ходы. На ней есть отверстие, через которое пазуха соединяется с полостью носа в переднем отделе среднего носового хода, что очень важно учитывать при лечении гайморита у детей старшего возраста. Поскольку уровень жидкости расположен ниже этого отверстия, пункцию следует делать через нижний носовой ход. Отверстие имеет диаметр от 2 до 5 мм и переходит в косой канал длиной 2-19 мм, чем и объясняется затрудненный отток экссудата. Внутренняя стенка в верхнезаднем отделе интимно соединена с клетками решетчатого лабиринта, в связи с чем возможно распространение воспаления в этом направлении.
Верхняя стенка верхнечелюстной пазухи является нижней стенкой глазницы. Передняя стенка — лицевая — прикрыта мягкими тканями щеки и доступна для пальпации. Здесь расположена клыковая ямка, выше которой через подглазничное отверстие выходит вторая ветвь тройничного нерва. Задняя стенка является продолжением наружной, граничит с крылонёбной и подвисочной ямками и образована скуловым отростком верхней челюсти и бугром ее.
Нижняя стенка пазухи — задний отдел альвеолярного отростка верхней челюсти. Именно она тесно граничит с лунками первого и второго больших коренных зубов и обоих малых. Иногда костная ткань над верхушками корней названных зубов отсутствует и они могут быть покрыты непосредственно слизистой оболочкой верхнечелюстной пазухи. Поэтому воспалительные процессы верхушек корней могут вызывать воспаление верхнечелюстной пазухи — одонтогенный гайморит.
Наружная стенка пазухи отвечает бугру верхней челюсти.
У детей младшего возраста одонтогенные гаймориты не возникают, так как верхнечелюстная пазуха расположена значительно выше (окончательно она "опускается" книзу к 15-16 годам), а у детей среднего и старшего возраста преобладают посттравматические или возникающие per continuitatem или при нагноении кист, вросших в верхнечелюстную пазуху. Хирургам-стоматологам чаще приходится иметь дело с одонтогенными гайморитами, которые бывают острыми, хроническими и обострившимися хроническими.






