Иерсиниоз и псевдотуберкулез - зоонозные природно-антропоургические бактериальные инфекционные болезни с фекально-оральным механизмом передачи. Эпидемиология этих инфекционных болезней во многом определяется биологическими особенностями возбудителя.
Основные вопросы темы
1. Характеристика возбудителя.
2. Источники возбудителя инфекции.
3. Проявления эпидемического процесса.
4. Профилактические и противоэпидемические мероприятия, их направленность.
Возбудители - бактерии семейства Enterobacteriaceae рода Yersinia. Y. enterocolitica имеет антигенное родство с некоторыми представителями семейства энтеробактерий (сальмонеллы, шигеллы, эшерихии), а также с возбудителем туляремии и холерным вибрионом. Иерсинии серовара О9 сходны по антигенной структуре с бруцеллами - это обстоятельство надо учитывать при трактовке серологических реакций. Y. pseudotuberculosis более вирулентна, чем Y. enterocolitica.
Иерсинии широко распространены в природе, часто обнаруживаются у грызунов (рис. 8).
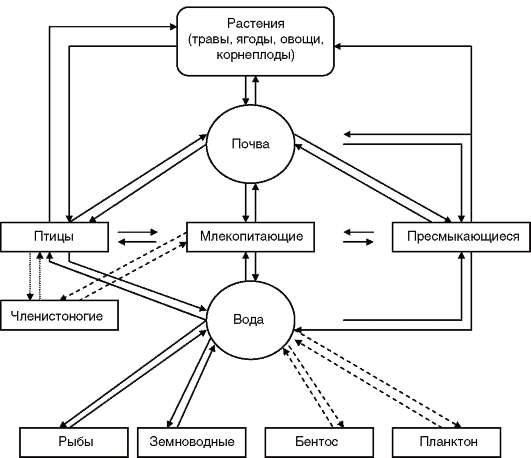
Рис. 8. Циркуляция иерсиний в природе (по Г.П. Сомову)
Возбудителей иерсиниоза и псевдотуберкулеза отличает нетребовательность к условиям роста и питательным средам, они выживают и размножаются при низких температурах, в широком диапазоне рН среды.
Оптимальная температура для роста 22-28 °С, однако иерсинии могут размножаться и при температуре 0-4 °С, т.е. в условиях бытового холодильника. В силу их способности расти при более низком температурном режиме, эти возбудители отнесены к психрофилам. При нагревании до 70-80 °С (температура пастеризации молока) в течение 30 мин они могут оставаться жизнеспособными, при кипячении быстро погибают. Иерсинии хорошо переносят низкие температуры, неоднократное замораживание и оттаивание субстратов, в которых они содержатся. Бактерии нестойки к высушиванию, солнечному свету и дезинфектантам.
Резервуар и источники возбудителя инфекции. Различают природные и антропоургические очаги иерсиниозов. Источники возбудителя иерсиниоза и псевдотуберкулеза многообразны (в основном синантропные и дико живущие грызуны, различные виды животных, птицы). Оба возбудителя обнаруживают в природе у грызунов, в частности у полевок, больных и носителей; бактерии находятся в кишечнике, откуда они выделяются в окружающую среду, заражая почву и воду, где могут длительно сохраняться. В контролируемых экспериментах установлено, что в почве иерсинии могут существовать до 128 дней и более, в воде открытых водоемов - до 1 мес, в кипяченой воде - до 1 года.
В популяции мышевидных грызунов в определенных биотопах формируются природные очаги. В цепь естественной циркуляции иерсиний включаются сельскохозяйственные и домашние животные (крупный рогатый скот, свиньи, овцы, кошки, собаки). Инфицирование сельскохозяйственных животных происходит за счет кормов - сенажа, травяной муки; распространению инфекции способствуют антисанитарные условия содержания животных. У животных может быть носительство, малосимптомные и типичные формы: у коров - диареи и маститы, у свиней - артриты и носительство иерсинии в носоглоточном кольце; такие же клинические проявления инфекции наблюдают у овец и коз. Контаминированный иерсиниями инвентарь, посуда, молоко способствуют распространению инфекции. Рост численности синантропных грызунов (крысы и мыши) также создает мощный резервуар возбудителя иерсиниоза. Заселяя овощехранилища, склады и базы, грызуны загрязняют своими выделениями хранящиеся овощи, фрукты, корнеплоды и другие пищевые продукты, что приводит к заражению их иерсиниями.
При эпидемиологических обследованиях очагов иерсиниоза со спорадическими случаями болезни и вспышек выявляют последовательно возникающие заболевания в семьях, что дает основание считать иерсиниоз зооантропонозной инфекцией. Клинические проявления у людей могут быть многообразными - от бессимптомных до клинически выраженных, которые классифицируют как гастроинтестинальная, абдоминальная, генерализованная и вторично-очаговая форма заболевания. В начале болезни при симптомах фарингита иерсинии обнаруживают в носоглотке. Выделение иерсиний от людей происходит с калом и мочой. В некоторых случаях носительство возбудителя может продолжаться длительный срок после перенесенной болезни. Характеристика источников инфекции приведена на схеме 13.
Схема 13. Характеристика источников инфекции при иерсиниозе и псевдотуберкулезе

Механизм передачи возбудителя - фекально-оральный, его реализация происходит главным образом пищевым путем. Основное значение в качестве факторов передачи при псевдотуберкулезе имеют продукты растительного происхождения (овощи, корнеплоды, зелень, фрукты), реже - вода открытых водоемов. Растительная продукция подвергается инфицированию при закладке на хранение, кроме того, растения могут быть инфицированы иерсиниями во время выращивания (на полях, в теплицах) и при поливе водой, контаминированной возбудителем. В овощехранилищах и складских помещениях при нарушении температурно-влажностного режима и заселении их инфицированными грызунами может происходить накопление возбудителя на овощах, корнеплодах, контаминация тары, стен и пола.
Потенциальная опасность всех перечисленных факторов передачи иерсиний может быть устранена при соблюдении технологических условий уборки овощей на полях, сортировке их при закладывании на хранение, удалении испорченных и гниющих. Перед употреблением овощи необходимо тщательно мыть.
При кишечном иерсиниозе ведущие факторы передачи - продукты животного происхождения, употребляемые в пищу в сыром виде или при недостаточной термической обработке. Имеют значение мясные продукты, изготовленные из инфицированного мяса: вареные и ливерные колбасы, сосиски, а также инфицированное молоко. Молоко, получаемое во флягах, на предприятиях общественного питания, в детских и воинских коллективах, перед употреблением необходимо кипятить.
Значение овощей и фруктов как факторов передачи возбудителя иерсиниоза меньше, чем при псевдотуберкулезе.
Восприимчивость к иерсиниозу и псевдотуберкулезу высокая. В возрастной структуре заболевших преобладают дети. В сыворотке крови взрослых в 40-50% случаев обнаруживают антитела к иерсиниям. Это дает основание считать, что инфекционный процесс может протекать в различных клинических формах, в том числе малосимптомной и в виде носительства.
Эпидемический процесс иерсиниоза и псевдотуберкулеза характеризуется главным образом вспышками заболеваний, легко выявляемых в коллективах, объединенных общим пищеблоком, а также спорадическими случаями среди детей и взрослых. Отмечается территориальная неравномерность распределения заболеваемости иерсиниозом и псевдотуберкулезом. Сезонный подъем заболеваемости при кишечном иерсиниозе отмечается в октябре-ноябре, а при псевдотуберкулезе - в феврале-марте. Многолетняя динамика заболеваемости иерсиниозом и псевдотуберкулезом на территории РФ приведена на рис. 9, 10.
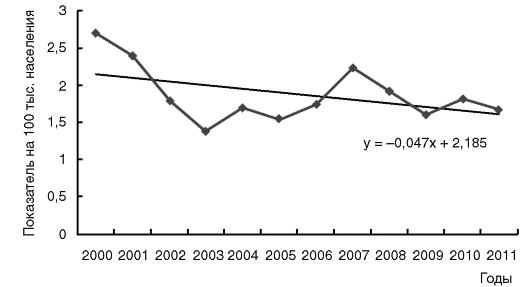
Рис. 9. Многолетняя динамика заболеваемости иерсиниозом на территории Российской Федерации в 2000-2011 гг.
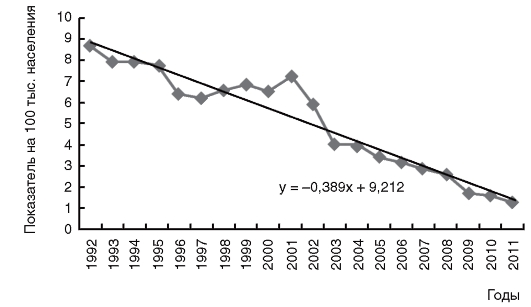
Рис. 10. Многолетняя динамика заболеваемости псевдотуберкулезом на территории Российской Федерации в 2000-2011 гг.
Заболевания регистрируют во всех возрастных и профессиональных группах. Возникновение их связано с условиями труда и качеством употребляемых пищевых продуктов. Зараженные иерсиниями пищевые продукты животного и растительного происхождения, поступающие в города, а также заражение продуктов от грызунов в складах и овощехранилищах приводят к возникновению пищевых вспышек иерсиниоза и псевдотуберкулеза. Сезонность заболеваемости в значительной степени определяется характером питания людей. Пищевые вспышки иерсиниоза в детских и других организованных коллективах возникают в любое время года, но могут быть чаще при нарушениях в работе пищеблока в период летней оздоровительной кампании. Зимой и в начале весны регистрируют «овощные вспышки», связанные с салатами из моркови, капусты, зеленого лука и других овощей, плохо обработанных при приготовлении пищи. Иерсиниями могут быть заражены любые продукты - хлебобулочные изделия, цитрусовые, яблоки и др. Наличие на пищеблоках контаминированного инвентаря (ножи, посуда, краны, полотенца) создает дополнительные возможности инфицирования людей.
Противоэпидемическая работа при выявлении больных иерсиниозом и псевдотуберкулезом предусматривает их изоляцию (по клиническим и эпидемическим показаниям). В очаге иерсиниозной инфекции проводят активное выявление больных методом опроса и осмотра, устанавливают медицинское наблюдение за людьми, находящимися в одинаковых с больным условиях по риску заражения, в течение 18 дней. От больных и подозрительных на заболевание берут пробы для проведения лабораторной диагностики. Также проводят забор проб из объектов окружающей среды для бактериологических, иммунологических и молекулярно-генетических (полимеразная цепная реакция - ПЦР) исследований. Работа в очаге должна строиться с учетом того, что при кишечном иерсиниозе возможно заражение от больных людей (бытовым путем).
Больных выписывают после полного клинического выздоровления без проведения контрольных лабораторных исследований, но не ранее 18-го дня болезни. Диспансерное наблюдение при неосложненных формах проводят в течение 1 мес, а при затяжном течении - не менее 3 мес.
Основная роль в профилактике иерсиниозов принадлежит санитарно-гигиеническим и санитарно-ветеринарным мероприятиям. Важнейшее значение имеет предупреждение инфицирования иерсиниями овощей, фруктов, для чего необходима защита пищевых продуктов от грызунов, птиц и домашних животных; санитарный надзор за пред-
приятиями системы общественного питания, контроль качества водоснабжения, контроль соблюдения технологий производства продуктов питания, их хранения и реализации. Санитарно-эпидемиологическая служба проводит бактериологический контроль за обсемененностью иерсиниями овощей, фруктов, инвентаря, тары, оборудования в овощехранилищах и теплицах, а также за контаминированностью возбудителями готовой продукции.
Ветеринарная служба контролирует соблюдение санитарно-ветеринарных и зоогигиенических правил ухода, содержания и кормления животных.
На предприятиях пищевой промышленности, объектах водоснабжения и животноводства необходимы дератизационные мероприятия.
Кампилобактериоз
Кампилобактериоз - зоонозная антропоургическая бактериальная инфекционная болезнь с фекально-оральным механизмом передачи, вызываемая бактериями семейства Campylobacteriaceae и характеризующаяся преимущественным поражением пищеварительного тракта, тенденцией к генерализации инфекционного процесса с развитием септицемии и поражением различных органов и систем.
Основные вопросы темы
1. Характеристика возбудителя.
2. Источник возбудителя инфекции и пути передачи.
3. Проявления эпидемического процесса.
4. Профилактические мероприятия.
Возбудитель - грамотрицательные бактерии семейства Campylobacteriaceae рода Campilobacter; насчитывают 27 видов, 9 подвидов и 60 биоваров кампилобактеров, различающихся по биохимическим свойствам и антигенной структуре. Ведущая этиологическая роль в инфекционной патологии человека среди известных кампилобактеров принадлежит Campilobacter jejuni и Campilobacter coli.
Морфологически кампилобактеры - спиралевидные S-образные, изогнутые в виде запятой, подвижные (имеют жгутики) бактерии. Преобладающее большинство видов кампилобактеров (С. jejuni spp., C. coli, C. lari, C. fetus spp., C. hyointestinalis, C. upsaliensis и др.) относят к микроаэрофильным бактериям: они требуют для своего роста специальных атмосферных условий с пониженным содержанием кислорода и повышенным содержанием углекислого газа.
Кампилобактеры высокочувствительны к солнечному свету и высыханию. В фекалиях сохраняются до 7 дней, в моче и почве - до 4 нед, в молоке коров при комнатной температуре - до 3 дней, а при температуре 4 °С - до 3 нед. В воде открытых водоемов кампилобактер может существовать длительно, особенно при низкой температуре. Во внешней среде бактерии не размножаются. Кампилобактеры чувствительны к дезинфектантам.
Возбудители кампилобактериоза широко распространены в природе: как комменсалы желудочно-кишечного тракта они присутствуют в кишечнике практически всех теплокровных животных и птиц, которые формируют природный резервуар кампилобактеров.
Кампилобактеры, особенно С. jejuni, становятся частой причиной острых диарейных заболеваний людей. При этом диагностика кампилобактериозных энтеритов зависит от возможностей бактериологической лаборатории, так как выращивание бактерий в лаборатории сложно. Для выделения возбудителя пробы кала засевают на элективные питательные среды, которые помещают в термостат в условия со сниженным содержанием кислорода. Предварительный ответ о выделении возбудителя получают на 3-й, окончательный - на 5-й день.
Источник возбудителя инфекции - птицы и различные виды животных, у которых может развиться болезнь или носительство. Естественными носителями кампилобактеров часто оказываются куры, свиньи и крупный рогатый скот.
Источником возбудителя кампилобактериоза может служить больной человек, реконвалесцент и бактерионоситель. Человек, больной кампилобактериозом, выделяет возбудителя в течение всего периода болезни (5-14 дней), при отсутствии этиотропной терапии формируется носительство в течение 4-6, а иногда свыше 10 нед.
Описаны заражения в семьях и единичные случаи внутрибольничного инфицирования, в частности новорожденного ребенка от матери, что свидетельствует о роли больных людей как источника инфекции.
Механизм передачи возбудителя - фекально-оральный, пути его реализации могут быть различными. Пищевой путь - через молочные, мясные продукты, овощи и фрукты. Вакуумная упаковка пищевых продуктов, полуфабрикатов и готовых блюд способствует выживаемости кампилобактеров. Может реализоваться водный путь. Возможен бытовой путь передачи детям при уходе за ними больных или носителей взрослых. Бытовой путь передачи возможен при общении с больными собаками и кошками, причем общение с больным животным чаще, чем общение с больным человеком, приводит к инфицированию кампилобактерами.
Возбудитель кампилобактериоза может передаваться человеку от сельскохозяйственных животных при уходе за ними. Описаны перинатальные формы передачи кампилобактеров: пренатальные (аборты, преждевременные роды) и неонатальные (септицемия, менингиты, энтериты новорожденных).
Восприимчивость людей к кампилобактериозу высокая. В возрастной структуре заболеваемости преобладают дети до 10 лет, включая новорожденных. Заболеваемость взрослых находится в прямой зависимости от возможностей их заражения: часто регистрируют кампилобактериоз у работников животноводческих ферм, имеющих контакт с животными, а также у всех потребителей зараженного кампилобактериями молока или воды.
Эпидемический процесс кампилобактериоза проявляется как спорадической заболеваемостью, так и возникновением крупных вспышек с пищевым или водным путем заражения. Кампилобактеры широко распространены во всех странах мира и нередко являются причиной «диареи путешественников».
Многолетняя динамика заболеваемости кампилобактериозом на территории РФ приведена на рис. 11.
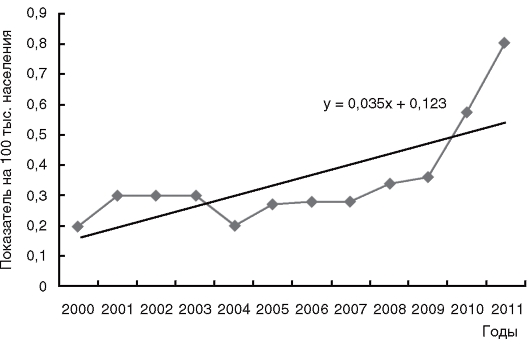
Рис. 11. Многолетняя динамика заболеваемости кампилобактериозом на территории Российской Федерации в 2000-2011 гг.
Показатели заболеваемости кампилобактериозом неодинаковы в различных странах, городских и сельских районах, в разных профессиональных группах, зависят от качества питьевой воды и пищевых продуктов. Среди людей, ухаживающих за больными животными и птицами, носительство кампилобактеров встречается в 2-3%.
Заболевания регистрируют на протяжении всего года, сезонный подъем в средней климатической полосе - летние месяцы, в южных регионах - в мае-июне, в северных регионах - в сентябре-октябре. Описаны случаи кампилобактериоза среди новорожденных; фактором риска инфицирования грудных детей становится переход на искусственное вскармливание.
Профилактические и противоэпидемические мероприятия. Широкий круг потенциальных хозяев возбудителя кампилобактериоза, высокий уровень контаминации сельскохозяйственной продукции и объектов окружающей среды увеличивают риск заражения людей, вследствие этого невозможно добиться эффективности профилактических мероприятий только за счет ужесточения контроля качества потребляемых продуктов питания. Необходим комплексный подход при разработке программ профилактики и борьбы с кампилобактериозом на конкретной территории, который включает меры профилактики кампилобактериоза в животноводстве и птицеводстве, комплекс профилактических мероприятий в пищевой и перерабатывающей промышленности (мясокомбинаты, молокозаводы и др.), а также профилактику кампилобактериоза в быту и в ЛПО.
Особое внимание при организации и проведении профилактических и противоэпидемических мероприятий при кампилобактериозе должно быть уделено ветеринарно-санитарному надзору. Предупреждение распространения болезни начинается с контроля за качеством комбикормов, соблюдения правил содержания животных и птицы в хозяйствах и фермах. Следующий этап - ветеринарно-санитарная экспертиза на бойнях и соблюдение санитарно-гигиенических требований к технологии приготовления и хранению молочных продуктов, мяса животных и птицы.
Противоэпидемические мероприятия в эпидемическом очаге такие же, как и при других кишечных инфекциях.
В очаге в течение 7 дней проводят медицинское наблюдение за людьми, находившимися в условиях, одинаковых с больным по риску заражения кампилобактериозом. От больных и подозрительных на заболевание, а также из объектов окружающей среды берут материал для лабораторных исследований. Организуют дезинфекционные и дератизационные мероприятия.
Переболевших острыми формами кампилобактериоза работников декретированных профессий, детей, посещающих детские образовательные учреждения, а также взрослых и детей, находящихся в закрытых учреждениях с круглосуточным пребыванием, допускают на работу и к посещению этих учреждений при отрицательном результате лабораторного обследования.
Диспансерное наблюдение за переболевшими кампилобактериозом ведут в течение 1 мес.






