Цель наблюдения:
1. Оценка состояния здоровья новорожденного ребенка.
2. Определение группы здоровья и группы «риска» новорожденного.
3. Составить план индивидуального наблюдения на первом месяце жизни.
4. Определить условия выхаживания, режим питания и ухода.
5. Обеспечить профилактику и своевременную диагностику заболеваний новорожденного.
6. Выяснить проведение неонатального скрининга, контроль за его результатами.
Группы новорожденных детей:
· доношенные дети – родившиеся при сроке гестации 39-40 нед.(± 2 нед.).
· недоношенные дети – родившиеся при сроке гестации менее 37 нед.
· переношенные дети – родившиеся при сроке гестации более 42 нед.
· ЗВУР – задержка в/у развития плода (м.б. у доношенных и недоношенных детей).
I. Анамнез.
Беседа с матерью или другими родственниками ребёнка с анализом следующих сведений:
1.1 Общие сведения:
· возраст родителей ребёнка;
· место и условия х проживания;
· место работы (вредное производство);
· состояние здоровья;
· вредные привычки;
· регистрация брака;
· паритет беременности и родов у матери;
· исход предыдущих беременностей (причина выкидышей, преждевременных родов);
· возраст детей от предыдущих беременностей, состояние их здоровья.
1.2. Настоящая беременность:
· запланированная или наступила спонтанно;
· срок гестации при первом обращении в женскую консультацию;
· течение беременности в первом, втором и третьем триместрах:
а) токсикоз, гестозы, их лечение,
б) заболевания женщины по триместрам беременности и их лечение.
1.3. Роды:
· в срок или преждевременные;
· причина преждевременных родов;
· самостоятельные или операция кесарева сечения, причина операции;
· продолжительность периодов родов:
а) схватки
б) потужной период
в) безводный период
· воды светлые, зелёные, с запахом;
· плацента отделилась самостоятельно или было ручное отделение, внешний вид плаценты.
1.4. Состояние новорождённого:
· оценка по шкале Апгар;
· если оценка 7 баллов и ниже – меры реанимации;
· если родился недоношенный, оценка и по шкале Сильвермана;
· параметры новорождённого:
а) масса и длина тела;
в) окружности головы и грудной клетки.
1.5. Лечение в родильном доме:
· реанимационные мероприятия;
· плановое лечение.
1.6. Диагноз при переводе ребёнка из родильного дома в стационар.
1.7. Генеалогический анамнез (изображается графически в истории болезни). В родословную важно вносить данные не только о заболевании с одинаковыми признаками у ряда родственников, но и все другие заболевания, встречающиеся у членов семьи, а также сведения о заболеваниях в трёх поколениях семьи:
· поколение больного, его братьев и сестер (сибсов), двоюродных братьев и сестёр
· поколение родителей – матери, отца, дядей и тётей
· поколение бабушек и дедушек по отцовской и материнской линиям
II. Клиническое обследование новорождённого
и недоношенного ребёнка.
Клиническое обследование следует проводить на тёплом пеленальном столике, в кувезе или в кроватке, при естественном освещении, которое способствует правильной оценке кожных покровов; при осмотре тяжело больного не следует перекладывать ребёнка для осмотра на другое место.
2.1 Оценка физического развития новорожденных детей включает:
1. Определение массы тела: взвешивание на электронных весах ежедневно в одно и то же время суток, при необходимости (отёчный синдром) дважды в сутки и чаще; при контрольном взвешивании (для определения количества высосанного ребёнком молока из материнской груди) взвешивание проводят до и после кормления, вычисляют разницу, которая показывает объём высосанного ребёнком молока.
Масса при рождении может быть:
- достаточной - от 2500 до 4000 г;
- низкой - от 2499 до 1500 г;
- очень низкой - от 1499 до 1000 г;
- экстремально (чрезвычайно) низкой - от 999 до 500 г;
- большой - от 4000 до 4500 г;
- чрезвычайно большой - более 4500 г.
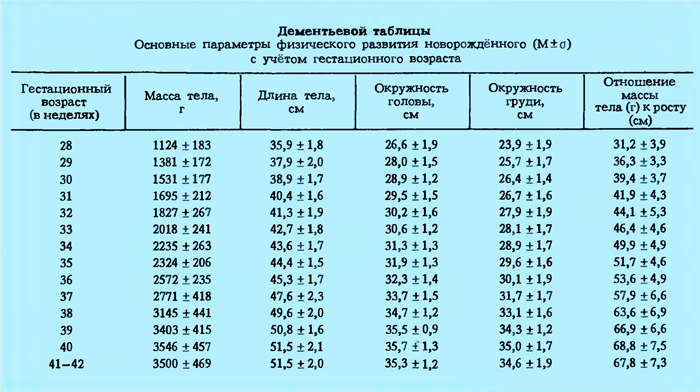
2. Измерение длины тела – от затылочного бугра до пяточных бугров со стороны спины, направляя ленту по всем изгибам туловища. Длина новорожденного в среднем варьирует от 45 до 53 см, окружность головы 32(33)–37(38) см. Для оценки показателей физического развития доношенных, недоношенных и переношенных младенцев, используют перцентильные таблицы или средние статистические показатели (таблицы Г.М. Дементьевой, см. ниже). Согласно оценочным таблицам физического развития, новорожденные могут быть разделены на 4 группы:
1) с нормальным для своего гестационного возраста физическим развитием от Р10–Р90 и колебанием в пределах ±2 сигм;
2) с низкой массой и длиной по отношению к гестационному возрасту (обусловлено замедленным внутриутробным ростом плода - ЗВУР), эти показатели будут ниже Р10 и более 2 сигмальных отклонений. К этой группе будут отнесены новорожденные:
· маловесные для срока гестации - масса тела при рождении ниже Р10, длина больше Р10,
· маленькие для срока гестации - масса тела и длина при рождении меньше Р10.
3. Определение окружности головы – измеряют через линию надбровных дуг и малый родничок; сантиметровая лента накладывается спереди над надбровными дугами, сзади – на уровне наиболее выступающей части затылочного бугра, окружность головы у новорождённого 34 – 35 см; состояние швов и родничков определяется пальпаторно, размеры родничков (большого и малого) определяются по расстоянию противоположных сторон ромба.
4. Определение окружности груди – измеряют сантиметровой лентой в состоянии покоя. Сантиметровую ленту накладывают сзади под углом лопаток, а спереди - по нижнему краю ареол. Руки ребёнка должны находиться вдоль тела. У новорождённого окружность грудной клетки 32-34 см.
5. Оценка пропорциональности телосложения (см. ниже – 2.2);
6. Оценка состояния трофики, упитанности, зрелости (см. ниже – 2.3.).
7. Выявление врожденных пороков и аномалий развития (в т.ч. стигм)
Сопоставление полученных показателей проводится с долженствующими значениями для гестационного возраста ребенка.
2.2. Оценка пропорциональности телосложения:
1. Относительно большая голова (¼ часть тела) с преобладанием мозгового отдела над лицевым, короткая шея, укороченная грудная клетка, суженная в верхней и расширенная в нижней половине, длинный выступающий живот, относительно короткие нижние конечности.
2. Окружность головы превышает окружность грудной клетки на 1-2 см.
3. Верхние конечности длиннее нижних на 0,5-1,5 см.
4. Длина рук относится к длине туловища как 1:1 (у взрослых - 1,33:1)
5. Массо-ростовой коэффициент, полученный от деления массы тела в граммах на длину тела в сантиметрах, в норме равен 60-80; при гипотрофии I степени равен 55-59, при гипотрофии II степени – 54-49, при гипотрофии Ш степени – ниже 49.
6. Для комплексной динамической оценки физического развития новорождённого с учётом гестационного возраста используются два типа таблиц: сигмальные - с использованием средних статистических показателей (М±ơ) основных параметров в зависимости от гестационного возраста или перцентильных распределений, построенных с учётом частоты распределения показателей. Согласно статистическим данным, показатели в пределах М±2ơ или Р10 - Р90 считаются нормальными для данного гестационного возраста, а показатели, отличающиеся в среднем от М на 2ơ и более или выше Р90 и ниже Р10 - резко отличающимися от нормы.
Параметры физического развития новорождённого в зависимости от гестационного возраста по таблице Дементьевой Г.М. (таблица 1.)
Таблица 1.




Характерные для здорового новорожденного пропорции нарушены у недоношенных детей, при гидроцефалии, микроцефалии, различных вариантах хондродистрофии, пороках развития скелета.






