Реферат
На тему: «Вирус кори»
Студентки КМУ
Группа 1м2
Карпенко Ю.
Корь - заболевание вирусной этиологии, сопровождающееся симптомами интоксикации, катаром верхних дыхательных путей и пятнисто-папулезной сыпью на коже.
Классификация
Классификация кори (Н. И. Нисевич, В. Ф. Учайкин, 1990)
| Тип | Тяжесть течения |
| 1. Типичная 2. Атипичная а) митигированная б) геморрагическая в) диспнойная (злокачественная) г) у привитых | Легкая Средняя Тяжелая |
Возбудитель кори РНК-содержащий вирус, малоустойчивый во внешней среде, но обладающий высокой летучестью. Источник инфекции - больной человек, который заразен для окружающих с конца инкубационного периода и в течение 3 дней после появления сыпи (при осложнениях до 10 дней). Передается только воздушно-капельным путем. В патогенезе решающее значение имеет тропизм вируса к эпителию верхних дыхательных путей, желудочно-кишечного тракта, кожи и нервной системы. Развитие осложнений при кори связано с возникающей анергией, что может приводить к обострению хронических инфекций. В последние годы доказано влияние вируса кори на развитие склерозирующего панэнцефалита. По данным ВОЗ, в мире ежегодно умирает около 1 000 000 детей от осложнений кори.
Возрастной аспект. Корью могут болеть дети любого возраста после 3 мес жизни. До 3 мес дети обладают абсолютным иммунитетом к кори, а в возрасте от 3 до 8 мес имеется относительная невосприимчивость к этой инфекции.
Диагностические критерии
Опорные признаки:
· пятна Бельского-Филатова-Коплика (белые пятнышки диаметром до 1 мм на слизистой оболочке щек напротив малых коренных зубов, окруженные воспалительной зоной гиперемии). Появляются на 2-й день болезни и исчезают через 2-3 дня, оставляя гиперемию и разрыхленность слизистой оболочки щеки;
· этапное появление сыпи на коже в течение 3 дней (лицо, туловище, конечности) на 3-4-й день от начала катарального периода;
· сыпь обильная, пятнисто-папулезная, склонная к слиянию;
· появление пигментации с 3-го дня высыпания на лице с последующим мелким отрубевидным шелушением на коже.
Факультативные признаки:
· симптомы интоксикации (повышение температуры тела, слабость, вялость, нарушение сна, раздражительность);
· катаральные явления (кашель, насморк, слезотечение, светобоязнь, блефарит);
· одутловатость лица с инъецированными склерами и отечными губами;
· повышение температуры тела с субфебрильных цифр до высоких при появлении высыпаний.
· Лабораторные и инструментальные методы исследования
· Основные методы:
· общий анализ крови (лейкопения, нейтропения, относительный лимфоцитоз, анэозинофилия);
· общий анализ мочи (возможны микропротеинурия, лейкоцитурия);
· серологическое исследование - метод парных сывороток с интервалом 7-9 дней. Первый забор крови не позже 3-го дня высыпания (4-кратное и более нарастание титра антител во второй сыворотке).
Дополнительные методы:
· выделение вируса из крови, отделяемого зева или ликвора;
· рентгенография грудной клетки;
· электроэнцефалография при осложнениях со стороны нервной системы.
Этапы обследования
В домашних условиях: сбор эпидемиологического анамнеза, объективный осмотр.
В поликлинике: общий анализ крови и мочи (сбор материала производится дома).
В клинике: серологическое обследование методом парных сывороток, выделение вируса кори, рентгенография грудной клетки, ЭЭГ.
Течение, осложнения, прогноз
Варианты клинического течения. По степени выраженности клинических симптомов выделяют типичную (см. диагностические критерии) и атипичную форму кори. К последней относится митигированная форма (корь у привитых и у детей раннего возраста). Митигированная корь возникает в тех случаях, когда введение иммуноглобулина, переливание крови или плазмы проводилось после 6-го дня инкубационного периода. В этих случаях болезнь протекает в легкой форме с нарушением этапности высыпания и слабовыраженными катаральными явлениями. Митигированная корь наблюдается и у привитых детей (при наличии остаточных антител).
Особой тяжестью отличаются токсическая и геморрагические формы. Первая характеризуется тяжелой интоксикацией, гипертермией, менингоэнцефалитическими явлениями. Вторая протекает с кровоизлияниями в кожу и слизистые оболочки, гематурией, кровавым стулом. Эти формы обычно встречаются у детей грудного возраста (после 3 мес жизни).
Критерии тяжести состояния: степень повышения температуры тела, выраженности катаральных явлений, характер высыпаний (пятнистая сыпь при легком, пятнисто-папулезная при среднетяжелом и с геморрагиями при тяжелом течении кори), наличие энцефалитической симптоматики, присоединение осложнений (тяжелое течение заболевания).
Осложнения. Выделяют ранние, обусловленные собственно вирусом кори, и поздние, возникшие в результате присоединения вторичной инфекции, вследствие развития анергии. Наиболее часты осложнения со стороны органов дыхания (пневмонии, стенозирующие ларинготрахеиты, абсцессы легкого и т. д.), желудочно-кишечного тракта (язвенные, некротические, гангренозные стоматиты, колиты, энтероколиты), нервной системы (энцефалиты, менингоэнцефалиты, энцефаломиелиты с нарушением функции тазовых органов), отиты.
Длительность заболевания. При своевременном лечении острый период составляет 6-7 дней, а продолжительность болезни до 10-14 дней, при осложнениях - до месяца.
Дифференциальный диагноз
Проводится с краснухой, скарлатиной, ОРВИ, энтеровирусными инфекциями с экзантемой, инфекционной эритемой Розенберга, сывороточной болезнью, менингококковой инфекцией с менингококцемией, псевдотуберкулезом, синдромом Стивенса-Джонсона и синдромом Лайелла.
Формулировка диагноза
Корь, типичная форма, среднетяжелое течение.
Корь, атипичная (геморрагическая) форма, тяжелое течение. Осложнение: двусторонняя очаговая бронхопневмония.
Лечебная тактика
Догоспитальный этап
Лечение больных корью проводят на дому, при этом огромное значение имеют правильно организованные гигиенические условия содержания больного, предотвращение контакта с больными и заботливый уход. Комнату, в которой находится ребенок, нужно регулярно проветривать. Необходимо обеспечить гигиеническое содержание кожи (частые обмывания кожи лица и рук, туалет видимых слизистых оболочек, частое полоскание рта).
Диета больного должна быть полноценной, легкоусвояемой (молочно-растительная). Пищу дают в жидком или полужидком виде.
Назначают комплекс витаминов с обязательным включением витамина А (5000-10 000 МЕ) и витамина С (100-200 мг/сут), десенсибилизирующие средства, отхаркивающие препараты (настой корня алтея, бромгексин, мукалтин, либексин, тусупрекс и др.), обязательный туалет глаз и полости рта (фурацилин - 1:5000, 2 % содовый раствор, витаминные капли в глаза).
Критерии правильности лечения: нормализация температуры тела на 5-й день от начала высыпания; отсутствие осложнений.
Показания к госпитализации: возраст до года; пребывание в закрытом детском учреждении; тяжелое и осложненное течение болезни; неблагоприятные бытовые условия, при которых невозможно обеспечить правильное лечение; неблагоприятная эпидемиологическая обстановка: недостаточный эффект проводимой дома терапии в первые 5-6 дней.
Госпитальный этап
Лечение проводят в зависимости от осложнений: при пневмонии - антибиотики широкого спектра действия с антистафилококковой направленностью (ампиокс, цефалоспорины, аминогликозиды), витамины; при поражениях нервной системы - дегидратационная терапия, борьба с гипертермическим синдромом, дезинтоксикация, антибиотики для предупреждения осложнений со стороны легких.
Реабилитация. В связи с развитием астенического синдрома необходимо соблюдение охранительного режима с хорошим витаминизированным питанием и сном в дневное время. Показано назначение настойки элеутерококка, женьшеня, препаратов апилака.
Профилактика и мероприятия в очаге
Вакцинация против кори проводится в 12 мес однократно, после завершения вакцинации против полиомиелита и АКДС-вакцины. Плановая ревакцинация в 6 лет перед поступлением в школу. Интервал между второй ревакцинацией против дифтерии и столбняка и ревакцинацией против кори не менее одного месяца. Прививку против кори можно проводить не ранее чем через 3 мес после или за 6 нел до введения иммуноглобулина или плазмы.
Детям, бывшим в контакте с больным, не болевшим корью и невакцинированным, в возрасте от 3 мес до 2 лет вводят для профилактики иммуноглобулин в дозе: до 1 года - 3 мл. от 1 года до 2 лет - 1,5 мл. После введения иммуноглобулина вакцинацию против кори проводят не ранее чем через 3 мес. Детям старше 2 лет, не болевшим корью и не имеющим противопоказаний к вакцинации, вводят противокоревую вакцину, а при наличии противопоказаний - иммуноглобулин.
Больного корью изолируют на 5 дней с момента появления сыпи, а при наличии осложнений - на 10 дней.
Детей дошкольного возраста, не болевших корью и непривитых, контактировавших с больным, изолируют на 17 дней, если в очаге проведена активная иммунизация, а при введении иммуноглобулина - на 21 день. Школьники старше 7 лет карантину не подлежат, так же как привитые и переболевшие корью дети младшего возраста.
Краснуха - заболевание вирусной этиологии, характеризующееся увеличением затылочных и заднешейных лимфатических узлов, а также мелкопятнистой сыпью на кожных покровах.
Классификация
(В. М. Семенов и др., 1994)
| Форма | Тяжесть болезни | Течение |
| 1. Типичная 2. Атипичная а) без сыпи б) бессимптомная | 1. Легкая 2. Средней тяжести 3. Тяжелая при наличии осложнений | Гладкое Осложненное |
Краснуха вызывается РНК-содержащим вирусом, который нестоек во внешней среде и передается чаще всего воздушно-капельным путем, а также трансплацентарно при заболевании беременной. Выделяют приобретенную и врожденную краснуху. Для педиатрии наиболее актуально поражение плода с развитием синдрома врожденной краснухи, при которой развиваются уродства ребенка. Классический синдром врожденной краснухи включает в себя триаду наиболее типичных аномалий развития плода: катаракта, пороки сердца и глухо
та. Кроме «классического» возможен и «расширенный синдром» врожденной краснухи с множеством других аномалий: пороки развития мочеполовых органов, желудочно-кишечного тракта, поражения нервной системы в виде микро- или гидроцефалии, тяжелые гормональные нарушения и др. Тератогенное действие вируса краснухи на плод зависит от времени инфицирования. Если заражение произошло на 1-й неделе беременности, то аномалии развития выявляются у 75-80 % родившихся детей, на 1-4-й неделях - у 61 %, на 5-8-й неделях - у 26-30 %, на 9-12-й неделях - у 8 %.
Приобретенная краснуха у детей протекает чаще всего как легкое инфекционное заболевание. Болеют преимущественно дети 2-8 лет. У грудных детей краснуха встречается редко.
Диагностические критерии
Опорные признаки:
· увеличение затылочных и заднешейных лимфатических узлов;
· появление на коже бледно-розовой, мелкопятнистой сыпи со сгущением на разгибательных поверхностях;
· исчезновение сыпи через 2 -3 дня без пигментации и шелушения.
Факультативные признаки:
· повышение температуры тела до субфебрильных (чаще) или фе6рильных значений;
· легкие катаральные явления:
· боли в области суставов (у 1/3 больных, чаще у подростков).
Лабораторные и инструментальные методы исследования
Основные методы:
· общий анализ крови (типично появление плазматических клеток до 10-15%);
· общий анализ мочи.
Дополнительные методы (чаще всего используют для диагностики краснухи у беременных женщин):
· серологические тесты (РПГА, РТГА, латекс-тест, РБТЛ с краснушным антигеном, иммуноферментный и радиоиммунные анализы);
· определение класса иммуноглобулинов, в которых находятся антитела к вирусу краснухи.
Этапы обследования
В кабинете семейного врача (дома): сбор анамнеза,объективный осмотр.
В поликлинике: общий анализ крови, мочи; РПГА, РТГА.
В стационаре: РБТЛ с краснушным антигеном, иммуноферментный и радиоиммунные анализы; определение класса иммуноглобулинов.
Течение, осложнения, прогноз
Варианты клинического течения. Наряду с классическим течением болезни иногда краснуха может проявляться легким насморком, небольшим кашлем и покраснением конъюнктивы глаз. Все эти явления выражены настолько слабо, что они не привлекают внимания родителей и врача, особенно если у ребенка нет температурной реакции. Вместе с тем в редких случаях краснуха может протекать тяжело, с выраженным конъюнктивитом, болями в мышцах шеи, осложнениями со стороны нервной системы, проявляющимися менингеальным, энцефалитическим, миелитическим синдромами.
Критерии тяжести состояния: повышение температуры тела, присоединение осложнений.
Осложнения: энцефалит, тромбоцитопеническая пурпура, артриты и артралгии.
Длительность заболевания - острый период болезни длится 3-5 дней, при осложнениях болезнь может затягиваться до 2-3 недель.
Прогноз благоприятный, редко летальный исход при энцефалитах.
Дифференциальный диагноз
Проводится с корью, скарлатиной, псевдотуберкулезом.
Формулировка диагноза
Краснуха, тяжелое течение, осложнение - энцефалит.
Лечебная тактика
Показанием к госпитализации является присоединение осложнений. В домашних условиях проводится симптоматическое лечение (постельный режим, витамины).
Профилактика первичная и вторичная
После перенесенного заболевания дети допускаются в коллектив через 5 дней после появления сыпи. Дети, контактировавшие с больным, не разобщаются, но устанавливается карантин на 21 день.
Эпидемический паротит
Эпидемический паротит (parotitis epidemica) – острое вирусное заболевание, характеризующееся лихорадкой, общей интоксикацией, увеличением одной или нескольких слюнных желез, нередко поражением других железистых органов и нервной системы.
Исторические сведения. Эпидемический паротит был описан еще Гиппократом в V в. до н.э. Гамильтон (1790) выделил симптомы поражения ЦНС и орхит как частые проявления заболевания. В конце XIX в. были обобщены данные об эпидемиологии, патогенезе и клинической картине паротита. Большой вклад в изучение этой проблемы внесли отечественные ученые И.В.Троицкий, А.Д.Романов, Н.Ф.Филатов.
В 1934 г. была доказана вирусная этиология заболевания.
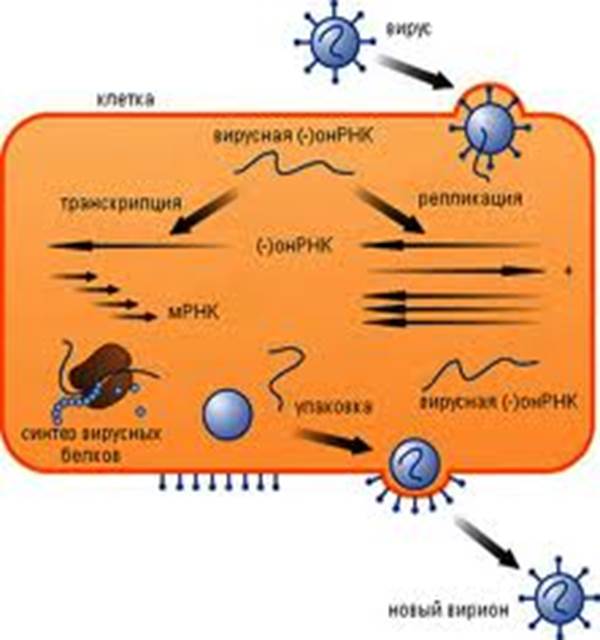
Этиология. Возбудитель паротитной инфекции относится к семейству Paramyxoviridae, роду Paramyxovirus, имеет размер 120 х 300 нм. Вирус содержит РНК, обладает гемагглютинирующей, нейраминидазной и гемолитической активностью. Антигенная структура вируса стабильна.
В лабораторных условиях вирус культивируется на 7—8-дневных куриных эмбрионах и клеточных культурах. Лабораторные животные малочувствительны к возбудителю паротита. В эксперименте только у обезьян удается воспроизвести заболевание, сходное с паротитом человека.
Вирус нестоек, инактивируется при нагревании (при температуре 70 °С в течение 10 мин), ультрафиолетовом облучении, воздействии растворов формалина и лизола малой концентрации. Хорошо сохраняется при низких температурах (—10—70 °С).
Эпидемиология. Источником инфекции является больной человек, в том числе стертой и бессимптомной формой паротита. Больной заразен в последние дни инкубационного периода, в продромальном периоде и в первые 5 дней разгара заболевания. Реконвалесценты не являются источниками инфекции.
Заражение происходит воздушно-капельным путем, вирус выделяется со слюной. Допускается передача инфекции через инфицированные предметы обихода, игрушки. В отдельных случаях описано внутриутробное заражение вирусом эпидемического паротита – вертикальный путь передачи.
Болеют преимущественно дети в возрасте 1 года – 15 лет, мальчики в 1,5 раза чаще девочек. Лица, не болевшие эпидемическим паротитом, сохраняют восприимчивость к нему в течение всей жизни, что приводит к развитию заболевания в разных возрастных группах.
Типичен сезонный подъем заболеваемости в конце зимы – весной (март – апрель). Заболевание встречается как в виде спорадических случаев, так и эпидемических вспышек.
Паротитная инфекция одна из самых распространенных вирусных болезней, которая встречается во всех странах мира.
После перенесенного заболевания остается прочный специфический иммунитет.
Патогенез и патологоанатомическая картина. Входными воротами инфекции служат слизистые оболочки верхних дыхательных путей и, возможно, полости рта. После накопления в клетках эпителия вирус проникает в кровь (первичная вирусемия) и разносится с ее током в различные органы и ткани. Вирус, гематогенно занесенный в слюнные железы, находит здесь оптимальные условия для размножения и вызывает местную воспалительную реакцию. В других органах также происходит репродукция вируса, но существенно менее интенсивная. Как правило, поражение других железистых органов (яички, поджелудочная железа) и нервной системы развивается не с первых дней заболевания, что связано с медленной репликацией в них вируса, а также вторичной вирусемией, которая является следствием интенсивного размножения вируса и его выхода в кровь из воспаленных околоушных слюнных желез. В развитии осложнений имеют значение функциональное состояние органов (например, ослабление гематоэнцефалического барьера), а также иммунные механизмы (циркулирующие иммунные комплексы, аутоиммунные реакции).
Патологоанатомическая картина неосложненного эпидемического паротита изучена недостаточно в связи с доброкачественным течением заболевания. Ткань околоушной железы сохраняет ацинозное строение, но вокруг слюнных протоков отмечаются отек и инфильтрация лимфоцитами. Основные изменения локализуются в протоках слюнных желез – от незначительного отека эпителия до полной его десквамации и обтурации протока клеточным детритом. Нагноительные процессы встречаются исключительно редко.
Методом биопсии яичка при паротитном орхите установлены лимфоцитарная инфильтрация иитерстициальной ткани, очаги геморрагии. Нередко наблюдаются очаги некроза железистого эпителия с закупоркой канальцев клеточным детритом, фибрином и лейкоцитами. В тяжелых случаях, после воспаления может наступить атрофия яичника. Воспалительно-дегенеративные процессы описаны в яичниках.
Изменения поджелудочной железы изучены недостаточно. Имеются данные о возможности развития некротического панкреатита с поражением как эндокринной, так и экзокринной ткани железы, в тяжелых случаях с последующей ее атрофией. Поражения ЦНС имеют неспецифический характер.
Клиническая картина. Продолжительность инкубационного периода колеблется от 11 до 23 дней (чаще 15—19 дней). Продромальный период встречается редко. В течение 1—2 дней больные жалуются на недомогание, общую слабость, разбитость, познабливание, головную боль, боли в мышцах и суставах, снижение аппетита.
В типичных случаях наблюдается острое начало заболевания с повышения температуры тела до 38—40 °С и развития признаков общей интоксикации. Лихорадка чаще достигает максимальной выраженности на 1—2-й день болезни и продолжается 4—7 дней с последующим литическим снижением.
Поражение околоушных слюнных желез – первый и характерный признак болезни. Появляются припухлость и болезненность в области околоушных желез сначала с одной, затем – с другой стороны. В процесс могут вовлекаться и другие слюнные железы – субмаксиллярные и подъязычные. Область увеличенной железы болезненна при пальпации, мягковато-тестоватой консистенции. Боль особенно выражена в некоторых точках: впереди и позади мочки уха (симптом Филатова) и в области сосцевидного отростка. Диагностическое значение имеет симптом Мурсу (Мурсона) – гиперемия, воспалительная реакция слизистой оболочки в области выводного протока пораженной околоушной железы. Возможны гиперемия и отечность миндалин. Припухлость может распространяться на шею, кожа становится напряженной, лоснится, гиперемии нет. Больных беспокоит болезненность при жевании. В некоторых случаях наступает рефлекторный тризм, который препятствует разговору и приему пищи. При одностороннем поражении слюнных желез больной нередко наклоняет голову в сторону пораженной железы. Увеличение слюнной железы быстро прогрессирует и достигает максимума в течение 3 дней. Припухлость держится 2—3 дня и затем постепенно (в течение 7—10 дней) уменьшается. На этом фоне могут развиться различные, нередко тяжелые, осложнения. Единого представления о том, как рассматривать поражения различных органов при паротите – как проявления или осложнения заболевания – нет. Отсутствует общепринятая классификация паротита. А.П.Казанцев (1988) предлагает выделять осложненные и неосложненные формы заболевания. По тяжести течения – легкую (включая стертые и атипичные), средней тяжести и тяжелую формы. Инаппарантная (бессимптомная) форма болезни имеет большое значение в эпидемиологии заболевания. Выделяют резидуальные явления эпидемического паротита, к которым относят такие его последствия, как глухота, атрофия яичка, бесплодие, сахарный диабет, нарушения функции ЦНС.
Форма тяжести заболевания определяется на основании выраженности синдрома интоксикаций. При тяжелой форме наряду с признаками интоксикации, гипертермией у больных появляются тошнота, рвота, диарея как следствие поражения поджелудочной железы; увеличение печени и селезенки менее характерно. Чем тяжелее течение заболевания, тем чаще оно сопровождается различными осложнениями.
Осложнения. Возможно развитие менингита, менингоэнцефалита, орхита, острого панкреатита, артрита, миокардита и др.
Серозный менингит — наиболее частое и характерное осложнение эпидемического паротита, которое наблюдается после воспаления слюнных желез или, реже, одновременно с ним, в разные сроки от начала болезни, но чаще через 4—10 дней. Менингит начинается остро, с появления озноба, повторного повышения температуры тела (до 39 °С и выше). Больных беспокоят сильная головная боль, рвота, развивается выраженный менингеальный синдром (ригидность затылочных мышц, положительный симптом Кернига, Брудзинского). Цереброспинальная жидкость прозрачная, бесцветная, вытекает под повышенным давлением. В ликворограмме обнаруживаются типичные признаки серозного менингита: лимфоцитарный плеоцитоз до 500 и реже 1000 в 1 мкл, незначительное увеличение содержания белка при нормальном уровне глюкозы и хлоридов. После угасания симптомов менингита и интоксикации сравнительно медленно происходит санация цереброспинальной жидкости (1,5—2 мес и более).
У части больных развиваются клинические признаки менингоэнцефалита: нарушение сознания, вялость, сонливость, неравномерность сухожильных рефлексов, парезы лицевого нерва, вялость зрачковых рефлексов, пирамидные знаки, гемипарезы и др. Течение менингоэнцефалита паротитной этиологии преимущественно благоприятное.
Орхит и эпидидимит наиболее часто встречаются у подростков и взрослых. Они могут развиваться как изолированно, так и совместно. Орхит наблюдается, как правило, через 5—8 дней от начала заболевания и характеризуется новым подъемом температуры тела, появлением сильных болей в области мошонки и яичка, иногда с иррадиацией в нижние отделы живота. Вовлечение в процесс правого яичка иногда стимулирует острый аппендицит. Пораженное яичко значительно увеличено, становится плотным, кожа над ним отекает и краснеет. Увеличение яичка сохраняется 5—8 дней, затем его размеры уменьшаются, боли проходят. В дальнейшем (через 1—2 мес) у части больных могут появиться признаки атрофии яичка.
Оофорит редко осложняет эпидемический паротит, сопровождается болями внизу живота и признаками аднексита.
Острые панкреатиты развиваются на 4—7-й день болезни. Основные симптомы: резкие боли в области живота с локализацией в мезогастрии, чаще схваткообразного или опоясывающего характера, лихорадка, тошнота, повторная рвота, запор или диарея. В крови и моче повышается содержание амилазы.
Поражение органа слуха встречается редко, но может привести к глухоте. Отмечается преимущественно одностороннее поражение слухового нерва. Первые признаки – шум в ушах, затем присоединяются проявления лабиринтита: головокружение, нарушение координации движения, рвота. Слух обычно не восстанавливается.
К редким осложнениям относятся миокардиты, артриты, маститы, тиреоидиты, бартолиниты, нефриты и др.
Прогноз. Обычно благоприятный.
Диагностика. Основана на характерной клинической симптоматике. Важное значение имеет эпиданамнез – указание на предшествующий заболеванию контакт с больным. Данные клинических лабораторных исследований неспецифичны. Обычно в гемограмме выявляется лейкопения с относительным лимфоцитозом. При развитии осложнений может быть лейкоцитоз. У большинства больных в крови повышен уровень ами-
лазы. У больных паротитным менингитом при исследовании цереброспинальной жидкости выявляют признаки серозного менингита.
Вирус паротита может быть выделен из слизи, крови, цереброспинальной жидкости в последние дни инкубационного периода и в первые 3—4 дня разгара болезни, однако в связи со сложностью культивирования этот метод для диагностики не используется.
В трудных случаях применяют методы серодиагностики: нарастание титра антител в парных сыворотках в реакциях РА, РСК, РТГА. Диагностическим считается нарастание титра в 4 раза.
Дифференциальная диагностика. Неосложненные формы эпидемического паротита необходимо дифференцировать от гнойного (вторичного) паротита, болезни Микулича; камней, туберкулеза, новообразований слюнных желез; острого воспаления височно-нижнечелюстного сустава, глубокой флегмоны шейной клетчатки, инфекционного мононуклеоза, лимфогранулематоза, токсической дифтерии глотки.
Лечение. Этиотропной терапии нет. Для предупреждения осложнений заболевания рекомендуются соблюдение постельного режима в течение 7—10 дней, щадящая диета. Важное значение имеет гигиена слизистой оболочки полости рта. Широко используют симптоматические средства – жаропонижающие и обезболивающие. Показано сухое тепло на поврежденную железу (согревающие повязки). При выраженной интоксикации проводят дезинтоксикационную инфузионную терапию, при орхитах – общее и местное лечение. Используют глюкокортикостероидные препараты (преднизолон в таблетках), сухое тепло, суспензорий. При менингитах показана дезинтоксикационная и дегидратационная терапия, включающая глюкокортикостероиды.
При панкреатитах осуществляют общепринятую тактику лечения.
Профилактика. Больные эпидемическим паротитом не подлежат обязательной госпитализации. В очаге инфекции необходимо проводить текущую или заключительную дезинфекцию, заключающуюся в общесанитарных мероприятиях (проветривание, влажная уборка).
Активная профилактика эпидемического паротита заключается в использовании аттенуированной вирусной вакцины. Ее вводят детям в возрасте старше 15 мес подкожно. Вакцинация против эпидемического паротита входит в Календарь обязательных прививок.
Ветряная оспа, Ветрянка
Ветряная оспа, ветрянка (лат. Varicella, англ. Chickenpox, греч. Ανεμοβλογιά) - острое инфекционное заболевание с воздушно-капельным путем передачи, возникающая преимущественно в детском возрасте, вызываемая вирусом семейства en:Herpesviridae, идентичным вирусу опоясывающего лишая и характеризующаяся обычно лихорадочным состоянием, папуловезикулезной сыпью, доброкачественным течением.
Краткие исторические сведения
Заболевание описано итальянским врачом и анатомом Г. Видусом (Видиусом) в середине XVI века. Название varicella, отличающее заболевание от натуральной оспы (variola), впервые ввёл немецкий врач О. Фогель (1772). После эпидемии 1868-1874 гг. болезнь стали считать отдельной нозологической формой. Возбудитель выявил бразильский врач Э. Арагао (1911), обнаруживший в содержимом пузырьков элементарные тельца вируса (тельца Арагао). Вирус выделен из них в 40-х годах XX века.






