Строение полости носа
Полость носа - начальный отдел дыхательных путей и орган обоняния (рис. 2). В полость носа ведут два входных отверстия - ноздри, а посредством двух задних отверстий - хоан - она сообщается с носоглоткой. Над полостью носа находится передняя черепная ямка, книзу - полость рта, а по бокам - глазницы и верхнечелюстные (гайморовы) пазухи. Наружный нос имеет костный и хрящевой скелет. Полость носа разделена перегородкой на две половины. В каждой половине полости носа на боковой стенке находятся носовые раковины: верхняя, средняя и нижняя. Раковины разделяют три щелевидных пространства: верхний, средний и нижний носовые ходы. Носовые раковины с перегородкой носа не соприкасаются, между ними есть пространство в виде узкой щели, которое в клинической практике называют общим носовым ходом. Переднюю, меньшую часть полости носа называют преддверием полости носа, а заднюю, большую часть - собственно полостью носа.
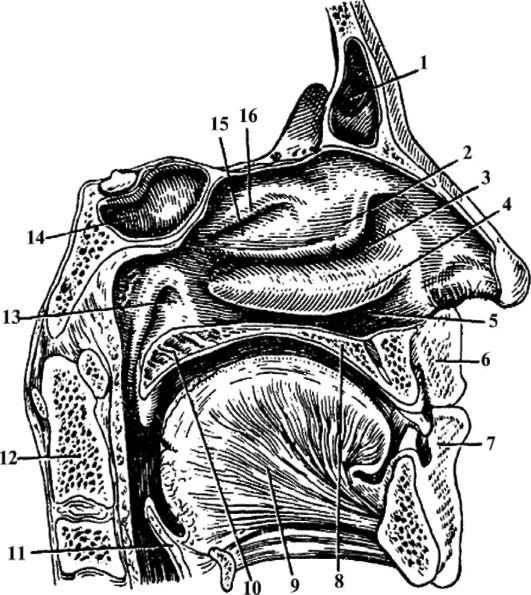
Рис. 2. Полости носа и рта (сагиттальный распил). 1 - лобная пазуха; 2 - средняя носовая раковина; 3 - средний носовой ход; 4 - нижняя носовая раковина; 5 - нижний носовой ход; 6 - верхняя губа; 7 - нижняя губа; 8 - твердое небо; 9 - язык; 10 - мягкое нёбо; 11 - надгортанник; 12 - II шейный позвонок; 13 - глоточное отверстие слуховой трубы; 14 - клиновидная пазуха; 15 - верхний носовой ход; 16 - верхняя носовая раковина.
Слизистая оболочка полости носа покрыта мерцательным эпителием, имеет большое количество слизистых желёз и кровеносных сосудов. В полости носа воздух очищается, увлажняется и согревается. Слизистая оболочка верхней носовой раковины и верхнего отдела перегородки носа содержит специальные обонятельные и опорные клетки, составляющие орган обоняния, и называется обонятельной областью. Слизистая оболочка остальных отделов полости носа составляет дыхательную область. Воспаление слизистой оболочки полости носа называют ринитом.
В образовании наружного носа участвуют носовые кости, лобные отростки верхнечелюстных костей, носовые хрящи и мягкие ткани (кожа, мышцы). В наружном носе различают корень, верхушку и спинку носа. Нижнебоковые, отграниченные бороздками отделы наружного носа называют крыльями носа.
Околоносовые (придаточные) пазухи открываются в полость носа: верхнечелюстная (парная), лобная, клиновидная пазухи и решётчатый лабиринт. Стенки пазух выстланы слизистой оболочкой. Они участвуют в согревании вдыхаемого воздуха и служат звуковыми резонаторами. Верхнечелюстная (гайморова) пазуха находится в теле одноимённой кости. Лобная и клиновидная пазухи расположены в соответствующих костях, причём каждая разделена неполной перегородкой на две половины. Решётчатые ячейки (передние, средние и задние) представляют множество маленьких полостей, составляющих вместе правый и левый решётчатые лабиринты. Верхнечелюстная пазуха, лобная пазуха, передние и средние решётчатые ячейки правой или левой стороны открываются в средний носовой ход той же стороны, а клиновидная пазуха и задние решётчатые ячейки - в верхний носовой ход. В нижний носовой ход открывается носослёзный канал.
В лечебной практике нередки воспалительные заболевания околоносовых пазух (синуситы): например, воспаление верхнечелюстной (гайморовой) пазухи - гайморит, воспаление лобной пазухи - фронтит и т.д.
Строение гортани
Гортань расположена в переднем отделе шеи на уровне IV-VI шейных позвонков. Вверху она при помощи щитоподъязычной мембраны фиксирована к подъязычной кости, внизу связками соединена с трахеей. Впереди гортани расположены мышцы шеи, позади - гортанная часть глотки, а по бокам - доли щитовидной железы и сосудисто-нервные пучки шеи (общая сонная артерия, внутренняя яремная вена, блуждающий нерв). Вместе с подъязычной костью гортань смещается вверх и вниз во время глотания.
Скелет гортани образован хрящами, к которым прикреплены мышцы. Внутри гортань выстлана слизистой оболочкой. Хрящи гортани: щитовидный, перстневидный, надгортанный - непарные, соединены между собой при помощи суставов и связок.
• Щитовидный хрящ - самый крупный из хрящей гортани. Он лежит спереди, легко прощупывается и состоит из двух пластинок. У многих мужчин щитовидный хрящ образует хорошо различимый выступ гортани (кадык, адамово яблоко).
• Перстневидный хрящ находится ниже щитовидного, в основании гортани. В нём различают переднюю суженную часть - дугу и заднюю широкую - пластинку перстневидного хряща.
• Надгортанный хрящ, или надгортанник, расположен позади корня языка и ограничивает вход в гортань спереди. Он имеет форму листа и своим суженным концом - стеблем надгортанника - прикреплен к внутренней поверхности верхней щитовидной вырезки (на верхнем крае щитовидного хряща). Во время глотания надгортанник закрывает вход в гортань.
Парные небольшие хрящи - черпаловидные, рожковидные и клиновидные - расположены в задней стенке гортани. К черпаловидным хрящам прикреплены многие мышцы гортани, а также голосовые связки и голосовые мышцы.
Хрящи гортани соединены суставами и поперечнополосатыми произвольными мышцами. В зависимости от функции мышцы могут быть разделены на три группы: одни из них расширяют голосовую щель и полость гортани, другие суживают их, а третьи - изменяют напряжение голосовых связок.
Полость гортани имеет форму песочных часов (рис. 3). В ней различают верхний расширенный отдел - преддверие гортани, средний суженный - голосовой отдел и нижний расширенный отдел - подголосовая полость. Посредством отверстия входа в гортань преддверие сообщается с глоткой. Подголосовая полость переходит в полость трахеи. Слизистая оболочка выстилает стенки полости гортани и на боковых стенках её голосовой части образует две парные складки: верхнюю - складку преддверия, нижнюю - голосовую складку. Между этими складками с каждой стороны есть углубление - желудочек гортани. Две голосовые складки (правая и левая) ограничивают голосовую щель шириной 0,4 мм, расположенную в сагиттальном направлении. В толще преддверных и голосовых складок находятся одноимённые связки и мышцы.
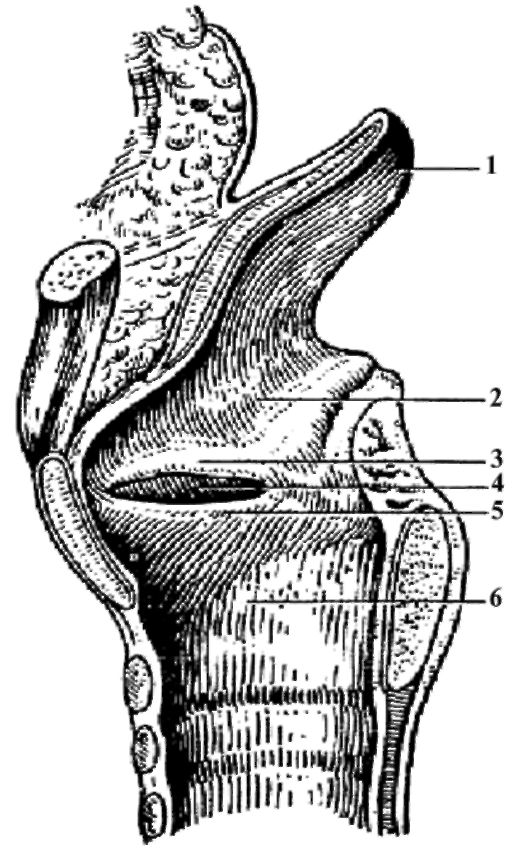
Рис. 3. Гортань (сагиттальный разрез). 1 - надгортанник; 2 - преддверие гортани; 3 - преддверная складка; 4 - желудочек гортани; 5 - голосовая складка; 6 - подголосовая полость.
Слизистая оболочка преддверия гортани очень чувствительна: при раздражении её (частицы пищи, пыль, химические вещества и др.) рефлекторно возникает кашель. Под слизистой оболочкой гортани находится прослойка соединительной ткани, содержащая большое количество эластических волокон - фиброзно-эластическая мембрана. Названные выше связки преддверия и голосовые связки - части этой перепонки.
Гортань не только проводит воздух, но служит также органом звукообразования. Мышцы гортани при сокращении вызывают колебательные движения голосовых связок, передающиеся струе выдыхаемого воздуха. В результате возникают звуки, которые с помощью других органов, участвующих в звукообразовании (глотка, мягкое нёбо, язык и др.), становятся членораздельными.
Воспаление слизистой оболочки гортани - ларингит.
Трахея или дыхательное горло, имеет форму трубки длиной 9- 11 см, диаметром 1,5-2,7 см. Она начинается от гортани на уровне границы VI-VII шейных позвонков, через верхнюю апертуру грудной клетки проходит в грудную полость, где на уровне V грудного позвонка делится на два главных бронха - правый и левый. Это место носит название бифуркации трахеи. В соответствии с месторасположением в трахее различают две части - шейную и грудную. Спереди от трахеи находятся подъязычные мышцы шеи, перешеек щитовидной железы, рукоятка грудины и другие образования, сзади к ней прилежит пищевод, а с боков - сосуды и нервы.
Скелет трахеи составляют 16-20 неполных хрящевых колец, соединённых между собой кольцевыми связками. Задняя, прилежащая к пищеводу стенка трахеи мягкая и называется перепончатой. Она состоит из соединительной и гладкой мышечной ткани. Изнутри трахея выстлана слизистой оболочкой, содержащей много слизистых желёз и лимфатических фолликулов. Воспаление слизистой оболочки трахеи - трахеит.
Главные бронхи, правый и левый,направляются от трахеи в соответствующее лёгкое, в воротах которого делятся на долевые бронхи. Правый главный бронх шире, короче левого и отходит от трахеи более отвесно, поэтому инородные тела, попадающие в нижние дыхательные пути, обычно оказываются в правом бронхе. Длина правого бронха составляет 1-3 см, а левого - 4-6 см. Над правым бронхом проходит непарная вена, а над левым - дуга аорты. Стенки главных бронхов, как и трахеи, состоят из неполных хрящевых колец, соединённых связками, а также из перепонки и слизистой оболочки. Воспаление бронхов - бронхит.
Строение лёгких
Лёгкие, правое и левое, занимают большую часть грудной полости. По форме каждое лёгкое напоминает конус. В нём различают нижнюю расширенную часть - основание лёгкого и верхнюю суженную часть - верхушку лёгкого. Основание лёгкого обращено к диафрагме, а верхушка выступает в область шеи на 2-3 см выше ключицы. На лёгком различают три поверхности - рёберную, диафрагмальную и медиальную и два края - передний и нижний. Выпуклая рёберная и вогнутая диафрагмальные поверхности лёгкого прилежат соответственно к рёбрам и диафрагме. Медиальная поверхность лёгкого вогнутая, обращена к органам средостения и позвоночному столбу, её подразделяют на две части: средостенную и позвоночную. На средостенной поверхности левого лёгкого имеется сердечное вдавление, а на его переднем крае - сердечная вырезка. Оба края лёгкого острые, передний край отграничивает рёберную поверхность от медиальной, а нижний край - рёберную поверхность от диафрагмальной.
На медиальной поверхности лёгкого есть углубление - ворота лёгкого. Через ворота каждого лёгкого проходят главный бронх, лёгочная артерия, две лёгочные вены, нервы, лимфатические сосуды, а также бронхиальные артерии и вены. Все эти образования у ворот лёгкого объединены соединительной тканью в общий пучок, называемый корнем лёгкого.
Правое лёгкое по объёму больше левого и состоит из трёх долей: верхней, средней и нижней. Левое лёгкое разделено на две доли: верхнюю и нижнюю. Между долями проходят глубокие междолевые щели: две (косая и горизонтальная) на правом и одна (косая) на левом лёгком. Доли лёгкого подразделяют на бронхолёгочные сегменты, сегменты состоят из долек, а дольки - из ацинусов. Ацинусы - функционально-анатомические единицы лёгкого, которые осуществляют основную функцию лёгких - газообмен.
Главные бронхив области ворот соответствующего лёгкого подразделяют на долевые бронхи:правый на три, а левый на два бронха. Долевые бронхи внутри лёгкого делятся на сегментарные бронхи. Каждый сегментарный бронхвнутри сегмента образует несколько порядков меньших по калибру ветвей (ветви сегментарных бронхов); по своему диаметру (2-5 мм) их считают средними бронхами. Средние бронхив свою очередь подразделяются на несколько порядков мелких бронхов (диаметр 1-2 мм). Все разветвления бронхов внутри лёгкого составляют бронхиальное дерево.
Самые малые по калибру бронхи (диаметр около 1 мм) входят по одному в каждую дольку лёгкого (дольковые бронхи) и подразделяются на бронхиолы - трубочки диаметром около 0,5 мм. Конечные бронхиолы разветвляются на дыхательные (респираторные) бронхиолы, которыми начинаются ацинусы. Каждая дыхательная бронхиола 1-го порядка делится на меньшие по диаметру ветви - дыхательные бронхиолы 2-го и 3-го порядка, переходящие в расширения - альвеолярные ходы и альвеолярные мешочки. Стенки альвеолярных ходов и мешочков состоят из альвеол лёгкого; альвеолы есть и на стенках дыхательных бронхиол.
Стенки крупных долевых сегментарных бронхов по строению сходны со стенками трахеи и главных бронхов, но скелет их образован не хрящевыми кольцами, а пластинками гиалинового хряща. Слизистая оболочка бронхов выстлана мерцательным эпителием. Стенки бронхиол тоньше стенок мелких бронхов, в них отсутствуют хрящевые пластинки, но много гладкомышечных волокон. Слизистая оболочка бронхиол выстлана кубическим эпителием.
Бронхолёгочный сегмент - часть доли лёгкого, соответствующая одному сегментарному бронху и всем его разветвлениям. Он имеет форму конуса или пирамиды и отделён от соседних сегментов прослойками соединительной ткани. В правом лёгком различают десять сегментов: три - в верхней доле, два - в средней, пять - в нижней доле. В левом лёгком девять сегментов: четыре - в верхней и пять - в нижней доле.
Дольки лёгкого - части лёгочных сегментов, диаметром 0,5- 1,0 см. Границы долек различимы на поверхности в виде маленьких многоугольных участков.
Ацинус (гроздь) - часть дольки лёгкого, включающая одну дыхательную бронхиолу первого порядка, соответствующие ей ветви - дыхательные бронхиолы второго и третьего порядков, альвеолярные ходы и альвеолярные мешочки с расположенными на их стенках альвеолами лёгкого. Каждая лёгочная долька состоит из 12-18 ацинусов.
Альвеолы лёгкого - выпячивания в форме полушарий диаметром до 0,25 мм. Они выстланы однослойным плоским эпителием, расположенным на сети эластических волокон, и снаружи оплетены кровеносными капиллярами. Эндотелий капилляров и эпителий альвеол образуют барьер между кровью и воздухом, через который путём диффузии осуществляется газообмен и выделение паров воды. Альвеолярно-капиллярная мембрана отделяет кровь лёгочных капилляров от альвеолярного воздуха. Внутренняя поверхность альвеол покрыта тонкой плёнкой жидкости, в которой действуют силы поверхностного натяжения, вызывающие спадение альвеол и сжатие (коллапс) лёгкого. Этим силам противодействует фосфолипид сурфактант - поверхностно-активное вещество, выделяемое альвеолярным эпителием. Сурфактант препятствует спадению альвеол и уменьшает силы, необходимые для растяжения лёгких при вдохе.
Вещество (паренхима) лёгких имеет губчатое строение. В состав паренхимы входят бронхи, бронхиолы и их разветвления, альвеолы лёгкого, а также сосуды, нервы и соединительная ткань. Воспаление лёгких - пневмония.
Сосуды лёгких
Лёгкие имеют две системы кровеносных сосудов: одна служит для осуществления лёгкими специальной дыхательной функции, а другая - для обеспечения общих обменных процессов в самих лёгких.
Первая система сосудов представлена лёгочными артериями, венами и их разветвлениями, составляющими вместе малый, или лёгочный, круг кровообращения. По лёгочным артериям в лёгкие поступает богатая углекислым газом кровь, которая во время циркуляции по густой сети кровеносных капилляров, прилежащих к альвеолам лёгких, отдает углекислый газ и насыщается кислородом. По четырём лёгочным венам из лёгких в сердце течёт насыщенная кислородом кровь.
Вторая система сосудов представлена бронхиальными артериями и венами, входящими в состав большого круга кровообращения. По бронхиальным артериям, ветвям грудной аорты, с артериальной кровью доставляются в ткани лёгких кислород и питательные вещества, а по бронхиальным венам удаляются из них различные продукты обмена. Между мелкими разветвлениями - артериолами и венулами двух систем сосудов лёгких существуют многочисленные анастомозы.
Строение плевры, плевральные полости
Плевра- серозная оболочка в виде тонкой блестящей пластинки, покрывающая лёгкие. Вокруг каждого лёгкого она образует замкнутый плевральный мешок. Плевра состоит из соединительнотканной основы, выстланной на свободной поверхности клетками плоского эпителия. В плевре, как и в других серозных оболочках, различают два листка: внутренний - висцеральная плевра и пристеночный - париетальная плевра. Висцеральная (лёгочная) плевраплотно сращена с веществом лёгкого (исключение составляет область ворот лёгкого, не покрытых плеврой). Париетальная плеврапокрывает изнутри стенки грудной клетки и средостение. В зависимости от местоположения в париетальной плевре различают три части: рёберную плевру (покрывает рёбра и межрёберные мышцы), диафрагмальную плевру (покрывает диафрагму, за исключением сухожильного центра), медиастинальную (средостенную) плевру (ограничивает с боков средостение и срастается с околосердечной сумкой). Часть париетальной плевры, расположенная над верхушкой лёгкого, носит название купола плевры.
В местах перехода одной части париетальной плевры в другую образуются щелевидные пространства - плевральные синусы, в которые смещаются края лёгких во время глубокого вдоха. В синусах при заболеваниях лёгких и плевры могут накапливаться: серозная жидкость (гидроторакс), гной (пиоторакс), кровь (гемоторакс).
Между висцеральной и париетальной плеврами существует щелевидное пространство - плевральная полость. Она содержит небольшое количество серозной жидкости, которая увлажняет прилежащие друг к другу листки плевры и уменьшает трение между ними. Эта жидкость способствует также тесному прилеганию листков плевры, что играет роль в механизме вдоха. В полости плевры воздух отсутствует и давление в ней отрицательное (ниже атмосферного). Правая и левая плевральные полости между собой не сообщаются.
Травма грудной клетки с повреждением париетальной плевры может способствовать поступлению воздуха в плевральную полость - пневмотораксу, следствие которого - коллапс (сжатие) лёгкого.
Воспаление плевры - плеврит.
Границы лёгких и плевры
В медицинской практике принято определять проекции границ лёгких и плевры на поверхность грудной клетки. Различают переднюю, нижнюю и заднюю границы (рис.4).
Переднюю границу правого лёгкого проводят от его верхушки косо вниз и внутрь через грудиноключичное сочленение до места соединения рукоятки и тела грудины. Отсюда передняя граница правого лёгкого спускается по телу грудины почти отвесно до уровня хряща VI ребра, где она переходит в нижнюю границу. Передняя граница левого лёгкого от его верхушки доходит по грудине только до уровня хряща IV ребра, затем отклоняется влево, пересекает косо хрящ V ребра, доходит до VI ребра, где продолжается в нижнюю границу. Такая разница передней границы правого и левого лёгких обусловлена несимметричным расположением сердца: большая его часть находится слева от срединной плоскости.
Нижняя граница лёгких соответствует по среднеключичной линии VI ребру, по средней подмышечной линии - VIII ребру, по лопаточной линии - X ребру, по околопозвоночной линии - XI ребру. В проекции нижней границы правого и левого лёгких разница в 1-2 см (слева она ниже).
Задняя граница лёгких проходит по околопозвоночной линии.
Передняя и задняя границы правой и левой плевры почти совпадают с соответствующими границами лёгких. Нижняя граница плевры вследствие рёберно-диафрагмального синуса определяется по каждой вертикальной линии приблизительно на одно ребро ниже границы лёгкого. Купол плевры по своему положению совпадает с верхушкой лёгкого: он выступает в область шеи на 2-3 см выше ключицы, что соответствует уровню шейки I ребра (остистому отростку VII шейного позвонка).
Границы лёгких на живом человеке определяют путём перкуссии (выстукивания). Шумы в лёгких при дыхании оценивают с помощью прослушивания (аускультации).
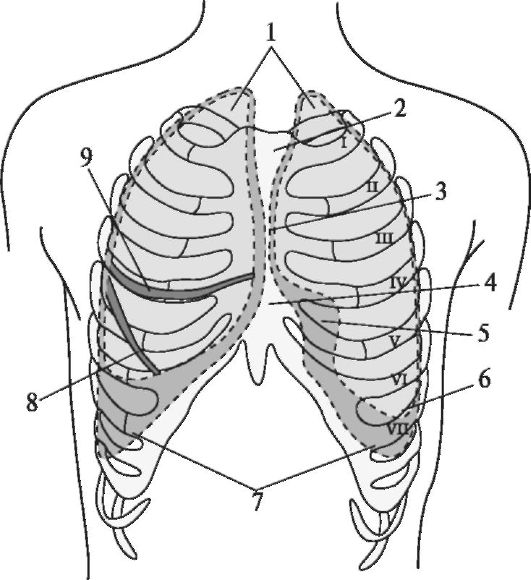
Рис. 4. Границы лёгких и плевры (вид спереди). Римскими цифрами обозначены рёбра. 1 - верхушки лёгких; 2,4 - межплевральные пространства; 3 - передняя граница левого лёгкого; 5 - сердечная вырезка; 6 - нижняя граница левого лёгкого; 7 - нижняя граница плевры; 8, 9 - междолевые щели.
СРЕДОСТЕНИЕ
Средостение - комплекс органов, заполняющих в грудной полости пространство между плевральными полостями (правой и левой). Это пространство ограничено спереди грудиной и частично рёберными хрящами, сзади - грудным отделом позвоночного столба, по бокам - медиастинальными плеврами, снизу - сухожильным центром диафрагмы, а вверху через верхнюю апертуру грудной клетки сообщается с областью шеи. Средостение подразделяют на два отдела - верхнее и нижнее.
Верхнее средостение расположено выше условной горизонтальной плоскости, проведённой от места соединения рукоятки и тела грудины до межпозвоночного хряща между телами IV и V грудных позвонков. В верхнем средостении расположены: вилочковая железа, плечеголовные вены, верхняя часть верхней полой вены, дуга аорты с отходящими от неё ветвями, трахея, верхние части пищевода и грудного лимфатического протока, симпатических стволов, блуждающих и диафрагмальных нервов.
Нижнее средостение находится ниже этой условной горизонтальной плоскости. В нём выделяют переднее, среднее и заднее средостение.
• Переднее средостение лежит между телом грудины спереди и грудной стенкой сзади. Оно содержит внутренние грудные сосуды (артерии и вены) и лимфоузлы.
• Среднее средостение содержит перикард с расположенным в нём сердцем и началом крупных сосудов, главные бронхи, лёгочные артерии и вены, диафрагмальные нервы с сопровождающими их сосудами, лимфоузлы.
• Заднее средостение ограничено перикардом впереди и позвоночником сзади. В него входят: пищевод, блуждающие нервы, грудная часть нисходящей аорты, непарная и полунепарная вены, лимфоузлы, нижние части грудного лимфатического протока, блуждающих и диафрагмальных нервов, симпатических стволов. Между органами средостения находится жировая соединительная ткань.
Этапы дыхательной функции
Процесс дыхания может быть разделен на последовательные этапы (рис. 5):
• внешнее, или лёгочное дыхание;
• газообмен между альвеолярным воздухом и кровью лёгочных капилляров;
• транспорт газов кровью;
• внутреннее дыхание - газообмен между кровью и тканями.
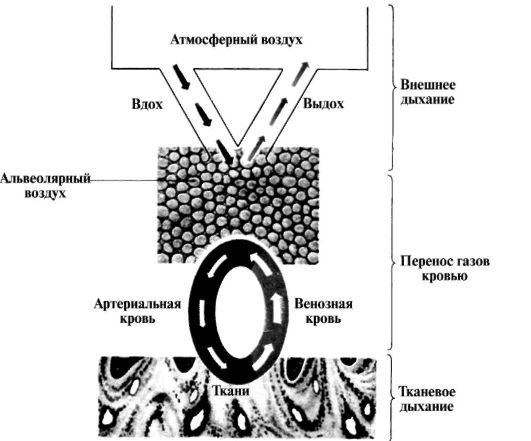
Рис. 5. Газообмен между внешней средой и организмом (три этапа дыхания).
Внешнее дыхание - газообмен между атмосферным и альвеолярным воздухом. Внешнее дыхание происходит за счёт активности аппарата внешнего дыхания.
Аппарат внешнего дыхания включает дыхательные пути, лёгкие, плевру, скелет грудной клетки и её мышцы (собственно дыхательные и вспомогательные дыхательные), а также диафрагму - основную дыхательную мышцу. Главная функция аппарата внешнего дыхания - обеспечение организма кислородом и освобождение его от избытка углекислого газа. О функциональном состоянии внешнего дыхания можно судить по ритму, глубине, частоте дыхания, по величине лёгочных объёмов, по показателям поглощения кислорода и выделения углекислого газа и т.д.
Дыхательный цикл






