Кишечный шов используется при нарушении целостности стенки кишечной трубки, а также для наложения анастомозов между различными органами пищеварительного тракта, как в сочетании с их резекцией, так и без нее.
Кишечные швы выполняют с помощью колющих игл. Рассасывающийся шовный материал (кетгут) применяют для наложения сквозных непрерывных кишечных швов, нерассасывающийся (шелк) - серозно-мышечных узловых швов.
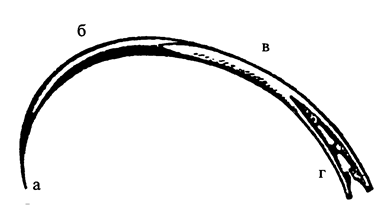
Оперативные вмешательства на органах брюшной полости стали возможными после изобретения французского хирурга А.Ламбера. Узловой серозно-серозный шов Ламбера является основной, исходный, создавший эпоху кишечных швов. Шов накладывается тонким шелком. Игла проводится между серозной и мышечной оболочками, причем вкол и выкол иглы производится на серозной поверхности с каждой стороны. Вводят иглу на расстоянии 6 мм и выводят ее на расстоянии 1-2 мм от края раны кишечной стенки, а другой край раны захватывают в обратном порядке.
Шов завязывают без особых усилий, приводя серозные поверхности только в соприкосновении. При проживании одной серозной оболочки нити часто прорезываются, поэтому на практике этот шов выполняют с захватыванием серозного и мышечного слоев, т.е. является серозно-мышечным (рис.33).
При выполнении операций на желудочно-кишечном тракте шов Ламбера применяется как второй ряд поверх первого ряда сквозных швов для герметизации раны.

Рис.33 Схема шва Ламбера

Рис.31 П-образный шов апоневроза.
П-образный шов с образованием дубликатуры апоневроза применяется при грыжах передней брюшной стенке. Для его наложения необходима широкая мобилизация краев рассеченного апоневроза (2,5 - 3,0 см). Вкол иглы производится на расстоянии 1,5 - 2,0 см от края (рис.32). Нить проводится через всю толщу апоневроза, выкол - на внутренней поверхности этого же края апоневроза. На противоположном крае апоневроза на таком же расстояние на наружной поверхности и параллельно линии разреза производится вкол и выкол через 1,0 - 1,5 см. В обратном направлении сквозной вкол осуществляется со стороны внутренней поверхности апоневроза. Выкол должен быть симметричен месту вкола и находиться на расстоянии, равном длине стежка на противоположном крае. При затягивании узла один край апоневроза заходит на другой, образуя дубликатуру. Свободный край дубликатуры следует прошить отдельными узловыми швами.


 Рис.32 П-образный шов с образованием дубликатуры апоневроза.
Рис.32 П-образный шов с образованием дубликатуры апоневроза.
Рис.12 Хирургическая игла.
а) конец иглы;
б) тело иглы;
в) посадочная площадка;
г) ушко иглы.
Тело хирургической иглы на поперечном срезе может иметь круглую форму, такую иглу называют колющей (конической). Если игла имеет трехгранную форму, ее называют колюще-режущей.
Колюще-режущие (трехгранные) хирургические иглы применяют для прошивания плотных тканей (кожа, апоневроз). Колющие иглы используют для прошивания стенок полых и тканей паренхиматозных органов брюшной полости.
Обычные колюще-режущие и колющие иглы имеют двойное механическое ушко.
Атравматическая хирургическая игла соединена с нитью по типу конец в конец. Это обеспечивает лучшее прохождение иглы и минимальную травматизацию прошиваемых тканей. Такие иглы применяются для наложения сосудистого шва, шва нерва.
 |
Иглу фиксируют на расстоянии 1-1,5 мм от носика иглодержателя таким образом, чтобы 2/3 ее, считая от острия, оставалось свободным. Нельзя захватывать иглу за ушко. Это приводит к поломке иглы. Лигатуру вдевают в ушко хирургической иглы путем надавливания сверху. Затем лигатуру протягивают так, чтобы она была двойной на протяжении 1/3 (рис.13).
 |

Рис.13 Техника вдевания нити в иглу.
а) положение иглодержателя и нити в руках;
б) вдевание нити в ушко иглы;
в) положение нити в хирургической игле.
Рабочей частью сочетанного инструмента (игла + иглодержатель) является сама игла. Все приемы работы хирурга должны быть приспособлены к движению именно ее. Вкалывая иглу, ее острый кончик ставят перпендикулярно прокалываемой поверхности, затем продвигают вращательным движением кисти из положения пронации в положение супинации. Это движение должно совершаться быстро и легко по ходу кривизны иглы. Обязательным вспомогательным инструментом при наложении любого шва является пинцет, служащий как для удержания прошиваемых тканей, так и для подхватывания иглы. Производить эти манипуляции пальцами недопустимо.
 Для соединения кожи может применяться бескровный метод с помощью скобок Мишеля. Края кожной раны сближают хирургическими пинцетами. Затем хирург использует специальный пинцет, который имеет перекрещивающиеся бранши, на рабочей поверхности которых располагаются особые выступы для помещения на них металлической скобки Мишеля. Соединение кожи производится путем сдавления скобок Мишеля. Скобки накладываются перпендикулярно ране на расстоянии 1,0-1,5 см друг от друга. Снимают их тем же инструментом, что и накладывают. Выступы на
Для соединения кожи может применяться бескровный метод с помощью скобок Мишеля. Края кожной раны сближают хирургическими пинцетами. Затем хирург использует специальный пинцет, который имеет перекрещивающиеся бранши, на рабочей поверхности которых располагаются особые выступы для помещения на них металлической скобки Мишеля. Соединение кожи производится путем сдавления скобок Мишеля. Скобки накладываются перпендикулярно ране на расстоянии 1,0-1,5 см друг от друга. Снимают их тем же инструментом, что и накладывают. Выступы на
Узловой шов с образованием дубликатуры апоневроза (шов Ширака-Сика) накладывается на широко мобилизованные края рассеченного апоневроза (2,5 - 3,0 см). На одном крае апоневроза производится на расстоянии 0,7 - 1,0 см от линии разреза сквозной вкол снаружи во внутрь (рис.30)
Затем переходят на противоположный край, где на таком же расстоянии от линии разреза (0,7 - 1,0 см) вначале производится вкол и через 1,0 - 1,5 см выкол от места вкола. При завязывании узла образуется дубликатура, обеспечивающая соприкосновение по всей линии стежка.
Рис.30 Узловой шов с образованием дубликатуры апоневроза (шов Ширака-Сика).
П-образный шов апоневроза накладывается при расхождении краёв апоневроза и преследует цель предупреждения прорезания наложенных швов.
Вкол иглы производится на одном крае, а выкол симметрично на другом, не прерываясь, отступая 1,5 - 2,0 см от ранее наложенного стежка (рис.31).
 Нить проводится аналогичным образом в обратном направлении через оба края апоневроза. Выкол иглы производится на одном и том же крае апоневроза, что и вкол. При завязывании узлов края апоневроза приходят в соприкосновение со своими внутренними поверхностями.
Нить проводится аналогичным образом в обратном направлении через оба края апоневроза. Выкол иглы производится на одном и том же крае апоневроза, что и вкол. При завязывании узлов края апоневроза приходят в соприкосновение со своими внутренними поверхностями.






