Межпозвонковый хондроз (chondrosis intervertebralis) дегенеративные изменения межпозвонковых дисков ведут к неравномерному уменьшению высоты межпозвонковых пространств. Всякое снижение межпозвонкового пространства нарушает конгруэнтность задних мелких суставов, обусловливая преждевременное их изнашивание. Первичный межпозвонковый хондроз представляет собой дегенеративные изменения синхондроза позвонков как проявление неизбежного процесса износа и старения. Вторичный межпозвонковый хондроз является результатом местных и общих причин, лежащих вне синхондроза и ускоряющих естественный процесс старения; такими причинами могут быть воспалительные и травматические повреждения позвоночника.
Остеохондроз позвонков (osteochondrosis vertebrae). Дегенеративные изменения диска захватывают хрящевые пластинки, покрывающие поверхности тел позвонков. В результате изменения хрящевых пластинок в прилегающих к ним участках губчатой кости тел позвонков появляется реактивное новообразование костной ткани, реактивный костный склероз, отграничивающий суженное межпозвонковое пространство. Интенсивность костного склероза зависит от степени снижения межпозвонкового пространства: чем уже пространство, тем сильнее выражен склероз.
Различают, как и при межпозвонковом хондрозе, первичный и вторичный остеохондроз. Первичный остеохондроз начинается в гиалинозо-хрящевых пластинках, покрывающих тела позвонков, и распространяется на межпозвонковые диски. Разрыхленные диски оседают, межпозвонковые пространства сужаются вплоть до полного их исчезновения. Дегенеративные изменения в фиброзных кольцах диска (annulusfibrosus) обусловливают реактивное появление на поверхности тел позвонков небольших костных разрастаний — краевых остеофитов. Последние являются по отношению к изменениям дисков вторичными образованиями.
Чаще всего первичный остеохондроз наблюдается в наиболее нагружаемых отделах позвоночника: между седьмым шейным и первым грудным позвонками (С7—Th1) и между пятым поясничным и первым крестцовым (L5—S1).
Вторичному остеохондрозу предшествует хондроз межпозвонковых дисков. В телах позвонков при нем обнаруживаются иногда грыжи Шморля, что, впрочем, наблюдается довольно редко, так как этому препятствует защитный вал склерозированной при остеохондрозе губчатой кости тел позвонков. На углах тел позвонков часто наблюдаются мелкие остеофиты, особенно хорошо различимые в шейном отделе позвоночника. Вторичный остеохондроз развивается обычно в отделах позвоночника, обладающих наибольшей подвижностью, в нижних шейных позвонках и нижних поясничных.
Оба термина — межпозвонковый хондроз и остеохондроз позвонков — являются, скорее, понятиями патолого-анатомическими, чем клиническими.
 Деформирующий спондилоз (spondylosis deformаns), так же как и хондроз и остеохондроз — заболевание межпозвон-кового диска, хотя по рентгеновскому изображению создается впечатление поражения тел позвонков. Спондилоз развивается в результате дегенеративных изменений на почве постарения или преждевременной изношенности диска. В отличие от межпозвонкового хондроза и остеохондроза, при которых дегенерагивные изменения происходят во всем диске, при деформирующем спондилозе поражаются преимущественно наружные участки фиброзного кольца. Сужение межпозвонкового пространства не так резко выражено, как при хондрозе или остеохондрозе оно может и отсутствовать. Деформирующий спондилоз вызывает типичные изменения контура тел позвонков — разрастание больших остеофитов. В отличие от остеофитов, вырастающих при остеохондрозе от краев тел позвонков, остеофиты при деформирующем спондилозе располагаются отступя от угла края позвонка. Большие остеофиты деформирующего спондилоза, увеличиваясь, могут сближатьсяи, перекидываясь над межпозвонковым пространством, сливаться между собой (рис. 173).
Деформирующий спондилоз (spondylosis deformаns), так же как и хондроз и остеохондроз — заболевание межпозвон-кового диска, хотя по рентгеновскому изображению создается впечатление поражения тел позвонков. Спондилоз развивается в результате дегенеративных изменений на почве постарения или преждевременной изношенности диска. В отличие от межпозвонкового хондроза и остеохондроза, при которых дегенерагивные изменения происходят во всем диске, при деформирующем спондилозе поражаются преимущественно наружные участки фиброзного кольца. Сужение межпозвонкового пространства не так резко выражено, как при хондрозе или остеохондрозе оно может и отсутствовать. Деформирующий спондилоз вызывает типичные изменения контура тел позвонков — разрастание больших остеофитов. В отличие от остеофитов, вырастающих при остеохондрозе от краев тел позвонков, остеофиты при деформирующем спондилозе располагаются отступя от угла края позвонка. Большие остеофиты деформирующего спондилоза, увеличиваясь, могут сближатьсяи, перекидываясь над межпозвонковым пространством, сливаться между собой (рис. 173).
Рис. 173. Дегенеративные изменения в позвоночнике: I — спондилартроз, II — деформирующий спондилоз, III — остеохондроз, IV — межпозвонковый хондроз (сужение диска).
Образование краевых остеофитов, ограниченное одной парой тел позвонков или малым участком позвоночника, чаще всего обусловлено травматической или воспалительной причиной; распространенное развитие остеофитов типично для дегенератив-ных изменений. Деформирующий спондилоз локализуется преимущественно в грудном отделе позвоночника, реже в поясничном и шейном отделах.
В грудном и поясничном отделах позвоночника остеофиты при спон-дилозе располагаются спереди и с боков тел позвонков, в шейном —в участках тел позвонков, расположенных дальше вбок и кзади, у крючко-видных отростков (proc. uncinati). В последнем случае спондилоз (spondylosis uncovertebralis) может обусловить симптомокомплекс, известный под названием «шейной мигрени» («migraine cervicale»).
В соответствии с генезом различают несколько видов деформирующего спондилоза. Статический деформирующий спондилоз (spondylosis deformans statica), обусловленный функционально- механическими причинами — ранним изнашиванием на почве нарушения нормальной осевой нагрузки, например в результате неправильно сросшегося перелома позвоночника, при структурном сколиозе (паралитическом, врожденном, идиопатическом и др.), при кифозе. Спондилотические изменения, обусловленные нарушением статики, наступают раньше всего на вогнутой стороне искривления позвоночника, спереди при кифозе, сбоку с вогнутой стороны первичной кривизны при сколиозе. Реактивный спондилоз (spondylosis deformans reactiva) возникает после разрушения позвонков воспалительным процессом. Спонтанный деформирующий спондилоз (spondylosis deformans spontanea) развиваетсяна почве возрастного, а иногда ррннего изнашивания дисков.
«Неустойчивый» позвонок представляет собой состояние, при котором один позвонок (значительно реже два позвонка) перемещается относительно нижележащего позвонка кзади и кпереди при движениях позвоночника в сагиттальной плоскости, при сгибании и разгибании., Такое перемещение может наблюдаться в шейном отделе (четвертого шейного позвонка над пятым или пятого позвонка над шестым) и в поясничном (третьего позвонка над четвертым или четвертого позвонка над пятым). Смешение позвонка кпереди происходит при сгибании позвоночника восстановление нормального положения смещенного позвонка— пои разгибании. «Неустойчивый» позвонок наблюдается при дезинтеграции межпозвонкового диска в результате остеохондроза или грубого деформирующего спондилоза, причем если остеохондроз определяется между VI и VII шейными позвонками, то «неустойчивым» позвонком является обычно V шейный. «Неустойчивый» позвонок может наблюдаться также при повреждении дужки позвонка, при переломе суставных отростков, после хирургического удаления пролабированного диска и при некоторых других патологических состояниях позвоночника. Перемещение «неустойчивого» позвонка клинически неопределимо; оно хорошо видно на рентгенограммах при функциональной рентгенографии.
Спондилартроз (spondylarthrosis). Снижение высоты межпозвонкового диска ведет к нарушению конгруэнтности задних межпозвонковых суставов. Возникающее в результате сближения тел позвонков неправильное взаимное расположение и измененная нагрузка суставных поверхностей обусловливают такие же дегенеративные изменения мелких суставов позвоночника, как и при деформирующем артрозе крупных суставов конечностей. Исходным местом спондилартротических изменений являются преимущественно концы суставных отростков, здесь раньше всего развиваются краевые зубцы. Под суставным хрящом в поздних стадиях спондилартроза обнаруживается типичная склеротическая кайма.
Спондилартрозы обычно сочетаются с остеохондрозом позвонков, редко с деформирующим спондилозом. Распространенные деформации позвоночника, такие, как структурный сколиоз, обусловливают спондилартроз многих мелких суставов; в тех же случаях, когда деформация ограничена одним-двумя позвонками, например после изолированного перелома тела позвонка, изменения наблюдаются в одной-двух парах мелких суставов.
Дегенеративные изменения ограничивают в значительно меньшей степени подвижность позвоночника, чем воспалительные заболевания. В отличие от воспалительных заболеваний позвоночника, при которых наблюдается концентрическое ограничение движений, при дегенеративных изменениях подвижность обычно ограничивается неравномерно в различных направлениях. Функционал»аные нарушения позвоночника возникают при дегенеративных изменениях, с одной сюроны, механически, вследствие уменьшения высоты межпозвонковых дисков и потери синхондрозом позвонков присущей им эластичности, с другой,—рефлектор-но, под влиянием мышечного напряжения, блокирующего движения позвоночника.
При межпозвонковом хондрозе наблюдается болезненная тугоподвижность шейного или поясничного отдела позвоночника, резкая рефлекторная напряженность длинных мышц спины, трапециевидной мышцы и др. При наклоне туловища или головы кпереди не происходит кифозирования в шейном или поясничном отделе позвоночника вследствие рефлекторно болевой фиксации, при разгибаниине наблюдается хорошо замегного з нормальных условиях усиления лордоза. Сглаженные, почти лишенные физиологических искривлений шейный и поясничный отделы позвоночника сохраняют при движениях в передне-заднем направлении выпрямленное положение. Такие же изменения подвижности наблюдается при вторичном остеохондрозе позвоночника. При первичном остеохондрозе подвижность позвоночника бывает обычно мало ограничена, хотя движения позвоночника болезненны. Клинически отличить межпозвонковый хондроз от остеохондроза очень трудно, иногда невозможно. С известными оговорками можно сказать, что для хондроза характерно болезненное ограничение функции позвоночника, статической и динамической нагрузки, для первичного остеохондроза позвонков — боли при движениях позвоночника без значительного ограничения подвижности.
При деформирующем спондилозе клинические симптомы слабо выражены. Если исследование проводят при наличии у больного болей, то определяется спазм длинных мышц спины, ограничивающий движения преимущественно в каком-либо одном направлении. В промежутках между болями разгибание спины обычно замедленно и затруднено. Правильный ритм сгибания позвоночника нарушен при разрастаниях больших остеофитов, срастающихся в скобки, спаивающие смежные позвонки.
Спондилартроз характеризуется болями и ту гоподвижн остью позвоночника, особенно ограничено болезненное разгибание. Исследование обнаруживает защитный мышечный спазм и боли при активных и пассивных движениях позвоночника, амплитуда которых заметно уменьшена. Так как Спондилартроз возникает в результате нарушения конгруэнтности мелких суставов на почве уменьшения высоты дисков, то очень часто он обнаруживается при дегенеративных изменениях дисков, особенно при межпозвонковом хондрозе.
Трофические изменения позвоночника, спондилопатии, спондилартропатии довольно редки. Спондилопатия при чешуйчатом лишае, псориазе (spondylopathia psoriatica) протекает клинически с ограничением подвижности и болями при движениях позвоночника. Рентгенологически обнаруживаются паравертебральные окостенения. Паравертебральные боковые оссификаты имеют вид тонких, отделенных от тел позвонков одиночных или множественных костных разрастаний. Течение заболевания медленное, крадущееся, без лихорадки. Одновременно со спондилопатией могут наблюдаться прогрессирующие псориатические артропатии конечностей, протекающие с развитием деформаций, контрактур и атрофии. Кожные симптомы обычно предшествуют спондило-патиями: ухудшение кожных изменений при чешуйчатом лишае сопровождается обострением спондилопатии.
Существование псориатических спондилартропатий иногда отрицают, считая их ревматоидными спондилартритами, случайно присоединившимися к псориазу. При длительном течении заболевания движения позвоночника исчезают и отличить клинически, а иногда и рентгенологически псориатическую спондилопатию от анкилизирующего спондилита (spondylitis ankylopoetica, болезнь Бехтерева) или от гиперостозного спондилоза (spondylosis hyperostotica Forestier) почти невозможно.
Спондилартропатия при охронозе (алкаптонурии) —spondylopathia ochronotica, alcaptonurica. Под охронозом понимают черное окрашивание хрящевой и плотной соединительной ткани, сухожилий, связок, заканчивающееся тяжелой дегенерацией и некрозом. Наряду с указанными анатомическими образованиями некрозу подвергается межпозвонковый диск. На коже появляются темные (от серо-коричневого до черного) пятна. Охроноз не представляет собой отдельной нозологической единицы. Различают две формы охроноза эндогенную, в основе которой лежит врожденное нарушение белкового обмена веществ (ферментативного-расщепления), и экзогенную, приобретенную, возникающую при длительном применении карболовой кислоты (фенола), например при лечении хронических язв голени. Моча больного при стоянии делается темной (алкаптонурия).
Движения позвоночника при spondylopathia ochronotica в конечных фазах заболевания резко ограничены, особенно в поясничном, а затем и в грудном отделах. Ограничение подвижности в шейном отделе обычно резче выражено, чем при остеохондрозе позвонков. Следует подчеркнуть клинически важную особенность охронотической спондилопатии: несоответствие между малой болезненностью позвоночника и значительным ограничением подвижности. Заболевание начинается медленно, постепенно прогрессирует; значительные изменения позвоночника наступают через 6—8 лет после появления первых признаков заболевания.
При неврогенных спондилопатиях наблюдаются множественные деформации позвонков, возникающие в связи с заболеванием центральной нервной системы. У больных определяются расстройство различных видов чувствительности и другие неврологические симптомы, характерные для ведущего заболевания. Начало неврогенной спондилопатии может протекать с изменениями, которые легко могут быть приняты за спондялоз; позднее неврогенная спондилопатия проявляется такими тяжелыми и распространенными разрушениями позвоночника, что диагноз заболевания становится совершенно ясным. Самыми частыми причинами неврогенной спондилопатии являются спинная сухотка (spondylopathia tabica), поражающая кроме позвоночника крупные суставы, а также сирингомиелия (syringomyelia). При сирингомиелитической спондилопатии поражаются кроме позвоночника суставы верхних конечностей. Спондилопатия при сирингомиелии протекает на фоне структурного сколиоза, расположенного в верхне-грудном отделе позвоночника.
Имеются указания на встречающуюся иногда спондилопатию при сахарном диабете. Характерной особенностью расстройства подвижности позвоночника при спондилопатии любой этиологии является поражающее несоответствие между морфологическими изменениями и степенью расстройства движений: сравнительно небольшое ограничение подвижности позвоночника при тяжелом деструктивно-гипертрофическом поражении позвонков.
Протяженность и особенности ограничения подвижности позвоночника типичны для определенных заболеваний. Позвоночный столб может быть полностью обездвижен на всем протяжении от шейного до поясничного отдела включительно. Полную неподвижность позвоночника обнаружить легко. Для этого не требуется применения каких-либо специальных приемов. Поворот туловища в сторону, наклон кпереди и кзади происходит с помощью конечностей, главным образом нижних. Такое движение бывает обычно недостаточным и дополняется обращением взгляда в нужном направлении. Ригидный позвоночник фиксирован в согнутом, кифотическом положении, вследствие чего поза при сидений отличается от нормальной; больной обычно может лежать только на боку. Полная распространенная неподвижность позвоночника может сопутствовать ревматоидному полиартриту. Хронический ревматоидный спондилартрит может протекать изолированно, без вовлечения в процесс суставов конечностей. У детей ревматоидный спондилартрит сопровождается поражением суставов конечностей, спленомегалией и генерализо-ванной лимфаденопатией (болезнь Still), у взрослых наблюдается распространенная неподвижность позвоночника при анкилозирующем спондилите (болезни Бехтерева), гиперостозном спондилозе (spondylosis hyperostotica Forestier), в поздней стадии псориатической спондилопатии.
Фиксация позвонка в переднезаднем направлении определяется при активном сгибании больного кпереди.

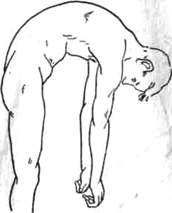 Вместо образования равномерной дуги (рис. 174) позвоночник остается выпрямленным, и наклонение кпереди совершается за счет сгибания в тазобедренных суставах (симптом ныряния). Дальнейшее сгибание делается возможным только при условии приседания, т. е. при одновременном сгибании в коленных суставах. Для того чтобы это выявилось особенно хорошо, исследуемому предлагают поднять с пола какой-либо предмет (рис. 175).
Вместо образования равномерной дуги (рис. 174) позвоночник остается выпрямленным, и наклонение кпереди совершается за счет сгибания в тазобедренных суставах (симптом ныряния). Дальнейшее сгибание делается возможным только при условии приседания, т. е. при одновременном сгибании в коленных суставах. Для того чтобы это выявилось особенно хорошо, исследуемому предлагают поднять с пола какой-либо предмет (рис. 175).
Рис. 174. У здорового при наклоне кпереди позвоночник образует равномерную дугу.
Рис. 175. Исследование при фиксированном позвоночнике. Наклонение кпереди совершается за счет сгибания в тазобедренных и коленных суставах; позвоночник остается ровным, как палка.
У детей определять ригидность позвоночника удобно, положив ребенка на живот. Если приподнимать ребенка над поверхностью стола за ножки, то нормально позвоночник образует дугу с радиусом кривизны, уменьшающимся по направлению к поясничному отделу позвоночника: спина становится более или менее вогнутой, позвоночный столб образует дугу (рис. 176). При патологической фиксации позвоночник при этой манипуляции остается ровным, как палка: спина не прогибается, и вместе с тазом над поверхностью стола приподнимаются живот и грудь исследуемого (рис. 177).
 Рис. 176. У здорового ребенка при поднимании за ноги позвоночник образует равномерную дугу.
Рис. 176. У здорового ребенка при поднимании за ноги позвоночник образует равномерную дугу.
Рис. 177. При поднимании за ноги ребенка с фиксированным позвоночником (туберкулезный спондилит?) он остается в выпрямленном положении.

 Фиксация позвоночника во фронтальной плоскости может быть обнаружена по ограничению боковых движений. Боковую подвижность лучше всего изучать, усадив больного спиною к себе. Наклон туловища вбок при неограниченных движениях позвоночного столба сопровождается равномерным дугообразным его искривлением (рис. 178, а). При фиксированном позвоночнике боковой наклон туловища уже не дает дугообразного искривления линии остистых отростков: она остается ровной движение в сторону ограничено.
Фиксация позвоночника во фронтальной плоскости может быть обнаружена по ограничению боковых движений. Боковую подвижность лучше всего изучать, усадив больного спиною к себе. Наклон туловища вбок при неограниченных движениях позвоночного столба сопровождается равномерным дугообразным его искривлением (рис. 178, а). При фиксированном позвоночнике боковой наклон туловища уже не дает дугообразного искривления линии остистых отростков: она остается ровной движение в сторону ограничено.
Рис. 178. У здорового при наклоне туловища вбок позвоночник образует равномерную дугу (а); ложная неограниченная боковая подвижность может обнаруживаться при фиксации нижнегрудного отдела позвоночника и верхнепоясничного; значительная подвижность в нижнепоясничном отделе маскирует ригидность вышележащих отделов (б).
При локализации патологического процесса в нижнегрудном или верхнепоясничном отделе можно в некоторых случаях впасть в ошибку, не обнаружив имеющейся фиксации. Причиной ошибки обычно служит значительная подвижность нормального нижнепоясничного отдела позвоночника, маскирующая ригидность вышележащих отделов позвоночного столба (рис. 178, б).
Фиксация вращательных движений определяется в положении больного стоя, спиной к врачу. Попеременно фиксируя таз с одной и с другой стороны, врач предлагает больному повернуться в сторону, противоположную фиксированной стороне таза. Еще удобнее исследовать вращательные движения позвоночника, усадив больного на табурет.
Характерное ограничение подвижности позвоночника наблюдается при так называемом синдроме пояснично-бедренной разгибательной ригидности. Сущность изменений состоит в одновременной фиксации поясничного отдела позвоночника и тазобедренных суставов. Клинически пояснично-бедренная ригидность проявляется весьма выразительно. Обнаруживаются следующие три типичных симптома.
1. Фиксированный поясничный-лордоз. Усилен и удерживается напряжением мышц — разгибателей поясничного отдела позвоночника. Стоящему больному предлагают наклониться кпереди, чтобы достать пол руками. Такое движение оказывается для него затруднительным, так как поясничный лордоз не выравнивается, остается неизмененным Поясничный лордоз сохраняется также при лежании на спине и на боку. При разогнутых коленях сгибание в тазобедренных суставах невозможно, вследствие чего наклон больного кпереди еще резче ограничен (рис. 179).
 Рис. 179 Пояснично-бедренная разгибательная ригидность. При наклоне кпереди усиленный поясничный лордоз остается неизмененным; при разогнутых коленях сгибание в тазобедренных суставах невозможно.
Рис. 179 Пояснично-бедренная разгибательная ригидность. При наклоне кпереди усиленный поясничный лордоз остается неизмененным; при разогнутых коленях сгибание в тазобедренных суставах невозможно.

Рис. 180. Получение симптома «доски» при поднимании больного, лежащего на спине, за ноги при поясничнобедренной разгибательной ригидности.
2. Симптом «доски». Лежащего на спине с разогнутыми коленными суставами больного можно поднять за стопы только в выпрямленном положении, туловище и тазобедренные суставы остаются разогнутыми, скованными, как доска, при поднимании сохраняют соприкосновение с ложем только надплечья (рис. 180).
3. Толчкообразная походка, при которой больной передвигается со слегка согнутыми тазобедренными и коленными суставами, живот больного выпячен и вследствие усиленного поясничного лордоза увеличен грудной кифоз.
Пояснично-бедренная разгибательная ригидность бывает обычно двусторонней, но изредка встречаются односторонние формы. В послед нем случае толчкообразная походка отсутствует. В основе симптоме» комплекса разгибательной пояснично-бедренной ригидности лежиг интра- экстрадуральное раздражение поясничных нервных корешков различной этиологии (выпадение межпозвонкового диска, спондилолистез опухоли оболочек, плоские воспалительные сращения корешков и Др.).,
Иногда, особенно у тучных субъектов, трудно определить на глаз движения в грудном и поясничном отделах в сагиттальной плоскости. Существенную помощь может в таких случаях оказать описанный выше прием сравнительного измерения расстояния между остистыми отростками в двух положениях — выпрямленном и согнутом кпереди. Разница в расстоянии между остистыми отростками при согнутом и разогнутом позвоночнике позволяет определить степень ограничения подвижности.
Рефлекторное мышечное напряжение в грудном отделе позвоночника удобно определять по Корневу (1927). При разгибании спины или при поколачивании молоточком по внутреннему краю лопатки под кожей вырисовываются в случаях свежего туберкулезного спондилита нижнегрудного и верхнепоясничного отделов мышечные тяжи в виде «вожжей» по обеим сторонам позвоночника (рис. 181); они тянутся от пораженного позвонка к углам лопатки.
Рис. 181. Симптом «вожжей» Корнева при туберкулезном спондилитею

Определение стойкости деформации позвоночника имеет решающее значение для оценки степени тяжести наступивших изменений, а следовательно, для выбора соответствующего метода лечения. Вначале следует выяснить, возможна ли активная коррекция деформации. Для этого больному предлагают выпрямиться. Выпрямление позвоночника легче происходит, если больной поднимет руки вверх и сделает глубокий вдох. Возможность активного устранения деформации позволяет отличить осаночный сколиоз от анатомически обусловленной деформации позвоночника структурного сколиоза. Само собой разумеется, при этом определяют не только устойчивость сколиоза, кифоза или чрезмерного лордоза, но и состояние крыловидной лопатки, мышечной недостаточности живота, ненормального наклона таза и др. Цель исследования заключается в определении корригирующей способности активного мышечного напряжения.
Определение активной коррекции структурного сколиоза. Первичная (главная) кривизна структурного сколиоза, как известно, малоподвижна и плохо поддается коррекции, которая обычно бывает неполной. Исследуют больного в положении сидя. При правостороннем поясничном или пояснично-грудном сколиозе у сидячего на табурете больного приподнимают правую половину таза, подкладывая под правую ягодицу мешочек с песком. Приподнимают правую половину таза настолько, насколько больной может самостоятельно, без внешней поддержки сохранить в таком положении равновесие. При левостороннем сколиозе приподнимают мешками с песком левую ягодицу.
Осмотр спины сидячего больного или, что лучше, изготовление в таком положении передне-заднего рентгеновского снимка позвоночника дает возможность определить максимально возможную коррекцию сколиоза поясничного или пояснично-грудного отдела. Если дуга искривления позвоночника не корригируется или коррекция неполная, то кривизна является первичной (главной). Полная коррекция указывает на то, что дуга искривления — вторичная (компенсаторная).
 Возможность пассивного исправления деформации позвоночника у детей определяют, потягивая ребенка за голову. Проделывать это нужно осторожно, не приподнимая ребенка над полом. Если такое исследование не дает достаточных сведений о стойкости деформации, то ребенка можно приподнять, взяв его под локти или за приподнятые вверх руки. Умеренное искривление позвоночника при таком исследовании может полностью исчезнуть. Искривление более стойкое исчезает не полностью, частично, причем сравнивая деформацию позвоночника при полной нагрузке и при разгрузке приподниманием над полом, получают представление, насколько деформация фиксирована и в какой степени естественная нагрузка в положении стоя усиливает искривление.
Возможность пассивного исправления деформации позвоночника у детей определяют, потягивая ребенка за голову. Проделывать это нужно осторожно, не приподнимая ребенка над полом. Если такое исследование не дает достаточных сведений о стойкости деформации, то ребенка можно приподнять, взяв его под локти или за приподнятые вверх руки. Умеренное искривление позвоночника при таком исследовании может полностью исчезнуть. Искривление более стойкое исчезает не полностью, частично, причем сравнивая деформацию позвоночника при полной нагрузке и при разгрузке приподниманием над полом, получают представление, насколько деформация фиксирована и в какой степени естественная нагрузка в положении стоя усиливает искривление.
Рис. 182. Определение стойкости бокового искривления позвоночника при сколиозе. Полное выравнивание достигается только в случае нефиксированного сколиоза.
Устойчивость деформации позвоночника может быть определена пассивным сгибанием туловища лежачего больного в направлении, противоположном искривлению. Такой прием пригоден при исследовании сколиозов у подростков. Ясное представление о стойкости бокового искривления получают также путем надавливания рукой на вершину кривизны и противодавления на нижележащий отдел, где позвоночник образует максимальное противоискривление, или на таз (рис. 182).
Степень возможной коррекции реберного горба при структурном сколиозе определяют следующим образом. Больному предлагают наклониться вперед и одновременно вбок, в направлении, противоположном реберному горбу: при правостороннем реберном горбе— кпереди и влево, при левостороннем - кпереди направо Врач кладет руку на вершину реберного горба, упершись другой в таз больного. Производя всей кистью медленное непрерывное давление на вершину горба, исследующий предлагает больному полностью разогнуться (рис. I83). Примерно то же следует повторить при определении возможности самокоррекции сколиоза и реберного горба. В этом случае врач не произво! дит давления а сам больной в положении наклона туловища вперед и вбок устанавливает одну руку на вершине реберного горба, а другой упирается в таз, выпрямляется и. надавливая руками» корригирует сколиоз и горб.
Рис. 183. Определение стойкости реберного горба при сколиозе. Больной наклоняется одновременно кпереди и вбок, в противоположную от горба сторону. Врач одной рукой надавливает на горб, а другой рукой фиксирует та» больного. После этого больной медленно разгибается. Врач равномерно давит на реберный горб.
 Устойчивость кифоза определяют, усадив больного на табурет. Захватывают руками сзади над-плечья больного и, поставив. свою стопу позади больного на табурет, упираются коленом в вершину кифотического искривления. Потягивая надплечья больного кзади и одновременно осторожно надавливая коленом на область кифоза, получают известную коррекцию деформации, указывающую на степень ригидности ее. Исследование нужно проводить медленно, деликатно, без применения грубой силы, иначе (кроме непривлекательности зрелища) оно может оказаться болезненным. Ригидность рефлекторного болевого люмбишиалгического сколиоза проверяют осторожным потягиванием больного за голову или боковым давлением на туловище исследуемого.
Устойчивость кифоза определяют, усадив больного на табурет. Захватывают руками сзади над-плечья больного и, поставив. свою стопу позади больного на табурет, упираются коленом в вершину кифотического искривления. Потягивая надплечья больного кзади и одновременно осторожно надавливая коленом на область кифоза, получают известную коррекцию деформации, указывающую на степень ригидности ее. Исследование нужно проводить медленно, деликатно, без применения грубой силы, иначе (кроме непривлекательности зрелища) оно может оказаться болезненным. Ригидность рефлекторного болевого люмбишиалгического сколиоза проверяют осторожным потягиванием больного за голову или боковым давлением на туловище исследуемого.
Стойкость бокового искривления при сколиозе определяют путем надавливания рукой на вершину кривизны (см. рис. 182). У детей фиксацию сколиоза можно определить, приподнимая осторожно ребенка за голову.
Боли в спине возникают при различных заболеваниях, имеющих отношение к анатомическим образованиям спины (к позвоночнику, содержимому спинномозгового канала, к мышцам и фасциям спины) и не имеющих к ним отношения. Внутренние болезни грудной, брюшной и тазовой полостей, такие, как заболевания сердца, легких, поджелудочной железы, желчного пузыря, почек, кишечнчка, женских половых органов, сигмовидной и прямой кишек, предстательной железы и семенного пузырька, могут протекать с болями в спине (см. рис. 120). Другими словами, боли в спине не обязательно результат заболевания позвоночника, они могут быть обусловлены как ортопедическими заболеваниями, так и внутренними, хирургическими, гинекологическими, урологическими, нервными болезнями. При заболеваниях позвоночника боли в спине—самая частая жалоба и обычно наиболее ранний (до определенного времени единственный) симптом патологического процесса. Поэтому боли в спине требуют тщательного и всестороннего исследования больного. Анализ болевых ощущений не всегда позволяет сразу разобраться в характере заболевания, но зато он дает возможность определить, где локализуются патологические изменения. Желательно, чтобы больной сам указал локализацию болей. Если он не может сделать этого словесно, то выручить может указательный палец больного. Показываемое больным место обычно при исследовании маркируют на коже.
Боли выявляют при самых разнообразных патологических изменениях позвоночника: при инфекционных процессах, спондилитах и спондилартритах, травмах, последствиях аномалии осанки и статической недостаточности, дегенеративных изменениях первичных и вторичных, злокачественных опухолях, патологических образованиях внутри позвоночника, деструктивных процессах в позвонках, при спазме или раздражении паравертебральных мышц и изменениях фасций спины. Поэтому в ряде случаев, особенно в ранних стадиях заболевания и при повреждениях области позвоночника, требуется неврологическое исследование больного для исключения органического заболевания нервной системы или для топической диагностики.
В неясных для невропатолога случаях невралгий и вторичных радикулитов врач-ортопед, консультирующий больного, должен выяснить, являются ли позвоночник и окружающие его ткани источником болей. Если источник болей — позвоночник, поставить диагноз, если нет — исключить заболевание позвоночника и углубить исследование, чтобы выяснить состояние внутренних органов.
Интенсивность болей в спине оценить труднее, чем боль в любом другом месте. Известное значение может иметь манера, с которой о ней рассказывают, выражение лица, объем помех в обыденных действиях. Известно, что долго существующие боли в спине часто сочетаются с невротической личностью. Однако неправильно предвзято предполагать, что боли в спине являются всецело психогенными только потому, что больной может оказаться эмоциональной личностью и что органическую причину болей врач не может распознать. Органическая основа имеется почти при каждой жалобе на боли в спине.
Объективные признаки имеющихся болей в позвоночнике получают, ощупывая паравертебральные мышцы. Рефлекторно напряженная мускулатура на ощупь производит впечатление плотной, плотнее, чем нормальные, ненапряженные мышцы (симптом мышечной бдительности). В зависимости от локализации патологического процесса и интенсивности болей мышечный спазм разгибателей спины может быть на одной стороне или на обеих. Активные движения при мышечном спазме ограничены под влиянием болевой мышечной ригидности, шейный и поясничный лордозы выравниваются. Иногда под влиянием болевой ригидности разгибателей спины обнаруживается увеличение лордоза поясничного отдела, срединная борозда спины между выступающими валиками напряженных разгибателей делается более глубокой. Изменения физиологических искривлений позвоночника под влиянием болевой ригидности мышц хорошо заметны при осмотре больного сбоку и на боковой рентгенограмме соответствующего отдела позвоночника.
Различают: а) спонтанные боли, несвязанные с движениями позвоночника; б) боли, вызываемые движениями позвоночника; в) болезненную чувствительность, обусловленную давлением, толчком или нагрузкой; г) отраженные или иррадиирующие боли. Каждый из перечисленных видов болей имеет свое диагностическое значение. В зависимости от особенностей патологического процесса отдельные виды болей бывают изолированными или соединенными в определенные комбинации. Переход одного вида боли в другой, присоединение к определенному виду боли другого вида (равным образом, как и прекращение), например присоединение к спонтанной боли иррадиирующих болей или исчезновение их, отражают динамику патологического процесса.
Исходя из диагностических соображений, боли в спине оценивают в зависимости от их локализации (отдел позвоночника) и характера. Различают боли острые и хронические, иногда между острыми и хроническими болями нет резкой, разделяющей их границы, поэтому несколько условно принято под острыми понимать боли с резким и быстрым началом, с короткой продолжительностью, под хроническими — боли, имеющие большую продолжительность с наличием ремиссий или без них, независимо от того, было ли начало острым или нет.
Острые боли в шейном отделе позвоночника сопровождаются обычно рефлекторным мышечным напряжением, острой тугоподвижностью шеи, фиксирующей голову в вынужденном положении, это так называемая «острая кривошея» (torticollis accuta). Причиной острой кривошеи могут быть травматические повреждения шейных позвонков или фасций шеи, воспалительные заболевания, такие, как рев-магоидный полиартрит (болезнь Grisel), редко острая протузия диска. Чаще всего наблюдается острая тугоподвижность шеи при самых обычных движениях и больные связывают ее обычно с сидением на сквозняке. Причиной острой кривошеи могут быть мышечно-фасциальные уплотнения (миогелозы).
В грудном отделе острые боли случаются реже, чем в шейном. Они похожи на боли в шейном отделе и иногда начинаются внезапно при кашле, чихании, протягивании рук над головой. Боли распространяются вдоль межреберных нервов, отдают в молочную железу, в переднюю часть грудной клетки, симулируя висцеральные заболевания; они могут сопровождаться спазмом брюшных мышц, дыхание делается болезненным.
Поясничная область — самая частая локализация острых болей в спине, хорошо известных под названием «прострел» (lumbago). Тяжесть болей при простреле сильно варьирует от внезапных резких, настолько сильных, что больной теряет способность двигаться, до сравнительно терпимых, при которых болезненные движения затрудняют самообслуживание, поворот в кровати, вставание, особенно мучительно выпрямление из сидячего положения. Возможны иррадиирующие боли в пах, ягодицу, боковую поверхность бедра. Болезненность и спазм поясничных мышц бывают выражены с одной стороны больше, чем с другой, иногда обнаруживается напряжение мышц живота. Причина прострела часто остается невыясненной. Из известных причин прострела, имеющих анатомическую основу, можно назвать протрузию межпозвонкового диска, острую крестцово-подвздошную дисторзию, разрыв межостистой связки, неустойчивый позвонок, миофасциальные уплотнения, поперечно-крестцовый артроз (arthrosis transversosacralis). Острые боли в спине, наавшиеся острой кривошеей или острым прострелом, могут позднее перейти в хронические с иррадиацией вдоль руки (брахиалгия) или ноги (ишиалгия).
Спонтанные боли не зависят от движений позвоночника и могут быть обусловлены дегенеративными изменениями межпозвонковых дисков, заболеванием тел позвонков, деструкцией, вызванной воспалительным процессом (остеомиелитом, туберкулезом), опухолью позвонка, особенно вторичной, метастатической. При первичном остеохондрозе больной испытывает боли в позвоночнике по утрам, при вставании с постели. Они имеют характер тупых, сверлящих, усиливающихся после длительного покоя или вынужденного положения, например при езде в поезде или автомашине, при работе в согнутом положении.
При болях, связанных с движениями позвоночника, очень важно установить, в какой момент движения возникает боль. Если боли при движении в определенный момент прекращаются, следует зарегистрировать положение позвоночника в момент прекращения болей. Исследование должно быть проведено при всех движениях — ротационном, сгибании и разгибании позвоночника. Иногда возврат в выпрямленное положение из сгибания может быть болезненнее первоначального движения; при прохождении участка болезненных движений разгибание производит впечатление бокового скручивания позвоночника. Болезненное разгибание позвоночника типично для спондилартроза. Может наблюдаться разница в объеме болезненных движений в положении стоя и сидя.
Каким образом больной идет к кушетке, какую позу принимает лежа на ней, как меняет одно положение на другое,— все это дает ценные указания относительно тяжести болей и зависимости их от определенного положения и движений позвоночника. Сознательное или несознательное преувеличение симптомов может быть выявлено по тому, как лежит больной. Больной, который при сидении не может согнуть спину, неожиданно лежит с согнутыми тазобедренными и коленными суставами с увеличенным поясничным кифозом. При остром простреле движения позвоночника на всем его протяжении ограничены из-за болезненности, мышцы спины спастически напряжены. Позднее движения остаются болезненными и ограниченными в одном направлении, обычно наиболее болезненно сгибание кпереди, наклон вбок в одну из сторон или разгибание. Сохранение полностью безболезненного движения позвоночника в одном каком-либо направлении является важным диагностическим признаком механической причины болезненности. Оно исключает воспалительное заболевание позвоночника (спондилит, спондилартрит), которое протекает с концентрической болевой тугоподвижностью позвоночника, ограничивающей движения позвоночника во всех направлениях одинаково.
Болезненная чувствительность дает при исследовании возможность определить локализацию патологического процесса и его распространенность. Иногда вместе с местной болезненной чувствительностью появляются одновременно отраженные боли, иррадиирующие вдоль распространения нервов.
Область, надавливание на которую или поколачивание вызывает иррадиацию болей, именуют пусковой точкой или пусковой областью. Болезненную чувствительность исследуют, как известно, поколачива-нием (перкуссией) по концам остистых отростков, в местах прикрепления мыщц к кости, давлением на остистые отростки или промежутки между остистыми отростками, на суставные или поперечные отростки.
Надавливание или поколачивание по остистому отростку вызывает появление местной болезненности при переломе, при воспалительном очаге в позвонке- при грыже диска появляется резкая стреляющая боль, стоящий больной при перкуссии по остистому отростку на уровне грыжи как будто «надламывается».
Давление на остистый отросток «неустойчивого» позвонка вызывает ограниченную болезненность, причем давление на соседние остистые отростки остается безболезненным. При деформирующем спондилозе болезненная чувствительность ощущается при давлении или поколачива-нии по остистым отросткам нескольких позвонков. Острая болезненность от давления на поперечные отростки—типичный признак перелома поперечных отростков, такое же надавливание при arthrosis transversosacralis вызывает меньшую болезненность. Болезненную чувствительность и боли можно обнаружить давлением между остистыми отростками, в межостистых промежутках при разрыве межостистых связок («пружинящая» спина). Болезненность местная с иррадиацией болей в ногу ощущается больным при давлении на остистые отростки четвертого-пя-того поясничных позвонков, если протрузия диска расположена на этом уровне. Местная болезненность с иррадиацией в руку и кисть наблюдается при перкуссии или надавливании на остистые отростки при грыже диска в шейном отделе позвоночника.
Мышечно-фасциальные боли выявляют надавливанием в зоне мышечных прикреплений к кости. Местная болезненность бывает отчетливо выражена при давлении пальцем в тех местах, где мышечные волокна отходят прямо от кости без промежуточного сухожилия (например, в области начала ягодичных мышц на крыле подвздошной кости или на крестце, начала мышц разгибателей спины на крестце, начала квадратной поясничной мышцы на 12-м ребре, ромбовидных мышц на позвоночном крае лопатки). Одновременно с болезненной чувствительностью при надавливании могут появляться отраженные боли. Например, надавливание в области начала ягодичных мышц вызывает появление болей в ягодице, задней поверхности бедра и голени, на позвоночный край лопатки — вдоль руки по направлению к кисти. Ощупывание и давление на мышечные уплотнения (миогелоз) вызывают местные боли.
Здесь уместно подчеркнуть, что диагноз заболевания позвоночника не может основываться на каком-либо одном симптоме, например на местной болезненности при ощупывании. При распознавании заболевания нужно принимать во внимание и должным образом оценивать возможно большее число симптомов.
Неврологическое исследование имеет очень большое значение для диагноза и прежде всего для определения локализации поражения. Сегментарно ограниченное нарушение чувствительности и распространение стреляющей боли — надежнейшие диагностические признаки топического диагноза заболеваний позвоночника. Повреждения и артриты верхних шейных позвонков могут сопровождаться невралгией большого затылочного нерва (п. occipitalis major). Местная болезненность в таком случае определяется надавливанием в области треугольника, образованного задней большой прямой мышцей головы, верхней и нижней косыми мышцами (m. rectus capitis post. major, m. obliquus capitis super., m. obliquus capitis infer.).
Отраженные боли распространяются вдоль затылка к темени и ко лбу. Глубокие задние мышцы шеи напряжены. Поражение средних шейных позвонков Сз—Cs вызывает боли вдоль поверхностного шейного сплетения с его ветвями—ушной, затылочной, шейной и надключичной (п. п. auricuilaris magn., occipitalis min., cutanei dors. cervic., supraclavi-culares). При вовлечении в патологический процесс нижних шейных позвонков С7—Th1 могут возникать боли вдоль плечевого сплетения а также парестезии, различные по типу. Тип парестезии зависит от раздражения или сдавления тех или иных корешков: раздражение корешков Сб—С7 вызывает парестезию второго и третьего пальцев кисти корешков С7—Th1 — парестезию по локтевому типу. Патологические процессы в верхних грудных позвонках вызывают боли, распространяющиеся по внутренней поверхности руки и передней поверхности груди. Поражение в области позвонков Th5—Тh10 характеризуется появлением межреберной невралгии. При локализации изменений в нижнегрудном и поясничном отделах боли распространяются вдоль паха, наружной поверхности ягодицы и передней поверхности бедра.
Иррадиирующие боли, возникающие при разрыве, межостистых связок, могут создавать диагностические трудности при комбинированных повреждениях позвоночника — переломах, осложненных разрывом-меж-остистых связок. Компрессионные переломы двенадцатого грудного и первого поясничного позвонков дают иногда стойкие, с трудом поддающиеся лечению боли не в области перелома, а ниже, в пояснично-крестцовом отделе. Их можно выявить, надавливая пальцем в промежутке между остистыми отростками четвертого и пятого поясничных позвонков.
Иногда в месте разрыва межостистых связок заметно небольшое углубление. Разрыв наступает одновременно с переломом, но в свежем случае разрывы обычно не распознаются, так как их маскирует более тяжелое повреждение — компрессионный перелом позвонка. Позже, когда постельный режим заканчивается и больной переходит в вертикальное положение, т. е. когда позвоночник начинает испытывать нагрузку, обнаруживаются последствия повреждения связок: появляется статическая недостаточность позвоночника, боли.
Разрывы над- и межостистых связок между четвертым и пятым поясничными позвонками, пятым поясничным и первым крестцовым встречаются и как изолированное повреждение («пружинящая» спина). При повреждении указанных связок часто кроме местной болезненности появляются Иррадиирующие боли. Повреждение межостистой связки между четвертым и пятым поясничными позвонками вызывает боли в крестце, в наружной и передней поверхности бедра; между пятым поясничным и первым крестцовым — в крестце, по наружной поверхности бедра, в икре и стопе.
Болезненную чувствительность и пусковые области при иррадиирующих болях изучают в положении больного стоя, лежа, укладывая больного на живот и при сидении с наклоном туловища кпереди. Повреждение межостистых связок удобно исследовать, усадив больного на пятки (см. рис. 171) или уложив на живот, под который подкладывают для кифозирования поясничного отдела несколько подушек (см. рис. 172).
Хронические боли в позвоночнике, возникающие после острого начала или первично хронически, чаще всего наблюдаются в наиболее подвижных отделах позвоночника, в шейном и поясничном.
Для ориентировки в данных неврологического исследования нужно помнить, что у взрослого нижняя граница спинного мозга расположена на уровне верхней поверхности первого поясничного позвонка, ниже спинной мозг переходит в конский хвост (cauda equina). Выше этой гра-, ницы повреждается спинной мозг, ниже — конский хвост. При переломе позвоночника, осложненном повреждением спинного мозга, первым вопросом являеися уровень поражения, т. е. в зоне какого сегментаросом является поврежден спинной мозг. Каждому сегменту принадлежит определенная пара спинальных нервов.
Тридцать один спинальный нерв распределен на 8 шейных, 12 грудных, 5 Поясничных 5 крестцовых и 1 копчиковый нерв. Каждый нерв состоит из заднего чувствительного и переднего двигательного корешков. Между порядковыми номерами спинномозговых нервов и позвонками нет соответствия так как спинной мозг короче позвоночника. Разница в длине равна в шейном отделе единице, верхнегрудном - двойке, нижнегрудном—тройке. Поэтому, например, на уровне 6-го шейного позвонка лежит 7-й нервный сегмент, 4-го грудного — 6-й нервный сегмент, 11-го грудного позвонка — 2-й поясничный.
 |
Дерматомы. Область кожи, иннервируемая одним задним чувствительным нервным корешком и его ганглиями через посредство одного или нескольких периферических нервов, называется дерматомом. За исключением первого шейного, имеется столько же дерматомов, сколько спинномозговых сегментов. Так как для большинства врачей, кроме невропатологов, локализация дерматомов трудно запоминаема, то для клинических целей пользуются таблицами чувствительной иннервации (рис. 184).
Рис. 184. Дерматомы области сегментарной иннервации чувствительных компонентов спинальных нервов. Если пользоваться в качестве ориентировочных опознавательных точек остистыми отростками, то.спинальные сегменты можно найти, применяя следующее правило: в шейной области прибавляют единицу, в верхнегрудной области — двойку, в нижнегрудной — тройку к порядковому номеру остистого отростка.
М и о т о м ы. Мышечная группа, иннервируемая одним спинномозговым сегментом, называется миотомом. Хотя сегментарное распределение двигательных нервов сложнее распределения чувствительной системы (как правило, отдельные мышцы иннервируются более, чем одним сегментом), можно с помощью нижеприведенной схемы (по Gillis, 1969) определить, который из двигательных корешков поражен:
| С4 | Scalenus, trapezius, levator scapulae, diaphragma | |
| С5 | Levator scapulae, scalenus, supraspinatus, rhomboideus, infraspinatus, teres minor, biceps, brachialis, deltoideus, brachioradialis, serratus ant., pectoralis maj. (ключ. часть) | Рефлекс двуглавой мышцы |
| С6 | Subscapularis, pronatores, teres maj,, latissimus dorsi, serratus ant., pectoralis ma]. | |
| С7 | Triceps, extensores art. radio-carp., digit. | Рефлекс трехглавой мышцы |
| C8 Th1 TH2-12 | Flexores art. radio-carp., digit., мелкие мышцы кисти Thenar, hypothenar, interossei Intercostales, abdominales | Рефлексы мышц живота |
| L2 L3 L4 | Quadratus lumborum Sartorius, adductores, iliopsoas Quadriceps femoris, abductores | Коленный рефлекс |
| L5 S1 S2 | Flexores genus i Икроножные мышцы Glutei, peronei, tibialis ant., мелкие мышцы стопы | Ахиллов рефлекс |
| S3-4 | Мышцы таза | Анальный рефлекс |






