На сегодняшний день общепринятой остается классификация, предложенная E. Vaughan,Williams и дополненная В. Singh и D. Harrison (табл. 6). Согласно этой классификации препараты разделены на группы в соответствии с их основным механизмом действия.
Таблица 6.
Классификация антиаритмических препаратов
| Класс антиаритмических препаратов, механизм действия | Препараты |
| Класс I. Блокаторы быстрых натриевых каналов IA Умеренное замедление проведения, удлинение потенциала действия IВ Минимальное замедление проведения, укорочение потенциала действия IC Выраженное замедление проведения, минимальное удлинение потенциала действия Класс II. β-Адреноблокаторы IIA Неселективные IIВ Селективные β1-адреноблокаторы Класс III. Блокаторы калиевых каналов (препараты, увеличивающие продолжительность потенциала действия) Класс IV. Блокаторы медленных кальциевых каналов | Хинидин, прокаинамид, дизопирамид Лидокаин, мексилетин, фенитоин Пропафенон, морацизин, этацизин Пропранолол, надолол Атенолол, метопролол, бисопролол, эсмолол Амидарон, соталол, нибентан Верапамил, дилтиазем |
Кроме того, существуют препараты, не вошедшие в вышеуказанную классификацию:
I. Препараты с первичным антиаритмическим действием:
• Аденозин, трифосаденин и аденозина трифосфат (АТФ) - активаторы калиевых каналов.
• Алиндин - блокатор хлорного тока.
• Ивабрадин - ингибитор If-каналов (медленного тока натрия и калия).
• Сердечные гликозиды (дигоксин, строфантин).
• Электролиты (препараты калия, магния).
II. Препараты с вторичным антиаритмическим действием:
• Ингибиторы ангиотензинпревращающего фермента (каптоприл, эналаприл и пр.).
• Статины (симвастатин, аторвастатин и пр.).
• Полиненасыщенные жирные кислоты (омакор).
Тактика использования антиаритмических препаратов представлена в таблицах 7,7.1,7.2,7.3.
Таблица 7.
Тактика ведения больных с нарушениями ритма на догоспитальном этапе
| Тахикардия с узкими комплексами (QRS < 0,12 c) |
| да |
| нет |
| Вагусные пробы |
| При отсутствии эффекта: -Трифосаденин 10-20 мг в/венно болюсом затем немедленно - Натрия хлорид 0,9 % - 10 мл в/венно (для АиР) и/или - Верапамил 5-10 мг (кроме WPW) |
| ЭКГ-мониторинг; - КМА 250 мл в/венно капельно одновременно Премедикация для ЭИТ: - Мидазолам 5 мг (для АиР) или Диазепам 10 мг в/венно - Кетамин 0,5 мг/кг в/венно или Пропофол 2,0-2,5 мг/кг по 40 мг каждые 10 сек. до эффекта (для АиР) ЭИТ синхронизированным разрядом 50-75 Дж, при неэффективности увеличить мощность заряда до 100-150 Дж |
| Медицинская эвакуация при отсутствии эффекта Транспортировка на носилках |
| Медицинская эвакуация Транспортировка на носилках |
| Гемодинамика стабильная |
Таблица 7.1.
| Тахикардия с широкими комплексами (QRS > 0,12 c) |
| Гемодинамика стабильная |
| нет |
| да |
| ЭКГ мониторинг - Амиодарон 5 мг/кг в/венно в течение 20-120 минут При отсутствии эффекта: на фоне введения Амиодарона Премедикация для ЭИТ - Мидазолам 5 мг (для АиР) или Диазепам 10 мг в/венно - Кетамин 0,5 мг/кг в/венно или Пропофол 2,0-2,5 мг/кг по 40 мг каждые 10 сек. до эффекта (для АиР) ЭИТ разрядом 100-150 Дж, при неэффективности увеличить мощность заряда до 200 Дж |
| ЭКГ мониторинг - КМА 250 мл в/венно капельно Одновременно – Премедикация для ЭИТ - Мидазолам 5 мг (для АиР) или Диазепам 10 мг в/венно - Кетамин 0,5 мг/кг в/венно или Пропофол 2,0-2,5 мг/кг по 40 мг каждые 10 сек. до эффекта (для АиР) ЭИТ разрядом 100-150 Дж, при неэффективности увеличить мощность заряда до 200 Дж |
| Медицинская эвакуация при отсутствии эффекта от ЭИТ и при впервые возникшем приступе Транспортировка на носилках |
Таблица 7.2.
| Фибрилляция (трепетание) предсердий менее 48 часов, в том числе впервые выявленная |
| Амиодарон 5 мг/кг в/венно или Метопролол 5 мг в/венно медленно Ожидание эффекта не более 30 мин |
| При отсутствии в анамнезе ИБС, АД>160/80 мм рт ст, QRS <120 мс, при известном положительном эффекте: - Прокаинамид 1000 мг в/венно в течение 20 мин. (обязателен ЭКГ мониторинг) Ожидание эффекта не более 30 мин |
| При отсутствии эффекта: -Гепарин 5000 МЕ в/венно однократно на первичном вызове. Актив «103» через 2 часа при «привычном» пароксизме на квартире. Медицинская эвакуация с первичного вызова в случае некупированного пароксизма и впервые выявленной ФП (вне зависимости от результатов лечения) |
| На активе «103» При продолжающемся пароксизме, в случае введённого ранее Амиодарона: - Амиодарон 5 мг/кг в/венно капельно повторно, не более 20 мин |
| На активе «103»При продолжающемся пароксизме, в случае введённого ранее Прокаинамида: - Калия и магния аспарагинат 250 мл в/венно капельно, не более 20 мин. |
| Медицинская эвакуация в случае отсутствия эффекта от терапии Транспортировка на носилках |
Таблица 7.3.
| Фибрилляция (трепетание) предсердий более 48 часов, |
| Медицинская эвакуация Транспортировка на носилках |
| При тахисистолии без СН - Метопролол 12,5-25 мг внутрь или 5 мг в/венно или Верапамил 5 мг в/венно |
| При тахисистолии с СН - Дигоксин 0,25 мг в/венно |
| При тахисистолии с ангинозным приступом - Метопролол 5-15 мг в/венно |
| При нарастании СН - Дигоксин 0,25 мг в/венно -терапия острой левожелудочковой недостаточности |
| Медицинская эвакуация через приёмное отделение Транспортировка на носилках _____________________________________ В случае купирования пароксизма и при отсутствии осложнений - актив в поликлинику |
| Медицинская эвакуацияТранспортировка на носилках |
| При гипотонии, отёке лёгких или затяжном ангинозном приступе: Премедикация для ЭИТ - Мидазолам 5 мг (для АиР) или Диазепам 10 мг в/венно - Кетамин 0,5 мг/кг в/венно или Пропофол 2,0-2,5 мг/кг по 40 мг каждые 10 сек. до эффекта (для АиР) ЭИТ разрядом 100-150 Дж, при неэффективности увеличить мощность заряда до 200 Дж |
Приложение
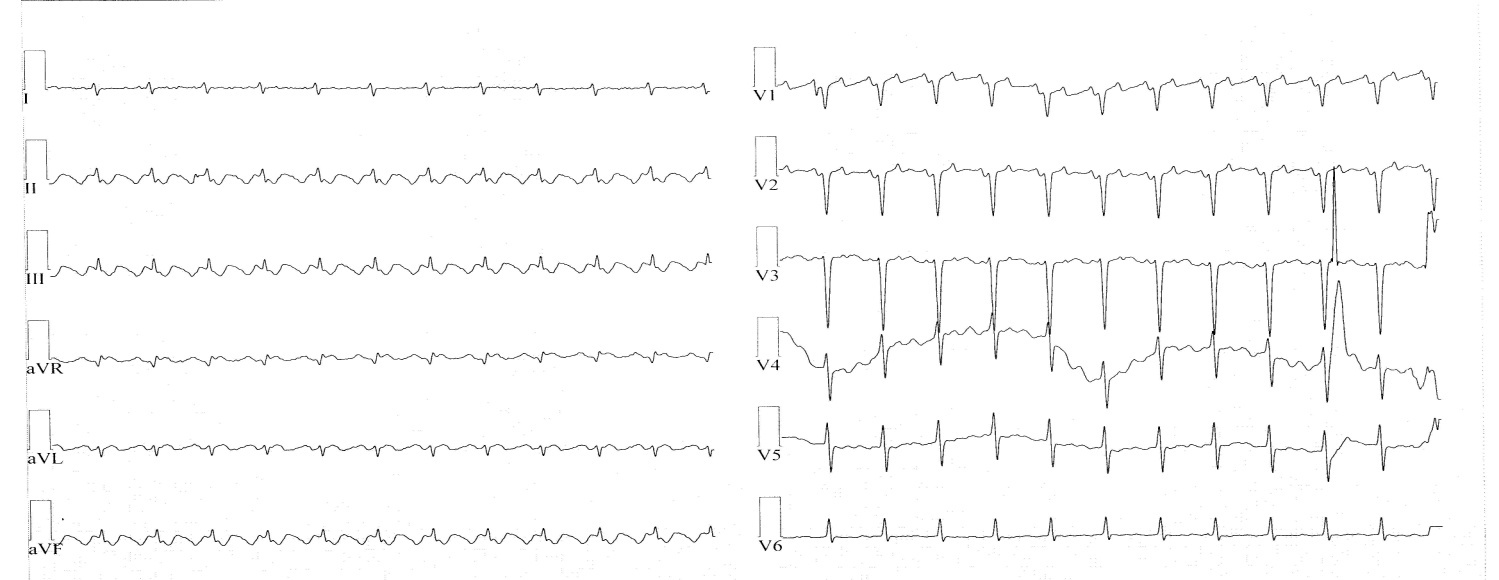
Рис. 1. Трепетание предсердий с проведением 2:1.
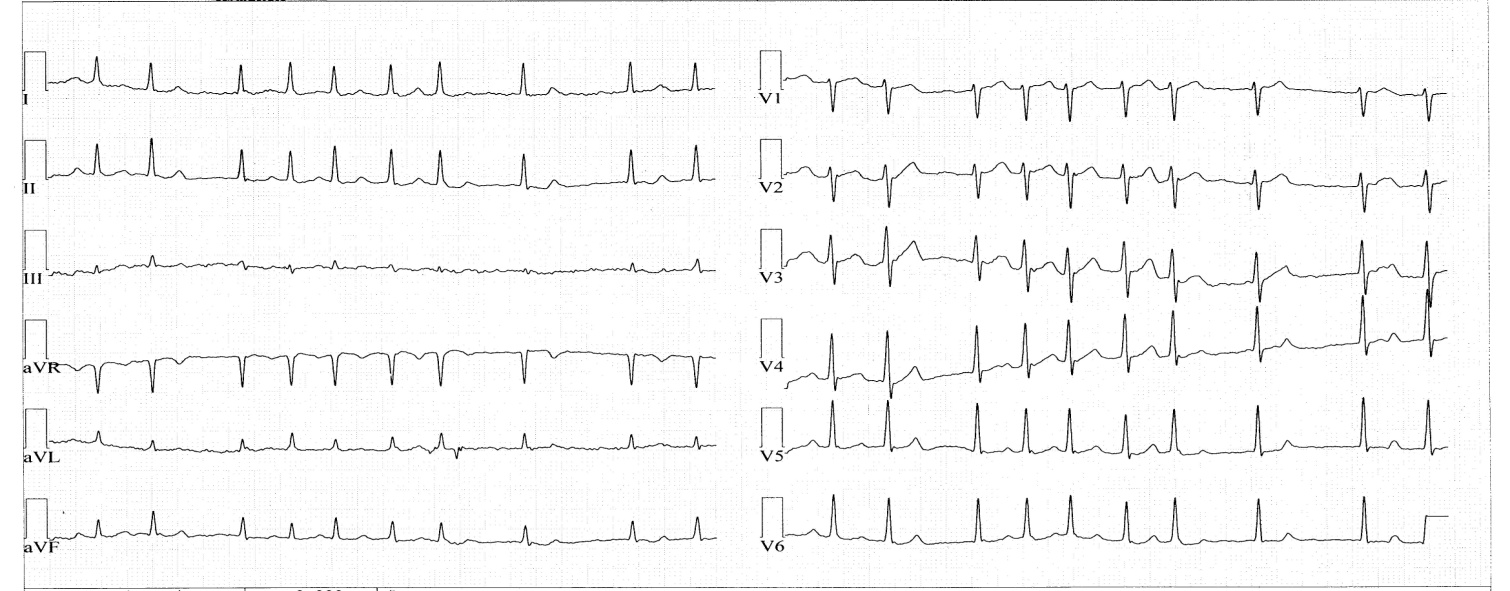
Рис. 2. Фибрилляция предсердий.
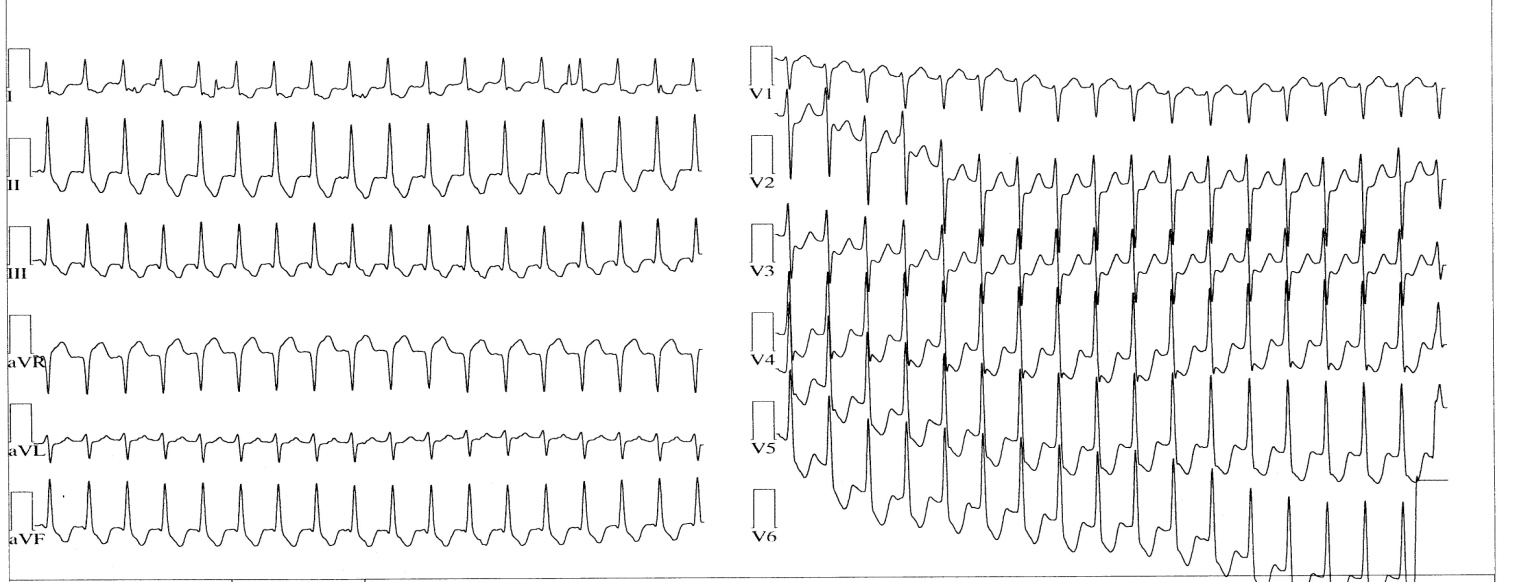
Рис. 3. Наджелудочковая (суправентрикулярная) тахикардия.
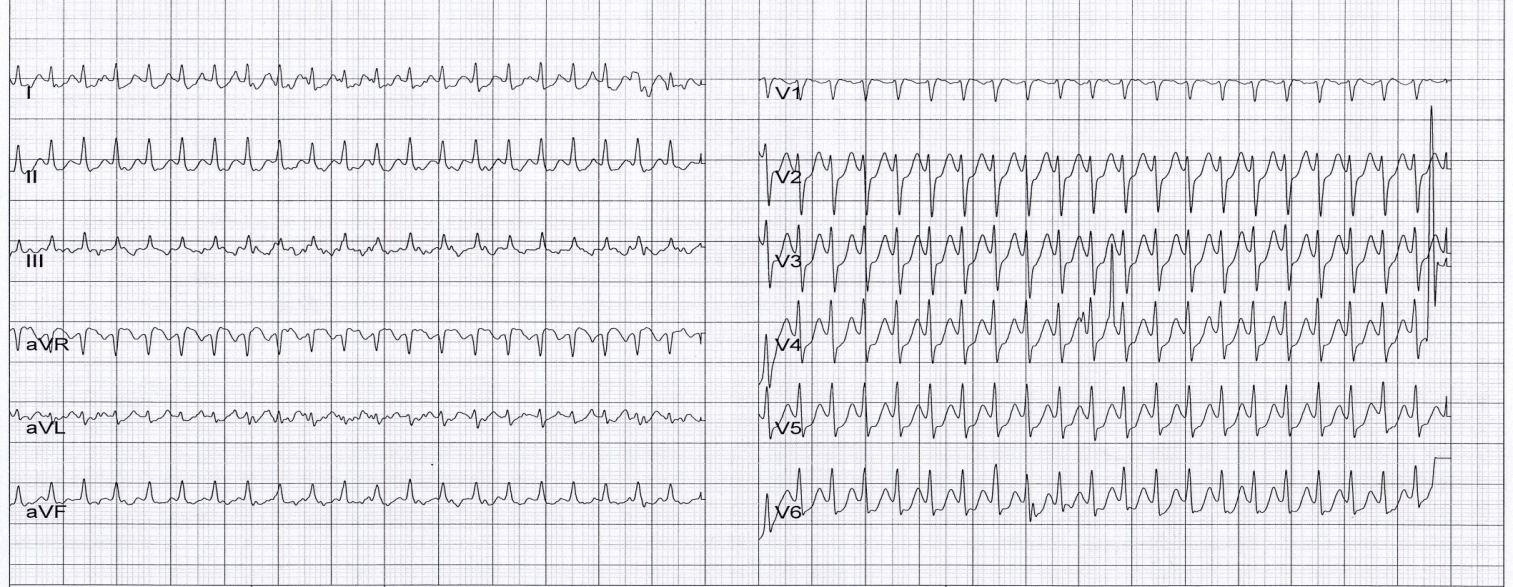
Рис. 4. Пароксизмальная узловая реципрокная тахикардия.
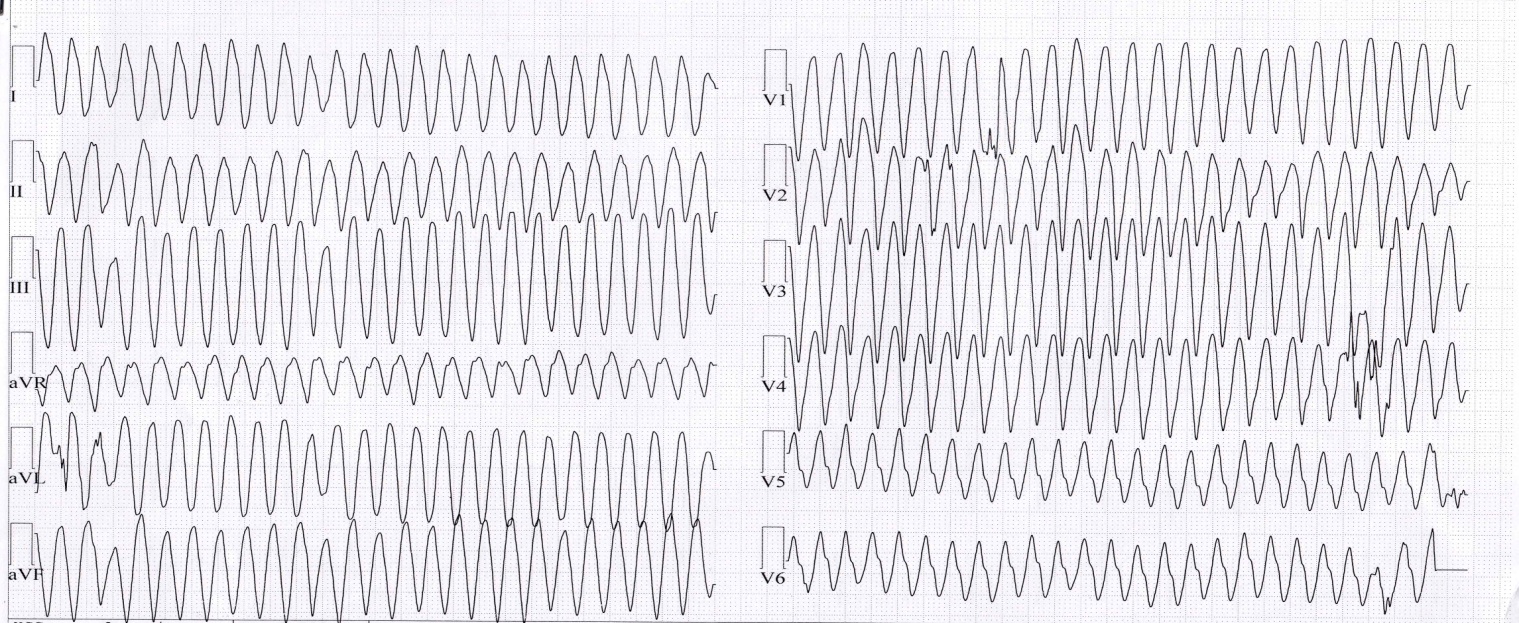
Рис. 5. Тахикардия с широкими QRS (желудочковая тахикардия).
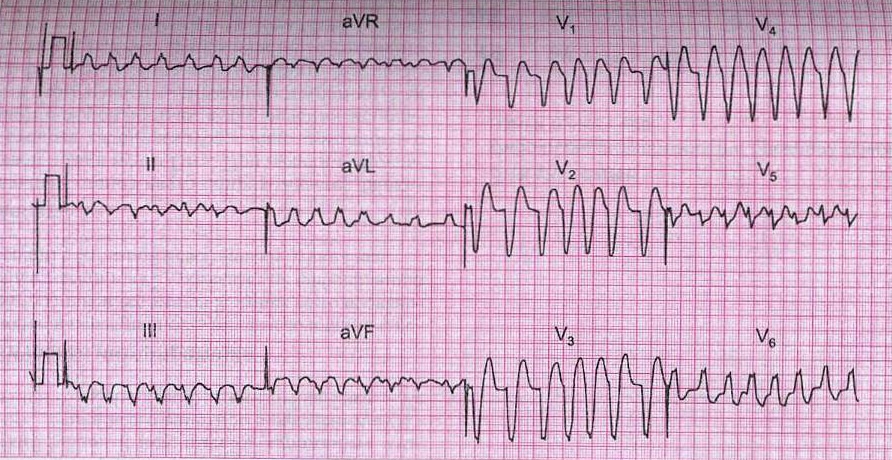
Рис. 6. Фибрилляция предсердий с блокадой левой ножки пучка Гиса.
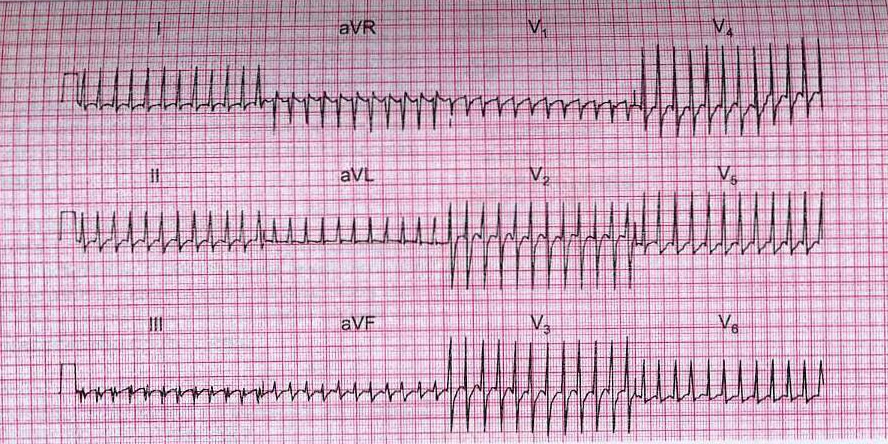
Рис. 7. Трепетание предсердий с проведением 1:1.
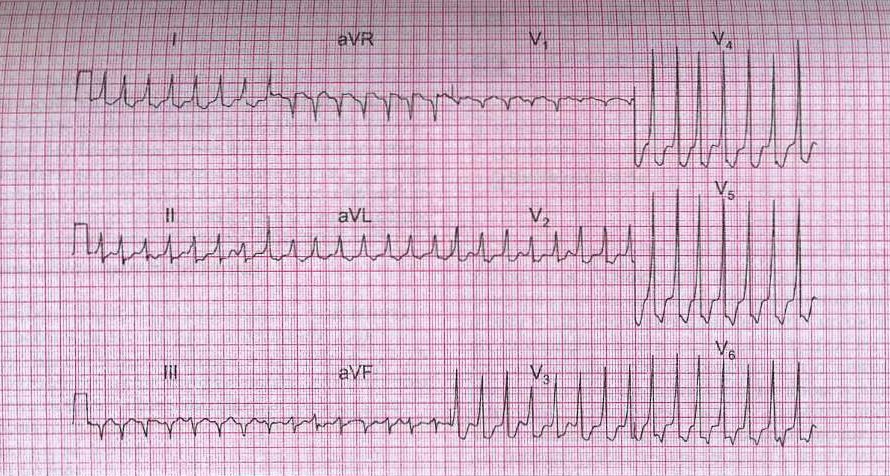
Рис. 8. Суправентрикулярная тахикардия при WPW-синдроме.
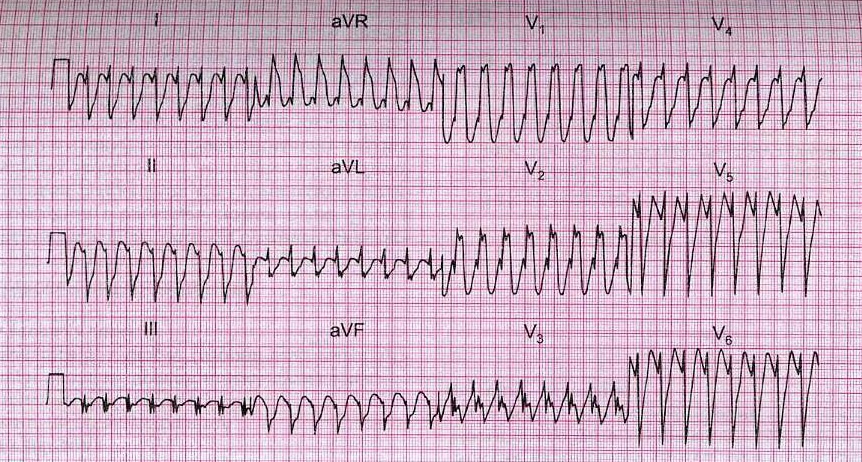
Рис. 9. Суправентрикулярная тахикардия с блокадой правой ножки пучка Гиса.
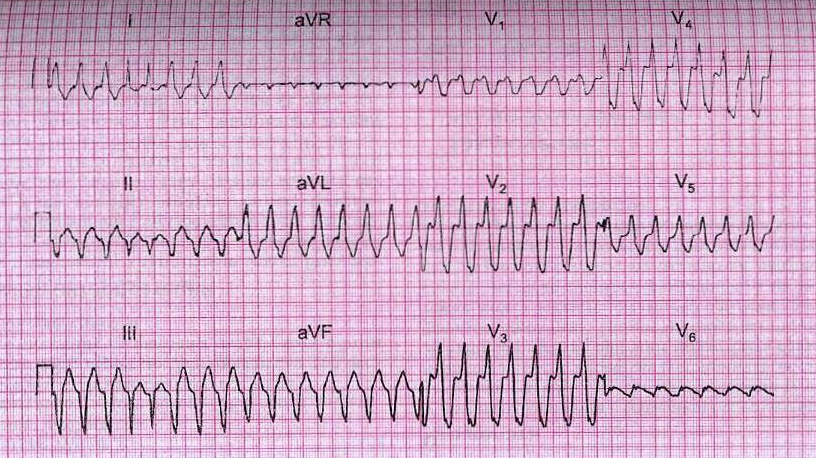
Рис. 10. Желудочковая тахикардия элементами "захвата" желудочков
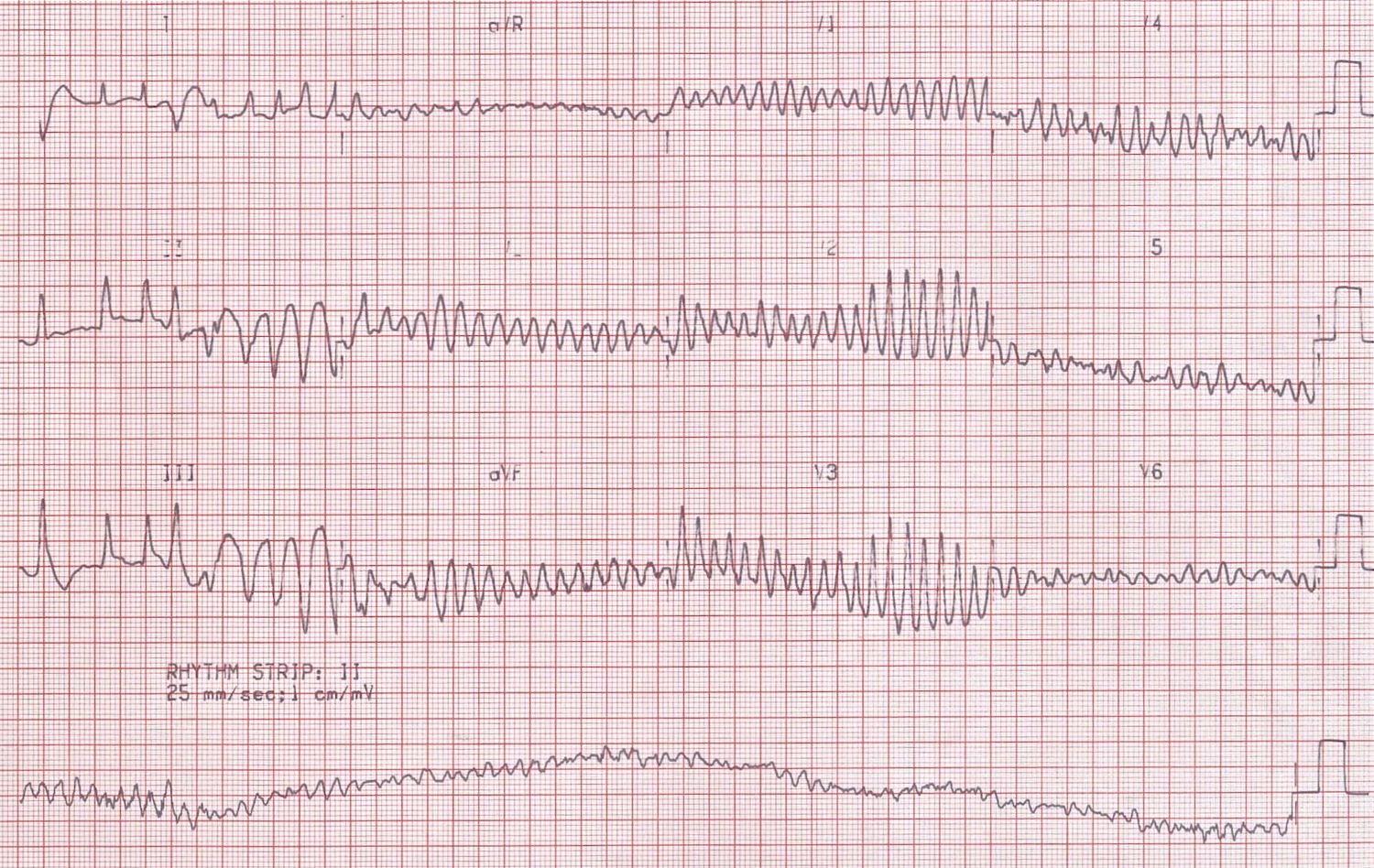
Рис. 11. Желудочковая тахикардия типа «пируэт»






