ЛУЧЕВАЯ ДИАГНОСТИКА ЗАБОЛЕВАНИЙ СЕРДЦА И СОСУДОВ
Вопросы
1. Введение.
2. Рентгенография грудной клетки.
3. Рентгенологическая характеристика состояния сердца и его полостей.
4. Рентгеновская компьютерная томография.
5. Коронарография.
6. Аортография.
7. Ангиокардиография.
8. Эхокардиография.
9. Магнитно-резонансная томография.
10. Радионуклидные исследования сердца.
11. Радиокардиография.
12. Лучевые признаки наиболее частых заболеваний сердца и крупных сосудов.
Дидактический материал, демонстрация слайдов:
1. Рентгенограмма грудной клетки в прямой и боковой проекциях.
2. Компьютерная томограмма грудной клетки.
3. Коронарография в норме и при атеросклерозе коронарных артерий.
4. Ангиокардиография.
5. Эхокардиограмма в норме.
6. Радиокардиография в норме и при дефекте межжелудочковой перегородки.
7. Рентгенограмма грудной клетки при недостаточности митрального клапана.
8. Эхокардиограмма при недостаточности митрального клапана.
9. Рентгенограмма грудной клетки при митральном стенозе.
10. Эхокардиограмма при митральном стенозе.
11. Аневризма брюшного отдела аорты (рентгенограмма).
Введение.
Общая характеристика заболеваний сердечно-сосудистой системы. Сердечно-сосудистые заболевания остаются ведущей причиной смертности во всех индустриально-развитых странах, в том числе и в нашей стране. Развитие современных технологий лечения сердечно-сосудистой патологии тесно связано с лучевой диагностикой. Каждый пациент с сердечно-сосудистыми заболеваниями нуждается в лучевых диагностических исследованиях.
Лучевые методы исследования сердца:
1. Первичные методы лучевого исследования сердца:
1.1. рентгенография в стандартных проекциях;
1.2. рентгенотелевизионное просвечивание;
1.3. эхокардиография (эхо-КГ);
1.4. допплерокардиография (допплерэхо-КГ).
2. Дополнительные методы лучевого исследования сердца:
2.1. неинвазивные:
2.1.1. эхо-КГ с внутривенным контрастированием;
2.1.2. радиокардиография;
2.1.3. сцинтиграфия миокарда;
2.1.4. КТ (с внутривенным контрастированием);
2.1.5. МРТ;
2.2. инвазивные:
2.2.1. ангиокардиография;
2.2.2. коронарография.
Рентгенография
Рентгенография грудной клетки в стандартных проекциях: прямой, боковой, левой и правых передних косых проекциях и в настоящее время остается одним из самых распространенных диагностических исследований. Возможности:
1. Оценка легочной гемодинамики посредством анализа легочного
рисунка и корней легких, разграничение венозного застоя в малом круге
кровообращения (что не доступно эхо-КГ).
2. Оценка размеров и конфигурации сердца.
3. Выявление обызвествлений клапанов сердца, перикарда, коронарных артерий.
4. Исключение поражений других органов (легких, плевры, пищевода и гастроэзофагеального перехода, скелета грудной клетки), которые могут быть приняты из-за сходства клинических симптомов за болезни сердца.
5. Рентгеноскопическое исследование демонстрирует ряд функциональных симптомов.
Комплексная лучевая диагностика патологии сердца (рентгенологическое + ультразвуковое исследование) позволяет в большинстве случаев обходиться без выполнения рентгенографии в косых проекциях.
Рентгенологическая характеристика состояния сердца и его полостей
В настоящее время общепризнанным базовым (начальным) исследованием грудной клетки является 2-проекционная рентгенография, выполненная в прямой передней и левой боковой проекциях. Оценка состояния сердца требует контрастирования пищевода в боковой проекции.
После выполнения описанной методики двухпроекционной рентгенографии дополняющее ее просвечивание либо снимки в косых проекциях требуются лишь в 15% случаев.
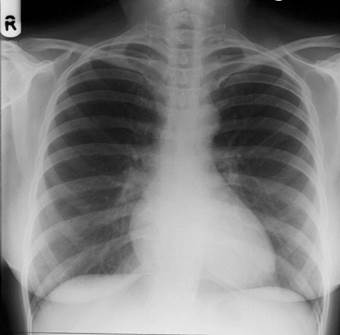 | Рис. 1. Рентгенограмма органов грудной клетки в прямой проекции. Обозначения: ЛЖ – левый желудочек, ПП – правое предсердие, ЛП – ушко левого предсердия, ЛС –легочной ствол, ДАо – дуга аорты, ВАо – восходящий отдел аорты. |
В прямой передней проекции сердце и крупные сосуды занимают положение в средостении таким образом, что 2/3 сердечной тени находится слева, 1/3 – справа. Вдоль правого контура сердечно-сосудистой тени образуются две дуги. Верхняя дуга образована верхней полой веной (в некоторых случаях восходящей аортой). Нижняя – правым предсердием. По длине они соотносятся, как 1/1. Место схождения этих дуг называется правым атриовазальным углом. Расстояние от срединной линии до наружного контура первой дуги в этой проекции 3-4 см. Нижняя дуга правого контура в прямой проекции находится от правого края контура грудных позвонков на расстоянии от 1 до 2,5 см.
Вдоль левого контура сердечно-сосудистой тени расположены четыре дуги. Последовательно сверху вниз их образуют: дуга и начальный отдел нисходящей аорты, легочной ствол, ушко левого предсердия, левый желудочек.
Аорта размещена на 1-2 см ниже грудино-ключичного сочленения, наружный ее контур отстоит от срединной линии на 3-4 см.
Длина второй дуги 2 см.
Ушко левого предсердия образует 3-ю дугу. Она прямолинейна или вогнута, длина ее 2 см. Ушко левого предсердия визуализируется в норме лишь в 30% случаев.
Левый желудочек. В норме в прямой передней проекции левый желудочек образует IV дугу на левом контуре сердца, контур его не выходит левее средне-ключичной линии, кардио-диафрагмальный угол острый.
В левой боковой проекции передний контур сердечно-сосудистой тени представлен двумя дугами. Верхняя выпуклая дуга образована восходящей аортой, которая переходит в дугу и нисходящую аорту. Нижняя дуга обусловлена правым желудочком, верхняя часть которого представлена легочным конусом. Правый желудочек прилегает к грудине на протяжении 5-6 см. На границе легочного конуса и восходящей аорты образуется угол открытый кпереди. Между грудиной и передним контуром сердечно-сосудистой тени прослеживается треугольной формы участок, образованный проекцией легких.
По заднему контуру сердечно-сосудистой тени сверху вниз прослеживается аорта, легочной ствол и частично сосуды корней легких. Нижняя дуга образована левым предсердием и левым желудочком. Левый желудочек прилегает к диафрагме на протяжении 5-6 см, как и правый желудочек к грудине.

| Рис. 2. Рентгенограмма органов грудной клетки в боковой проекции. Обозначения:. |
В левой боковой проекции прослеживаются все отделы аорты. Величина ретрокардиального пространства 2-4 см. Пищевод прилегает к левому предсердию и имеет вертикальное направление.
В левой боковой проекции не увеличенный левый желудочек не касается своим контуром контрастированного пищевода, нижняя полая вена четко дифференцируется в заднем кардио-диафрагмальном углу. В норме размер левого желудочка (ЛЖ), прилегающего к диафрагме, равен линейному размеру правого желудочка (ПЖ), прилегающего к грудной клетке – «желудочковый коэффициент», т.е. отношение указанных размеров ЛЖ/ПЖ=1. Увеличение левого желудочка в левой боковой проекции классифицируют по трем степеням изменений:
1. I степень – контур левого желудочка доходит до контрастированного пищевода, нижняя полая вена не дифференцируется;
2. II степень – контур левого желудочка заходит за контрастированный пищевод, суживая, но частично оставляя свободным ретрокардиальное пространство;
3. III степень – увеличенный левый желудочек закрывает ретрокардиальное пространство, достигая своим контуром позвоночника или накладываясь на него.
Левое предсердие.
В норме в прямой передней проекции левое предсердие образует слегка вогнутую III дугу на левом контуре сердца – «талия сердца». Следует иметь в виду, что левое предсердие в норме является краеобразующим лишь в 30% случаев. При увеличении левого предсердия III дуга сглажена либо выпукла. Ее длина увеличивается более 2 см.
В оценке состояния левого предсердия информативной является конфигурация контрастированного пищевода в левой боковой проекции. В норме ход контрастированного пищевода прямолинейный. Увеличение левого предсердия ранжируется следующим образом (по левой боковой проекции):
1. I степень – увеличенное левое предсердие отклоняет контрастированный пищевод по дуге, не достигающей позвоночника, ретрокардиальное пространство сужено;
2. II степень – контрастированный пищевод отклоняется увеличенным левым предсердием, достигающим позвоночника, ретрокардиальное пространство закрыто;
3. III степень – увеличенное левое предсердие отклоняет контрастированный пищевод, закрывая ретрокардиальное пространство и накладываясь на тень позвоночника или заходя в реберно-позвоночный угол.
В левой боковой проекции увеличение левого предсердия характеризуют изменением радиуса дуги отклоняемого им контрастированного пищевода (до 5 см – малый, 5-6 см – средний, более 6 см – большой радиус).
Следует отметить, что при систолической перегрузке левого предсердия, вследствие выраженной его гипертрофии контрастированный пищевод в ряде случаев «соскальзывает» с предсердия. При этом ход контрастированного пищевода прямолинеен, несмотря на выраженную перегрузку левого предсердия. Степень его увеличения в этих случаях определяется по взаимоотношению предсердия и ретрокардиального пространства. Диастолическая перегрузка левого предсердия сопровождается увеличением его объема. В обоих случаях (преобладание гипертрофии либо дилатации) левое предсердие определяется в прямой передней проекции как дополнительная, более интенсивная тень справа от позвоночника.
Правый желудочек. Неизмененный правый желудочек в прямой передней проекции не является краеобразующим на контурах сердца. Выделяют три степени увеличения правого желудочка:
1. I степень – увеличенный правый желудочек является краеобразующим на правом контуре сердца, правый атриовазальный угол приподнят до III ребра (в норме — на высоте III межреберья), правый поперечник сердца <5 см, коэффициент Мура <30%;
2. II степень – правый атриовазальный угол определяется во II межреберье, правый поперечник сердца >5 см, удлинена и выпукла II дуга на левом контуре (ствол легочной артерии), коэффициент Мура=31-40%;
3. III степень – правый атриовазальный угол — на уровне II ребра и выше, коэффициент Мура >40%.
Коэффициент Мура – норма до 30% – представляет собой процентное соотношение расстояния от самой отдаленной точки дуги легочной артерии до средней линии тел позвонков к левому поперечнику грудной клетки.
В левой боковой проекции увеличенный правый желудочек удлиняет вертикальный размер (передний контур) сердца. Желудочковый коэффициент <1.
Правое предсердие. В прямой передней проекции в норме правое предсердие образует правый контур тени сердца. При изолированном увеличении правого предсердия правый атриовазальный угол не смещается (III межреберье). Рассчитывается правопредсердный коэффициент как отношение правого поперечника сердца к половине внутреннего диаметра грудной клетки, измеренного на высоте правого купола диафрагмы (в норме <30%). Степень увеличения правого предсердия классифицируется следующим образом:
1. I степень – правопредсердный коэффициент 31-40%;
2. II степень –правопредсердный коэффициент 41-50%;
3. III степень – правопредсердный коэффициент >50%.
Следует заметить, что при увеличении правого предсердия II—III степени появляются сопутствующие признаки его перегрузки – расширение верхней полой и непарной вен.
Аорта. Выявление патологических изменений аорты, связанное с возможностью установления атеросклеротического ее поражения, находит отражение в характеристике интенсивности тени аорты за счет увеличения плотности стенки аорты. Интенсивность тени аорты различается по следующей классификации:
1. I степень усиления интенсивности тени аорты – в прямой передней проекции четко определяется дуга и начальный отдел нисходящей аорты, в левой боковой проекции – дуга аорты;
2. II степень – в передне-задней проекции дифференцируется вся нисходящая аорта;
3. III степень – вся грудная аорта четко видна в любой проекции («бесконтрастная аортография»).
Кроме усиления интенсивности тени аорты, следует отмечать наличие очагов кальциноза в проекции аорты и коронарных артерий, а также качественные характеристики изменения конфигурации аортальной тени. К последним относятся: удлинение аорты (смещение кверху ее краниального полюса, в норме расположенного на одно межреберье ниже левого грудинно-ключичного сочленения), увеличение кривизны, развернутость дуги аорты (увеличение «аортального окна» в левой боковой проекции).
Рентгеновская компьютерная томография (КТ).
КТ обычно не обеспечивает контраста между кровью в полостях сердца и их стенками, необходимого для оценки размеров полостей и толщины стенок. Скорость получения изображения слоя позволяет устранить влияние дыхательных движений, но не достаточна для того, чтобы исключить влияние пульсации сердца и исследовать быстропротекающие процессы сердечной деятельности. Роль КТ в диагностическом процессе ограничена: визуализируются сердце и крупные сосуды на фоне окружающей жировой и легочной тканей, начальные отделы коронарных артерий, чаще левой, иногда ее главные ветви. Используется в практике, главным образом, для распознавания обызвествлений в сердце, болезней перикарда и аневризм аорты. Чувствительность спиральной КТ к обызвествлениям 91%, специфичность – 52%.
 
| Рис. 3. Рентгеновская компьютерная томограмма органов грудной клетки. Визуализируется кальциноз правой коронарной артерии (стрелка). |
При КТ с болюсным контрастированием дифференцируются полости сердца, стенки желудочков, межжелудочковая перегородка, папиллярные мышцы, коронарный синус, листки клапанов. Этим методом распознаются морфологические изменения: аневризмы сердца, тромбы в его полостях, пара- и интракардиальные опухоли (визуализируются образования размером не меньше 1 см), аномалии развития крупных сосудов и аневризмы аорты.
Для оценки быстропротекающих процессов (параметров систолической функции и перфузии миокарда) может служить многослойная быстродействуюшая КТ в режиме кино и ЭКГ. КТ на менее совершенных аппаратах значительно уступает МРТ в изучении этих функций и не имеет преимуществ перед эхо-КГ в оценке сократительной функции миокарда.
Коронарография
Коронарография – метод исследования коронарных артерий: катетер через бедренную артерию продвигают в восходящую аорту и направляют в отверстие одной из коронарных артерий и вводят водорастворимое рентгеноконтрастное средство (2-3мл). Методика дает возможность объективно оценить локализацию, протяженность и степень сужения коронарных артерий, а также состояние коллатерального кровообращения. Возможно также лечебное воздействие (эндоваскулярная дилатация). Показания:
1. Высокий риск осложнений по данным клинического и неинвазивного обследования, в том числе при бессимптомном течении ишемической болезни сердца (ИБС).
2. Неэффективность медикаментозного лечения стенокардии.
3. Нестабильная стенокардия, не поддающаяся медикаментозному лечению, возникшая у больного с инфарктом миокарда в анамнезе, сопровождающаяся дисфункцией левого желудочка, артериальной гипотонией или отеком легких.
4. Постинфарктная стенокардия.
5. Невозможность определить риск осложнений с помощью неинвазивных методов.
6. Предстоящая операция на открытом сердце у больных старше 35 лет.

| Рис. 4. Ангиограмма левой коронарной артерии в левой косой проекции. |
При стенокардии напряжения одно-, двух- и трехсосудистое поражение коронарных артерий обнаруживается с примерно одинаковой частотой (по 20-30%). При нестабильной стенокардии однососудистое поражение обнаруживается у 40%, двухсосудистое – у 30%, трехсосудистое – у 15%. У 10-15% больных патологии коронарных артерий не находят.
При однососудистом поражении летальность составляет 1,5% в год, при двухсосудистом – 7%, при трехсосудистом –11%, при поражении ствола ЛКА – 28%.
Противопоказания: лихорадка, тяжелое поражение паренхиматозных органов, нарушение сердечного ритма и мозгового кровообращения, аллергия.
Аортография
Аортография – рентгенологическое исследование аорты и ее ветвей с помощью контрастных средств. Контраст обычно вводят по Сельдингеру (пункция бедренной артерии). Показания: для выявления недостаточности клапана аорты в сложных аортальных пороках, уточнения аномалий развития аорты, дифференциальной диагностики поражений аорты. Противопоказания: см. ангиокардиографию.
 
| Рис. 5. Аортограмма в прямой проекции. Визуализируется катетер в просвете правой подвздошной артерии (стрелка) и брюшном отделе аорты. |
Ангиография. Показания: Оценка состояния сосудов при несоответствии клинической картины и данных допплерокардиографии или сомнительном диагнозе.
Ангиокардиография
Методика исследования сердца и крупных сосудов с помощью катетера (зонда), который вводится в их просвет через периферическую вену или артерию. Для проведения катетеризации правых отделов сердца, системы легочной артерии и легочных вен производят пункцию вен левого плеча или бедра, а левых – пункцию правой бедренной артерии. Чтобы исследовать левое предсердие, также выполняют пункцию межпредсердной перегородки из правого предсердия. Исследование проводят под контролем рентгеноскопии. Путем катетеризации можно определить газовый состав и давление крови в исследуемых полостях сердца и сосудах, а также ударный и минутный объем правого и левого желудочков, произвести внутрисердечную запись электро- и фонокардиограмм, установить наличие и размеры шунта и направление сброса крови. Через катетер вводят рентгеноконтрастные средства и выполняют серию рентгенограмм – ангиограмм. Катетеризация выполняется также для закрытия открытого артериального протока и дефекта межпредсердной перегородки, лечения коронарной недостаточности и инфаркта миокарда (эндоваскулярная дилатация ограниченных сужений коронарных артерий).
Показания: катетеризацию и ангиографию проводят при невозможности получить полную информацию с помощью эхо-КГ, подозрении на выраженную митральную недостаточность, а также при других клапанных пороках и ИБС.
Противопоказания: катетеризацию сердца обычно не проводят больным моложе 40 лет, в отсутствие жалоб и факторов риска ИБС, при изолированном митральном стенозе; в этих случаях показания к вальвулопластике или операции определяют на основании только неинвазивного исследования. Противопоказаниями являются также: эндокардит, отек легких, кровохарканье, пароксизмальная тахикардия, флебит периферических вен, правожелудочковая недостаточность, почечная и печеночная недостаточность, острые инфекционные заболевания, тиреотоксикоз, заболевания крови, непереносимость йодистых препаратов.
Эхокардиография
Ультразвуковое исследование сердца может выполняться в М-режиме, с помощью двухмерной (2D) эхокардиографии, допплерографии. При помощи эхо-КГ можно исследовать структуру, функцию и патологические изменения клапанов сердца, межжелудочковой перегородки, стенок полостей сердца, состояние камер сердца и перикарда, а также выявления внутрисердечных шунтов, особенностей гемодинамики, сократительной способности миокарда, патологии перикарда. Особое значение имеет данный метод в диагностике новообразований сердца, внутрисердечных тромбов, кардиомиопатий. Использование эхоконтрастных средств улучшает информацию о кровотоке через миокард. Эхоконтрастные средства применяются для распознавания дефектов межпредсердной (МПП) и межжелудочковой перегородок (МЖП).
Стандартные эхо-КГ позиции:
1. Парастернальный доступ – область III-V межреберья слева от грудины.
2. Верхушечный (апикальный) доступ – зона верхушечного толчка.
3. Субкостальный доступ – область над мечевидным отростком.
4. Супрастернальный доступ – югулярная ямка.
Для исследования в двухмерном режиме и при допплерографии чаще используют левый парастернальный и апикальный доступы. Исследование в М-режиме также проводят из левого парастернального доступа. Получение изображений проводят по продольной и поперечной оси сердца из указанных позиций.

| Рис. 6. Эхокардиограмма (парастернальная позиция, сечение по длинной оси). Обозначения: ПЖ – правый желудочек, ЛЖ – левый желудочек, ЛП – левое предсердие, Ао – аорта с аортальным клапаном, МЖП – межжелудочковая перегородка, ЗСЛЖ – задняя стенка левого желудочка. |
В парастернальной позиции по длинной оси левого желудочка видны:
1. Передняя стенка правого желудочка.
2. Полость правого желудочка.
3. Верхняя и средняя части МЖП.
4. Часть полости левого желудочка.
5. Аорта и аортальный клапан.
6. Митральный клапан.
7. Левое предсердие.
8. Задняя стенка левого желудочка.
Для лучшего изучения полости левого желудочка и митрального клапана датчик устанавливают таким образом, чтобы раскрытие створок митрального клапана и передне-задний размер левого желудочка были максимальными. Для изучения аорты и аортального клапана несколько изменяют положение датчика так, чтобы диаметр корня аорты и ее восходящего отдела были максимальными.

| Рис. 7. Эхокардиограмма (апикальная позиция, сечение по длинной оси). Обозначения: ПЖ – правый желудочек, ЛЖ – левый желудочек, ЛП – левое предсердие, МЖП – межжелудочковая перегородка, МПП – межпредсердная перегородка, МК – митральный клапан, ТК – трикуспидальный клапан. |
Апикальная четырехкамерная позиция позволяет одновременно визуализировать левый и правый желудочки (по их длинным осям), МЖП, левое и правое предсердия, межпредсердную перегородку, а также митральный и трехстворчатый клапаны. Эта позиция используется для исследования левых и правых отделов сердца, количественной оценки сократимогсти левого желудочка.
Таблица 1 – Некоторые эхокардиографические показатели у здоровых лиц
| Показатель | Значения |
| М-режим | |
| КДРлж | 38–56 мм |
| КСРлж | 22–38 мм |
| КДРпж | 15–22 мм |
| КДРлп | 19–33 мм |
| Ао | 20–36 мм |
| ТМЖПд | 7–10 мм |
| ТЗСЛЖд | 8–11 мм |
| Ампл. Раскрытия АК | Более 18 мм |
| Сист. экскурсия МЖП | 5–6 мм |
| Сист. экскурсия ЗСЛЖ | 8–12 мм |
| Режим допплер-эхо-КГ (по L.Hatle, B.Angelsen, 1985) (максимальные скорости потоков) | |
| Митральный поток (пик Е) | 0,9 (0,6–1,3) м/с |
| Трикуспидальный поток (пик Е) | 0,5 (0,3–0,7) м/с |
| Легочная артерия | 0,75 (0,6–0,9) м/с |
| Выходной отдел ЛЖ | 0,96 (0,7–1,1) м/с |
| Аорта | 1,35 (1,0–1,7) м/с |






