Билет№26.
1. Моносахариды (мономерные единицы), их иногда называют простые сахара. Вообще «сахарид» – в переводе с греческого – «сладкий». И, действительно, многие простые сахара сладкие на вкус. 2. Олигосахариды (два или несколько мономеров, соединённые в одну цепочку). 3. Полисахариды – соединения с высокой молекулярной массой, содержащие от ста до нескольких тысяч мономеров.
Моносахариды.
Впервые структуру некоторых моносахаридов установил во второй половине XIX века Фишер. Все простые моносахариды имеют общую эмпирическую формулу (CHOH)n, где n – целое число от трёх до девяти. Независимо от числа углеродных атомов все сахариды можно отнести к одному из двух классов: альдозам или кетозам (окончание –оза обозначает принадлежность к углеводам). Альдозы содержат функциональную альдегидную группу
 Н
Н

 -С
-С
О
, а кетозы содержат функциональную группу=С=О. По числу углеродных атомов различают альдо- и кето- триозы, тетрозы, пентозыи т.д. Деление на альдозы и кетозы можно проводить и по другому признаку: если карбонильная группа (=С=) расположена в конце цепочки, то это альдоза, а если карбонильная группа расположена в любом другом месте, то это – кетоза, или соответственно, альдегид или кетон.
В животных тканях содержатся следующие моносахариды:
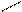
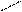 О
О
Ø 

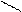 Триозы: С СН2ОН
Триозы: С СН2ОН
 Н
Н

 Н С ОН С = О
Н С ОН С = О


СН2ОН СН2ОН
D – глицериновый альдегид (альдоза) Дигидроксиацетон (кетоза) В природе преобладают сахара с D - конфигурацией:
Ø 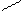
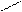 Тетрозы: О
Тетрозы: О

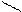 С
С
Н
Н – С – ОН
|
Н – С – ОН D – эритроза (альдоза)
|
СН2ОН
Число изомеров для моносахаров равно 2m, где m- число асимметричных атомов углерода. У триоз это С2, у тетроз - С2, С3, у пентоз- С2, С3, С4, и у гектоз – С2, С3, С4, С5 =16 изомерами
Пентозы:
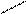
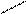
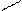
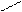 О О
О О
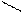
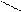 С С СН2ОН
С С СН2ОН


 Н Н
Н Н

 Н – С – ОН Н – С – Н С = О
Н – С – ОН Н – С – Н С = О



 Н – С – ОН Н – С – ОН Н – С – ОН
Н – С – ОН Н – С – ОН Н – С – ОН


 Н – С – ОН Н – С – ОН Н – С – ОН
Н – С – ОН Н – С – ОН Н – С – ОН
СН2ОН СН2ОН СН2ОН
D-рибоза 2 - дезокси- D-рибулоза (кетоза)
(альдоза) D-рибоза (альдоза)
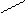 О
О
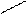
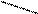
 С СН2ОН
С СН2ОН
 Н
Н
 Н – С – ОН С = О
Н – С – ОН С = О
 |

 НО – С – Н НО – С – Н
НО – С – Н НО – С – Н

 Н – С – ОН Н – С – ОН
Н – С – ОН Н – С – ОН
СН2ОН СН2ОН
D – ксилоза (альдоза) D – ксилулоза (кетоза)
К гексозам относятся:



 О О
О О
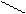

 С СН2ОН С
С СН2ОН С

 Н Н
Н Н

 Н – С – ОН С = О НО – С – Н
Н – С – ОН С = О НО – С – Н




 НО – С – Н НО – С – Н НО – С – Н
НО – С – Н НО – С – Н НО – С – Н


 Н – С – ОН Н – С – ОН Н – С – ОН
Н – С – ОН Н – С – ОН Н – С – ОН
Н – С – ОН Н – С – ОН Н – С – ОН
 |  |  |
СН2ОН СН2ОН СН2ОН
D – глюкоза D – фруктоз D –маноза

 О О
О О



 С С
С С

 Н Н основной
Н Н основной

 Н – С – ОН НО – С – Н углеводный
Н – С – ОН НО – С – Н углеводный
 компонент
компонент

 НО – С – Н Н – С – ОН гликопротеинов,
НО – С – Н Н – С – ОН гликопротеинов,
входит в состав

 НО – С – Н Н – С – ОН клеточных мембран
НО – С – Н Н – С – ОН клеточных мембран
Н – С – ОН НО – С – Н
 |  |
СН2ОН СН3
D - галактоза L – фукоза (6-дезокси-L-галактоза)
Ø Гептозы:
 СН2ОН
СН2ОН
 С = О
С = О
 НО – С – Н
НО – С – Н
Н – С – ОН
 |
Н – С – ОН
 |
Н – С – ОН
 |
СН2ОН
Седогептулоза
К производственным моносахаров относятся:
Ø Сложные эфиры (чаще фосфорные, реже сернокислые).
СН2ОН СН2ОРО3Н2
 |  | ||





 Н О Н Н О Н
Н О Н Н О Н
 Н +АТФ Н +АДФ
Н +АТФ Н +АДФ

 ОН Н глюкокиназа ОН Н
ОН Н глюкокиназа ОН Н

 ОН ОН ОН ОН
ОН ОН ОН ОН
Н ОН Н ОН
a-D-глюкоза (глюкопираноза) Глюкозо-6-фосфат
Олигосахариды.
К олисахаризам относят сахара, состоящие из 2-х, 3-х, 4-х и более остатков моносахаров. В составе тканей встречается лактоза (молочный сахар – в грудном молоке его у 7%). Это смешанный олисахарид (т.е. состоит из разных остатков моносахаров), точнее дисахарид и состоит из остатков глюкозы и галактозы, соединённых a-глюкозной связью:
СН2ОН СН2ОН
 |  | ||




 ОН О Н О Н
ОН О Н О Н

 Н О
Н О

 ОН Н ОН Н
ОН Н ОН Н

 Н Н ОН
Н Н ОН


Н ОН Н ОН
a-галактоза b-галактоза

 Лактоза
Лактоза
Различают следующие гликозаминогликаны:
Г иалуроновая кислота – это основной компонент межклеточного вещества, много в синовиальной жидкости (смазка суставов), в стекловидном теле, пупочном канатике. Состоит из дисахаридных повторяющихся звеньев, которые представлены D-глюкуроновой кислотой и N-ацетилглюкозамином, соединёнными b-1,3-глюкозидными связями. Дисахариды в цепи соединяются между собой b-1,4- глюкозидными связями. Мол? масса гиалуроновой кислоты 10 6– 107. Очень высокая гидрофильность: 1г связывает до 500 мл Н2О. Участвует в регуляции сосудисто-тканевой проницаемости, в регуляции водного обмена, придаёт объём соединительной ткани.
Хондроитинсульфаты - по строению похожи на гиалуроновую кислоту, только вместо N-ацетилглюкозамина, содержат N-ацетилгалактозамин, в котором либо четвёртый, либо пятый углеродный атом сульфированы. Степень и место сульфирования определяют принадлежность хондраитинсульфата к определённому типу (А, В, С). Иногда хондрантинсульфат В называют дерматансульфат (содержится в коже, связках, роговых оболочках и т.д.). По строению он немного отличается от А и С, т.к. содержит не глюкуроновую кислоту, а идуроновую (изомер глюкуроновый). Молярная масса хондраитинсульфатов от 50 000 до 200 000 ед.:
 СООН Н
СООН Н





 Н О ОН Н О ОН
Н О ОН Н О ОН
 Н СООН
Н СООН



 ОН Н ОН Н
ОН Н ОН Н
ОН Н ОН Н
Н ОН Н ОН
b -D-глюкуроновая кислота b- L-идуроновая кислота
Кератансульфаты – содержат в своём составе N-ацетилглюкозамин + галактозу +H3SО4 (присоединяется к N-ацетилгалактозамину). С возрастом содержание кератансульфатов возрастает (в межпозвоночных хрящах, в роговице и т. д.).
Гепарин состоит из сульфатированной глюкуроновой кислоты (во втором положении) и дисульфатированного глюкозамина (во втором и шестом положениях). Молекулярная масса: 15 – 17 000 ед. Содержится в крови, печени (тучные клетки). Обладает сильным антикоагулирующим действием, повышает активность НК, некоторых ферментов (протеиназ, гликозидаз и т.д.).
2. Распад гемоглобина.
Он происходит в клетках РЭС. Вначале в молекуле гема разрывается связь между 1 и 2 пирольными кольцами, образуется вердоглобин. Далее вердоглобин под действием оксигеназы расщепляется до биливердина (зеленого цвета), при этом отщепляется железо, глобин. Освобождающееся железо транспортируется с помощью трансферина плазмы либо в запасающее депо, либо в костный мозг, где может быть использовано при синтезе гемоглобина или других гемопротеидов. Глобин подвергается гидролизу и пополняет запас АК организма. Биливердин восстанавливается до билирубина (с помощью биливердин-редуктазы), который транспортируется из клеток РЭС в печень. Так как билирубин нерастворим в воде, то транспорт его осуществляется в комплексе с альбуминами. На этом этапе для определения билирубина, его предварительно нужно отделить от белка (то есть он определяется непрямой реакцией). Такой билирубин называется непрямой (или свободный. неконъюгированный). В печени происходит отделение белка и билирубин соединяется с глюкуроновой кислотой, при этом повышается растворимость. Образуются глюкорониды билирубина (ди- и моно-), которые поступают в желчь. В составе желчи глюкорониды билирубина поступают в кишечник (они и определяют цвет желчи). Глюкорониды билирубина называются прямым билирубином, или конъюгированным, так как в этом случае билирубин образует конъюгаты с глюкуроновой кислотой, но определяется прямой реакцией. В кишечнике они гидролизуются бета-глукоронидазой, при этом отщепляется глюкуроновая кислота, а билирубин под действием микрофлоры превращается в мезобилиноген, который поступает в толстый кишечник и (так же под действием микроорганизмаов) переходит в стеркобилиноген, который, в свою очередь, превращается в стеркобилин, выделяющийся с калом. В нижнем отделе толстого кишечника часть стеркобилиногена всасывается в кровь и выделяется через почки (его иногда называют уробилиноген или уробилин). Часть мезобилиногена всасывается в кровь в тонком и верхней части толстого кишечника и поступает в печень, где отрываются 1 или 2 пирольных кольца и выводится с мочой. Если печень поражена (например, гепатит), то этого не происходит и мезобилиноген в больших количествах определяется в моче. Вот это и есть уробилин. В норме содержание общего билирубина составляет в крови 5 – 21 мкмоль/л. прямой билирубин – меньше 3,4 ммоль/л. Непрямой до 12 мкмоль/л. Ежедневное выделение желчных пигментов достигает 1 – 2 мг с мочой и до 250 мг с калом. Ежедневно образуется примерно 300 мг билирубина. Нарушение обмена билирубина проявляется повышением его содержания в крови – билирубинемия. При этом в результате связывания билирубина с эластическими волокнами кожи и конъюнктивы может развиваться желтуха. Такую желтуху называют истинной, в отличие от так называемых ложных желтух, которые не связаны с нарушением обмена билирубина. Клинически желтуха определяется, когда концентрация билирубина в плазме достигает до 50 мкмоль/л и выше. Гипербилирубиниемия может быть результатом повышенного образования билирубина, нарушение его метаболизма, снижение экскреции или сочетание этих факторов. Различают несколько видов желтухи: (1) надпеченочная (гемолитическая); (2) печеночная (паренхиматозная); (3) подпеченоная (механическая или обтурационная). Диагностика желтух возможна путем биохимического исследования крови, мочи, кала. Гемолитическая желтуха (является результатом повышенного разрушения эритроцитов или при наследственных дефектов метаболизма билирубина). Повышенный гемолиз может происходить при резус-конфликте, при дефиците Г-6-ФДГ, при действии некоторых ядов и т.д. при этом увеличивается скорость образования желчных пигментов, значительно увеличивается их выделение с калом и мочой. В крови увеличивается содержание непрямого билирубина, так как печень не в состоянии его связать. При нарушении печеночных клеток (например, вследствие гепатита или цирроза печени) возникает паренхиматозная желтуха (она определяется нарушением способности печени образовывать коньюгаты билирубина с глюкуроновыми кислотами и секретировать их в желчь). При этом увеличивается концентрация прямого и непрямого билирубина в крови, кал может быть ахоличным (обесцвеченным, вследствие малого содержания или отсутствия пигментов), а в моче содержание уробилина снижено. Абтурационная желтуха возникает при закупорке желчных протоков. Это приводит к нарушению поступления желчи в кишечник, соответственно не поступает и билирубин. На ранних стадиях при таком виде желтухи в крови появляется большое количество прямого билирубина. При длительной закупорке желчных путей нарушается функция печени и в крови отмечается высокой содержание прямого и непрямого билирубина, появляется билирубин в моче. Такое состояние может развиться при образовании желчных конкрементов, при стенозе желчных протоков, при карциноме поджелудочной железы или желчных протоков и т.д. У новорожденных отмечается так называемая «физиологическая» желтуха. Это временное состояние, обусловленное ускоренным гемолизом эритроцитов и незрелом состоянием печеночной системы. Определение количества желчных пигментов позволяет, наряду с другими методами исследования, поставить правильный диагноз, провести дифференцирование диагноза и назначить адекватное, рациональное лечение.
ГОРМОНЫ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ.
1. Инсулин - вырабатывается β-клетками, это белок (51 АК). Секрецию инсулина усиливает глюкоза и Са++, аргинин и лейцин. Контролирует секрецию инсулина соматотропин и соматостатин. Мишенью для инсулина служат: мышечная, соединительная, жировая ткань, в меньшей степени – печень. Эффект гормона реализуется по межмембранному типу — комплекс инсулин-рецептор повышает проницаемость клеточных мембран для глюкозы, АК, СА++, К+, Na++. Особенно сильно ускоряется транспорт глюкозы. Повышается проникновение Са++ в клетку, инсулин способствует образованию цГМФ из ГМФ за счет повышения активности гуанилатциклазы. Одновременно СА++ активирует фосфодиэстеразу, расщепляющую цГМФ. Снижение концентрации цГМФ сопровождается торможением распада гликогена, снижением глюконеогенеза и липолиза, снижает синтез кетоновых тел. При этом облегчается синтез гликогена и липогенез (синтез ТАГ), а также синтез белков, что ведет к ускорению роста и дифференциации клеток.
Т.о., в тканях инсулин активирует: транспорт в клетку глюкозы, АК, К+ и СА++; активирует синтез гликогена, ТАГ и белков. В тканях инсулин тормозит: распад гликогена, глюконеогенез, липолиз, синтез кетоновых тел и холестерина.
Т.е. инсулин активирует процессы, ведущие к снижению содержания глюкозы и тормозит процессы, повышающие содержание глюкозы. Нарушение (снижение) синтеза инсулина может привести к сахарному диабету.
2. Глюкагон - вырабатывается α-клетками поджелудочной железы. Его секреция ускоряется при увеличении Са++ и аргинина в крови. Ингибирует его секрецию глюкоза. Продукцию и секрецию глюкагона контролирует соматостатин. Мишень глюкагона—печень, жировая ткань и, в меньшей степени, мышцы. Эффект реализуется через АЦС, проявляется повышением распада гликогена в печени и отчасти в скелетных мышцах. Глюкагон повышает распад белка в печени и липолиз в жировой Тани в то же время угнетается синтез белка. Глюкагон способствует поддержанию высокого уровня глюкозы в крови.
3. Соматостатин вырабатывается Д-клетками. Сомитастатин тормозит секрецию глюкогона со всеми вытекающими последствиями (т.е. увеличивает глюконеогенез и распад гликогена).
4. Панкреатический полипептид вырабатывается F-клетками(36 АК). Проявляет глюкагоноподобную активность, снижает активность желудочных и панкреатических ферментов, расслабляет желчный пузырь, увеличивает перистальтику кишечника.






