Человек никогда не трапезничает в одиночку — кишечные бактерии постоянно при нем. Неправильное питание нередко вызывает изменения в составе микрофлоры, которые могут привести к болезни. Существует длинный список таких заболеваний, он постоянно пополняется, как и перечень продуктов, которые могут пагубно сказаться на здоровье. Совсем недавно специалисты Чикагского университета под руководством Сьюзан Девкот и Юджина Чана обнаружили, что к таким недугам относятся воспалительные заболевания кишечника.
В последние полвека количество этих заболеваний значительно выросло, что связано с распространением западного типа питания, в том числе потребления большого количества животных жиров. Ученые проанализировали влияние разных диет на кишечную микрофлору («Nature» 2012, 487, 7405, 104—108, doi:10.1038/nature11225). В качестве объекта исследования они выбрали мышей-гнотобионтов, то есть безмикробных животных, выращенных в стерильных условиях. Перед началом эксперимента им вводили стандартный набор кишечных бактерий, поэтому исследователи могли быть уверены, что исходное микробное сообщество у всех мышей одинаково. Ученые испробовали четыре равные по калорийности диеты: одна содержала 5% жира, остальные — 38%. Жирные диеты включали насыщенные животные жиры, молочный или свиной, или растительное масло (сафлоровое), содержащее ненасыщенные жирные кислоты. Мыши сидели на диете 24 дня, после чего ученые оценили последствия. Оказалось, что все жирные диеты сокращают биоразнообразие кишечной микрофлоры, но по-разному. В частности, диета, основанная на молочных жирах, приводит к увеличению численности микроорганизмов Bilophila wadsworthia. Это известная бактерия, у людей она тоже встречается. В кишечнике здорового человека B.wadsworthia присутствует в небольших количествах, но гораздо чаще ее обнаруживают у пациентов, больных аппендицитом и разными инфекциями.
Однако изменением состава микрофлоры дело не ограничилось. Ученые работали с мышами, генетически предрасположенными к инфекционным заболеваниям: эти животные не синтезируют противовоспалительный цитокин интерлейкин-10. В течение шести месяцев у 25—30% животных этой линии развиваются воспалительные заболевания кишечника. Мыши, получавшие молочные жиры, заболевают в 60% случаев, причем поражения кишечника у них более тяжелые и обширные.
Цепочка событий, приведшая от молочной жирной диеты к воспалению, оказалась довольно затейливой (рис. 2). Усвоение жиров облегчают желчные кислоты, которые синтезируются в печени и выделяются в просвет кишечника. В состав желчи входит и таурохолевая кислота — продукт конъюгации желчной холевой кислоты и сульфоаминокислоты таурина. Диета с высоким содержанием молочных жиров стимулирует образование таурохолевой кислоты, в результате в кишечник выделяется больше серосодержащих веществ и возникают благоприятные условия для размножения микробов, потребляющих соединения серы, в том числе B. wadsworthia. Но билофилы выделяют сероводород, который разрушает эпителиальную ткань кишечника. В образовавшуюся брешь устремляются патогены, иммунная система активизируется, развивается воспаление. Таким образом, потребление продуктов, богатых молочными жирами, создает условия для экспансии обычно малочисленной патогенной бактерии, и животные заболевают, если у них есть к этому генетическая предрасположенность.
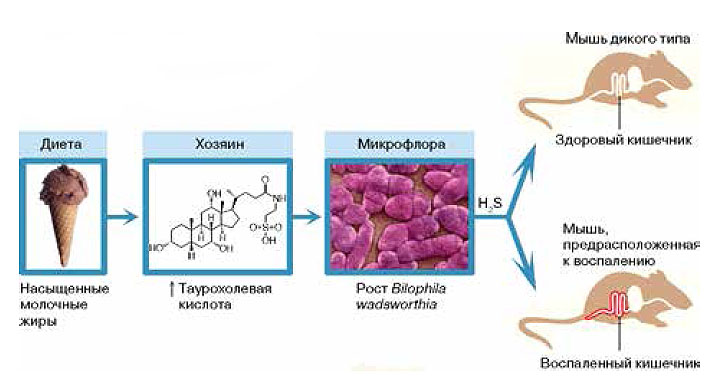
|
| 2. Любители мороженого и сливочного масла, бойтесь колитов! ФМО — флавинмонооксигеназа |
Еще один продукт, к которому опасно подпускать бактерий, — фосфолипиды. Перерабатывая их, кишечная микрофлора стимулирует развитие сердечно-сосудистых заболеваний. Американские исследователи под руководством Стэнли Хейзена (клиника Кливленда) искали вещества, по уровню которых в плазме пациентов можно определить риск развития инсульта, инфаркта миокарда или других заболеваний. Обследовав несколько тысяч пациентов и здоровых добровольцев, они обнаружили, что роль индикатора играют три метаболита фософолипидов: холин, бетаин и триметиламин-N-оксид (ТМАО).
В экспериментах, описанных в журнале «Nature» (2011, 472, 7341, 57—63, doi:10.1038/nature09922), ученые установили, что кишечная микрофлора играет ключевую роль в образовании ТМАО (рис. 3). Процесс этот двухступенчатый. Сначала бактерии расщепляют холин до триметиламина, а затем ферменты печени флавинмонооксигеназы окисляют его до ТМАО. Это соединение, в свою очередь, стимулирует образование пенистых клеток — макрофагов, нагруженных эфирами холестерина. Пенистые клетки выделяют факторы роста, которые способствуют образованию атеросклеротических бляшек. У мышей-гнотобионтов ТМАО не образуется и атеросклероз не развивается даже при генетической склонности к этому заболеванию и диете с высоким содержанием фосфатидилхолинов. У животных, чья микрофлора угнетена антибиотиками, — тоже. Более того, прием антибиотиков улучшает состояние сосудов больных мышей. Заманчиво лечить атеросклероз антибиотиками, но каковы будут побочные эффекты?
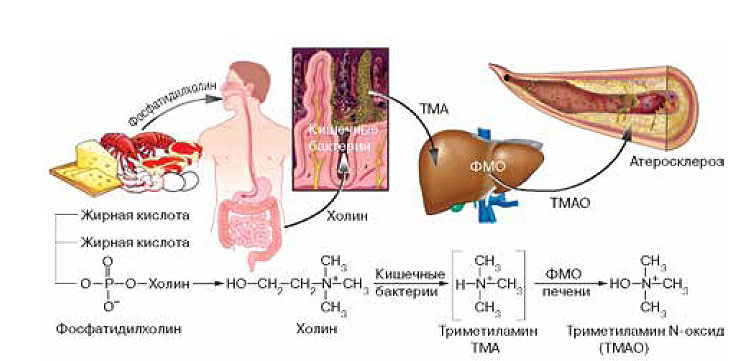
|
| 3. Кишечные бактерии, включившись в метаболизм холинов, могут довести до атеросклероза |
В последнее время все больше людей в западных странах полностью отказывается от потребления животных жиров. Но тут важно помнить, что дефицит холина и бетаина вызывает накопление липидов в печени, сердце и артериальных стенках.
Не стоит возлагать на микробное сообщество вину за атеросклероз. Справедливости ради заметим, что антиатерогенная диета также не была бы эффективной без кишечных бактерий. Одно из признанных средств, препятствующих развитию атеросклероза, — красное вино, клубника, черника и другие фрукты и ягоды, содержащие флавоноиды антоцианы. Увы, антоцианы практически не всасываются в кишечнике, в кровь поступает не более 0,1% от общего количества, и в такой концентрации от них нет никакой пользы. Весь остальной пигмент отправляется в толстую кишку и достается бактериям, которые преобразуют один из антоцианов, цианидин-3- β-глюкозид (Cy-3-G), в протокатеховую кислоту. Протокатеховая кислота прекрасно всасывается и препятствует развитию атеросклероза, поскольку стимулирует обратный транспорт холестерина.
Обратный транспорт холестерина — один из эффективных механизмов противодействия атеросклерозу — осуществляют макрофаги; они собирают холестерин, связанный с липопротеинами, в периферических тканях и доставляют его в печень. Там он переходит в желчь и выводится с калом. Чтобы макрофаги могли выполнять эту функцию, им необходимы специальные рецепторы. Рецепторные белки кодируют гены ABCA1 и ABCG1. Работу этих генов подавляет микроРНК-10b (рис. 4).
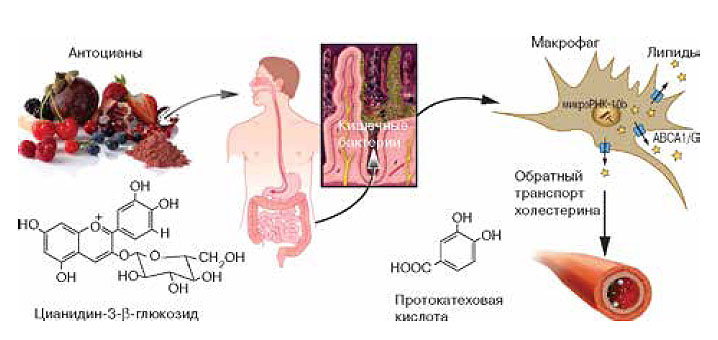
|
| 4. Бактерии помогают антоцианам очистить сосуды. Синтез протокатеховой кислоты стимулирует работу генов ABCA1 и ABCG1. Белки этих генов необходимы для обратного транспорта холестерина |
Исследователи из Университета имени Сунь Ятсена (Китай) показали, что на регуляторный каскад влияет протокатеховая кислота, щедро поставляемая микроорганизмами («Circulation Research» 2012, 111, 967—981; doi: 10.1161/CIRCRESAHA.112.266502). Она препятствует образованию микроРНК- 10b, и макрофаги, ощетинившись рецепторами, активно очищают организм от холестерина. Ученые работали с мышами и убедились, что именно кишечная микробиота придает антоцианам их лечебные свойства, в присутствии антибиотиков они бесполезны.






