Содержание
1 Введение_______________________________________________3
2 Этиология______________________________________________4
3 Пути передачи инфекции_________________________________ 5
4 Условия возникновения заболевания________________________5
5 Классификация_________________________________________ 6
6 Патогенез______________________________________________6
7 Клинические признаки___________________________________ 7
8 Диагностика____________________________________________8
9 Лечение________________________________________________9
10 Список литературы_____________________________________12
Введение
Вульвовагинальный кандидоз — инфекционное поражение слизистой оболочки вульвы и влагалища, вызываемое дрожжеподобными грибами рода Candida.
Является одной из самых частых урогенитальных инфекций. Распространённость среди женщин репродуктивного возраста составляет 25–40%. Вульвовагинальный кандидоз занимает второе место после бактериального вагиноза. Более 2/3 женского населения планеты раз в жизни его перенесли. Чаще всего встречают рецидивирующий вагинальный кандидоз. Уже через 3–6 нед после излечения у 10–33% пациенток при исследованиях влагалищного мазка отмечают присутствие культуры Candida albicans.
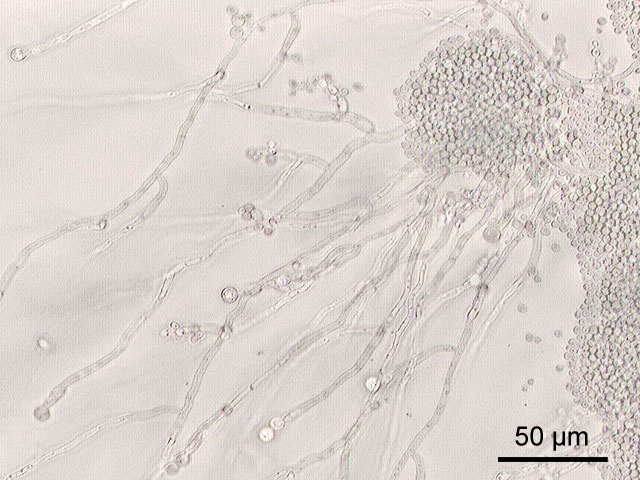
Этиология
Этиологическим фактором являются дрожжеподобные грибы рода Candida, принадлежащие к семейству Cryptococcaceae. Клетки гриба имеют округлую или овальную форму, размеры варьируют от 1,5 до 10 мкм. У дрожжеподобных грибов нет истинного мицелия, они образуют псевдомицелий, который формируется за счет удлинения клеток гриба и расположения их в цепи. Псевдомицелий лишен общей оболочки и перегородок. Дрожжеподобные грибы в местах сочленения псевдомицелия могут отпочковывать бластоспоры (группы почкующихся клеток), а внутри псевдомицелия могут формироваться колбовидные вздутия, из которых образуются хламидоспоры. В процессе инвазии бластоспоры дрожжеподобных грибов трансформируются в псевдомицелий. Дрожжеподобные грибы являются аэробами. Наиболее благоприятная температура для их роста 21–37°С, рН 6,0–6,5. Дрожжеподобные грибы рода Candida погибают при кипячении в течение 10-30 мин, выдерживают воздействие сухого пара температурой 90–110°С в течение 30 мин, могут длительно находиться в очень кислых средах (рН 2,5–3,0), хотя развитие их замедляется.

Пути передачи инфекции
Согласно современным данным, кандидозный вульвовагинит не передается половым путем и не относится к инфекциям, передаваемым половым путем(ИППП), что не исключает возможности возникновения кандидозного
баланопостита у мужчин – половых партнеров женщин с данным заболеванием.
Условия возникновения заболевания.
Так как дрожжеподобные грибы рода Candida принадлежат к нормальной микрофлоре женского влагалища, то для развития заболевания необходимы определенные условия. Выделяют эндогенные и экзогенные условия возникновения кандидозного вульвовагинита.
К эндогенным относят:
1)физиологичекие причины (менструация, беременность). Очень часто первый эпизод кандидозного вульвовагинита отмечается во время беременности, вследствие гормональной перестройки организма.
2)эндокринологические заболевания (сахарный диабет, гипотиреоз)
3)иммунодефицитные состояния (онкологические, гематологические заболевания, ВИЧ-инфекция)
4)заболевания ЖКТ, аллергические заболевания
Среди экзогенных выделяют:
1)длительная бесконтрольная антибиотикотерапия
2)длительный прием комбинированных оральных контрацептивов с высокой дозой эстрогенов
3)ношение синтетического белья, использование ежедневных прокладок
Так же возможна передача кандид от матери к ребенку во время беременности и родов.
Классификация
Выделяют:
1)острый вульвовагинальный кандидоз. характеризуется выраженной клинической картиной: гиперемия (покраснение), отек, обильные или умеренные творожистые выделения из половых путей, высыпания на коже и слизистых оболочках вульвы и влагалища. Длительность заболевания не превышает 2 месяца.
2)рецидивирующий (хронический) вульвовагинальный кандидоз. характеризуется длительностью заболевания более 2месяцев, с 4 и более рецидивами вульвовагинита в течение 12 мес.
Кандидоносительство не является общепризнанной патологией ввиду наличия грибов у здоровых женщин, но может переходить в клинически выраженную форму.
Патогенез
В развитии кандидозной инфекции выделяются следующие этапы:
1 прикрепление (адгезия) грибов к поверхности слизистой оболочки с ее колонизацией;
2 прорастание в эпителий;
3 преодоление эпителиального барьера слизистой оболочки;
4 попадание в соединительную ткань собственной пластинки;
5 преодоление тканевых и клеточных защитных механизмов;
6 проникновение в сосуды;
7 гематогенная диссеминация с поражением различных органов и систем.
При вульвовагинальном кандидозе псевдомицелий проникает в глубь эпителия. На этом уровне инфекция может персистировать длительное время, так как устанавливается динамическое равновесие между грибами, которые не могут проникнуть в более глубокие слои слизистой оболочки, и макроорганизмом, который сдерживает такую возможность, но не способен полностью элиминировать возбудитель. Нарушение этого равновесия приводит либо к обострению заболевания, либо к выздоровлению, либо к ремиссии.
Клинические признаки
В клинике патогномоничным симптомом вульвовагинального кандидоза являются творожистые налеты серо-белого цвета, с кислым запахом, точечные или 5–7 мм в диаметре, иногда сливающиеся между собой. Очаги резко отграничены, округлых или овальных очертаний, как бы вкраплены в слизистую оболочку вульвы и влагалища, налеты содержат массы размножающихся грибов Candida.
В острой стадии заболевания творожистые пленки «сидят» плотно, снимаются с трудом, обнажая эрозированную поверхность, в дальнейшем — легко. За счет их отторжения появляются густые беловатые творожистые выделения. Слизистая оболочка в области поражения имеет выраженную склонность к кровоточивости, а по периферии очага интенсивно гиперемирована и отечна. При тяжелом течении могут быть трещины кожных покровов и слизистых в области вульвы, задней спайки и перианальной области. Зуд чаще беспокоит больных во время менструации, после физических нагрузок. В некоторых случаях могут отмечаться чувство жжения, некоторая болезненность при мочеиспускании. Резкая боль, жжение, как правило, беспокоят пациенток при половых контактах, что может приводить к формированию невротического синдрома. Несмотря на типичную клинику, ни один из симптомов и признаков не является специфичным.
Диагностика
Порядок диагностики урогенитального кандидоза
1. Микроскопия мазка.
2. Культуральный метод.
3. Серологические реакции РА, РСК, РП.
4. Иммуноферментный анализ (ИФА).
5. Полимеразная цепная реакция (ПЦР).
Женщинам без клинических симптомов не cледует проводить обследование на Candida spp. Во всех ситуациях верификация диагноза должна базироваться на данных лабораторного обследования для выделения возбудителя инфекционного процесса.
Получение материала. Для исследования с целью обнаружения дрожжеподобных грибов получают материал путем забора отделяемого с верхнебоковой стенки влагалища. Для микроскопического исследования окрашенных вагинальных мазков материал берут с помощью универсального гинекологического зонда в объеме 10 мкл и тонким слоем распределяют на предметном стекле. Для получения материала с целью культурального и молекулярно-биологического исследования пользуются ватным тампоном. В случае культурального исследования его помещают в стерильную транспортную пробирку, а в случае молекулярно-биологического исследования – в пробирку эппендорф, содержащую специальную транспортную среду. Время между забором материала и лабораторным исследованием должно быть минимальным.
При проведении прямой микроскопии нативного препарата необходимо доставить материал в лабораторию в течение нескольких минут, при необходимости хранения материала более 24 ч после высушивания каждый образец отдельно фиксируют 96° этиловым спиртом в течение 3 мин. После взятия материала для культурального исследования его следует доставить в лабораторию в течение 2 ч, для молекулярно-биологического исследования материал можно хранить в течение 24 ч в холодильнике при 2±6 °С.
Лабораторные методы:
• световая микроскопия нативных препаратов или микроскопия мазков, окрашенных по Граму (обнаружение дрожжевых почкующихся клеток, псевдомицелия);
• культуральное исследование (посев материала на питательную среду);
• молекулярно-биологические методы, направленные на обнаружение специфических фрагментов ДНК и/или РНК Candida spp., неявляются обязательными.
В случае рецидивирующего течения вульвовагинита (4 и более эпизодов в течение 1 года) следует проводить оценку локального иммунитета - определение уровня противовоспалительных цитокинов в вагинальных смывах методом ИФА.
Лечение
При выборе схемы лечения кандидозного вульвовагинита необходимо учитывать клиническую форму заболевания и наличие сопутствующих или предрасполагающих факторов. Терапия должна быть основана на принципах эрадикации возбудителя (основная цель), устранения или уменьшения предрасполагающих факторов, укрепления неспецифической иммунорезистентности организма.
В настоящее время известны следующие группы антимикотических препаратов:
– полиенового ряда (нистатин, леворин, амфотерицин В)
– имидазолового ряда (клотримазол, кетоконазол, миконазол)
– триазолового ряда (интраконазол, флуконазол)
– прочие антимикотические средства (гризеофульвин, нитрофунгин, препараты йода и др.)
Основной метод лечения острого вульвовагинита кандидозной этиологии – местное применение антимикотических препаратов. Однако в последние годы имеются сведения о частом развитии резистентности грибов к препаратам полиенового и имидазолового ряда. Кроме того, местное применение лекарственных средств зачастую сопровождается неприятными ощущениями у пациенток при их вытекании из половых путей, дискомфортом, чувством жжения, раздражением слизистой влагалища, что способствует их нерегулярному применению.
В настоящее время широкое применение в терапии как острых, так и хронических форм урогенитального кандидоза приобрел препарат из группы триазолов – (флуконазол). Препарат активен в отношении C. albicans, C. glabrata, C. tropicalis, C. parapsilosis, C. crusei и др. Механизм антимикотического действия флуконазола основан на избирательном угнетении синтеза эргостерина, при отсутствии влияния на метаболизм гормонов, таким образом исключается вероятность развития гинекомастии и гипокалиемии. Дифлюзол (флуконазол) растворяется в воде, при приеме внутрь быстро всасывается, его биодоступность более 90%, а концентрация в плазме крови через 1,5 ч после перорального приема достигает пика, период полувыведения составляет 30 ч, в свободном, несвязанном с белками состоянии находится около 88% препарата, что способствует хорошему проникновению препарата в ткани. Согласно исследованиям флуконазол в высоких концентрациях определяется в слизистой влагалища и выделениях из половых путей, обеспечивая высокую эффективность монотерапии. Выбор схемы назначения дифлюзола зависит от формы вульвовагинального кандидоза. Так, при острой форме достаточно однократного применения препарата в дозе 150 мг. При хроническом рецидивирующем урогенитальном кандидозе целесообразно провести культуральное исследование для определения чувствительности грибов к антимикотическим препаратам и назначать дифлюзол в дозе 150 мг в 1-й и 3-й дни лечения, затем один раз в месяц на протяжении 4 мес.
Таким образом, выбор схемы лечения кандидозного вульвовагинита должен быть основан на комплексном подходе в зависимости от клинического течения заболевания, наличия сопутствующих инфекций и других заболеваний, что будет способствовать высокой эффективности терапии и сохранению репродуктивного здоровья женщин.
Контроль лечения. При острой форме контроль лечения проводят через 7 дней после окончания лечения. При хроническом кандидозном вульвовагините оценку эффективности лечения выполняют в течение 3 менструальных циклов в первый день после окончания менструации.
Список литературы:
1. Клинические рекомендации. Дерматовенерология/ под ред. А. А. Кубановой. М.: ГЭОТАР-Медиа, 2013.
2. Курдина М. И. Опыт лечения вульвовагинального кандидоза// Вестник дерматологии и венерологии. 2014.
3. Просовецкая А. Л. Новые аспекты в лечении кандидозного вульвовагинита// Вестник дерматологии и венерологии. 2014.
4. Сергеев А. Ю., Сергеев Ю. В. Кандидоз. М., 2015.
5. http://www.mednovosti.by/journal.aspx?article=5187
6. http://www.medsecret.net/ginekologiya/mochepolovye-infekcii/87-kandidoz-molochnica
7. http://www.medlinks.ru/article.php?sid=57940






