Дыхательная система состоит из следующих органов: носовая полость, носоглотка, гортань, трахея, бронхи и легкие.
Главная функция дыхательной системы связана с поступлением в организм кислорода и выделением углекислого газа. Дыхание – это процесс обеспечения клеток организма кислородом, необходимым для окислительных процессов энергетического обмена, которые составляют сущность тканевого дыхания. Сама дыхательная система обеспечивает так называемое внешнее дыхание и газообмен между легкими и кровью, который происходит в альвеолах легких. Кровь выступает в качестве транспортной системы для газов.
Помимо описанной функции, с дыхательной системой связаны:
функция голосообразования (гортань с расположенными в ней голосовыми связками);
функция защиты организма от попадания пыли и микроорганизмов (слизь, выделяемая бокаловидными клетками мерцательного эпителия и сам мерцательный эпителий дыхательных путей, избавляющий нас от защитной слизи вместе с пылью и микроорганизмами);
защитные рефлексы чихания и кашля;
функция приближения температуры вдыхаемого воздуха к температуре внутренней среды организма (обильное кровоснабжение слизистой оболочки верхних дыхательных путей);
функция увлажнения вдыхаемого воздуха;
функция выведения продуктов обмена (углекислый газ, пары воды и др.);
функция различения запахов (обонятельные рецепторы).
Особо хотелось бы отметить значение носового дыхания. При дыхании через нос раздражаются клетки особого нейроэпителия, связанного с мозгом. Раздражение этих клеток способствует развитию мозга ребенка (поэтому носовое дыхание так важно для детей и такие препятствия как полипы и аденоиды нужно удалять), влияет на нашу работоспособность, настроение, отражается на поведении. Чтобы убедиться в этом, достаточно вспомнить свои ощущения во время насморка. Для симметричного раздражения нейроэпителия правой и левой половины носовой полости необходимо также избегать искривлений носовой перегородки, которые легко возникают у детей вследствие механической травмы носа.
2. Возрастные особенности дыхательной системы
Слизистые оболочки дыхательных путей у детей тонкие, нежные, сухие (выделяется мало слизи), обильно кровоснабжаются, содержат много лимфатических сосудов. Они легко травмируются, защитная функция выражена слабее, чем у взрослых. Поэтому у детей часто возникают воспалительные процессы дыхательных путей, которые затрудняют носовое дыхание. Это сопровождается кислородным голоданием, т.к. насыщение крови кислородом начинается уже в носовой полости. Дыхание через рот создает еще более благоприятные условия для попадания в организм инфекции. Наиболее распространенный путь передачи инфекции в детских коллективах – воздушно-капельный. В детских учреждениях особенно важно следить за санитарно-гигиеническим состоянием помещения (влажная уборка, проветривание, чистота воздуха), а также следить за соблюдением регламента ежедневного обязательного пребывания детей на свежем воздухе.
Верхние дыхательные пути у детей уже, чем у взрослых, а если они еще и закрыты аденоидами, полипами, избытком слизи при воспалительных процессах, то организм ребенка страдает от недостатка кислорода (особенно мозг), нарушается произношение звуков, возможно даже нарушение умственного развития (см. выше функции нейроэпителия носовой полости). Формируется аденоидный тип лица – открытый рот, одутловатость и туповатое выражение лица.
Легкие ребенка обильно снабжены лимфатическими сосудами, что делает возможным частые воспалительные процессы. Развитие легких заканчивается к 7 годам, затем идет рост легких.
Функциональные возможности легких во многом определяются формой грудной клетки. Примерно до 6 лет она имеет конусовидную форму с почти горизонтальным расположением ребер, что затрудняет вентиляцию легких. Дыхание поверхностное. Небольшой объем грудной клетки, а, следовательно, и легких также не способствует газообмену. Однако, интенсивный рост требует достаточного поступления кислорода в клетки. Это возможно за счет высокой скорости кровотока и частоты дыхания.
Форма грудной клетки изменяется примерно к 6 годам. Она становится бочонкообразной с косым расположением ребер, что существенно влияет на вентиляцию легких и позволяет снизить частоту дыхательных движений.
Частота дыхательных движений с возрастом снижается: у новорожденных – 30-44 дых. движ. в мин.; в 5 лет – 26 дых. движ. в мин.; у подростков – 18 дых. движ. в мин.; у юношей – 16 дых. движ. в мин. Дыхание с возрастом становится более глубоким.
Для правильного развития дыхательной системы необходимы занятия физическими упражнениями, спортом. При этом развиваются дыхательные мышцы, тренируется произвольная и непроизвольная регуляция дыхания, формируется правильная осанка, увеличиваются функциональные возможности дыхательной системы, а, стало быть, оксигенация клеток и тканей, обмен веществ в них. Все это благотворно влияет на рост и развитие организма ребенка.
19. Общая характеристика процесса дыхания. Дыхание – это совокупность процессов, обеспечивающих обмен газов между организмом и окружающей средой. В результате дыхания происходит потребление организмом кислорода и выделение углекислого газа. Процесс дыхания состоит из трех основных этапов: обмен газов в легких между организмом и средой (внешнее или легочное дыхание); перенос газов кровью (кислорода из легких к тканям и углекислого газа от тканей к легким); газообмен между кровью и тканями (внутреннее или тканевое дыхание).
Механизм вдоха и выдоха. При вдохе происходит расширение грудной полости в результате сокращения наружных межреберных мышц и диафрагмы. Так как давление в плевральной полости отрицательное, при расширении грудной полости расширяются и легкие. Давление внутри легких становится ниже атмосферного, и наружный воздух проходит в легкие. При усиленном дыхании в акте вдоха участвуют все мышцы, способные поднимать ребра и грудину: большие и малые грудные, лестничные, грудинно-ключично-сосцевидные мышцы плечевого пояса. Выдох наступает в результате уменьшения объема грудной полости при расслаблении наружных межреберных мышц. При активном выдохе сокращаются и мышцы брюшной стенки (косые, поперечные и прямые), что усиливает поднятие диафрагмы. У человека в состоянии покоя цикл дыхания, состоящий из вдоха и выдоха, повторяется 16-20 раз в минуту.
Объемы легочного воздуха. Человек в состоянии покоя вдыхает и выдыхает около 500 мл воздуха. Этот объем называют дыхательным объемом (ДО). Если после спокойного вдоха сделать усиленный дополнительный вдох, то в легкие может поступить еще 1500 мл воздуха. Этот объем называют резервным объемом вдоха (РОВД). После спокойного выдоха можно при максимальном напряжении дыхательных мышц выдохнуть еще 1500 мл воздуха. Этот объем носит название резервного объема выдоха (РОвыд.). В сумме дыхательный объем, резервный объем вдоха и резервный объем выдоха составляют жизненную емкость легких (ЖЕЛ). Нормальная ЖЕЛ составляет в среднем у женщин 2700 мл, а у мужчин 3500 мл.
Даже после максимального выдоха в легких еще остается около 1200 мл воздуха, который носит название остаточного объема (ОО). Объемы легочного воздуха и ЖЕЛ измеряют при помощи спирометра и спирографа.
Вентиляция легких.Вентиляцией легких называют объем воздуха, проходящий через легкие в 1 мин. Иначе его называют минутным объемом дыхания (МОД). В покое МОД равен 5-8 л/мин, при мышечной работе он увеличивается и нередко достигает 80-150 л/мин. Человек вдыхает атмосферный воздух, в котором содержится 20,94% кислорода, 79,03% азота и незначительное количество углекислого газа - 0,03%. Выдыхаемый воздух содержит кислород (16,3%), азот (79,7%) и много углекислого газа (4%). Процентное содержание газов в воздухе определяют при помощи газоанализатора.
Обмен газов в легких. Перенос кислорода из альвеолярного воздуха в кровь и углекислого газа из крови в альвеолярный воздух происходит путем диффузии. Ее движущей силой служат разности (градиенты) парциальных давлений (напряжений) кислорода и углекислого газа по обе стороны аэрогематического барьера. Никакого механизма активного транспорта газов здесь не существует. Парциальное давление кислорода в альвеолярном воздухе равно 102 мм рт. ст., а парциальное давление углекислого газа - 40 мм рт. ст. В притекающей к капиллярам легких венозной крови давление кислорода составляет 40, а углекислого газа - 47 мм рт.ст. Поскольку парциальное давление кислорода в альвеолах больше, чем в венозной крови, то он диффундирует из альвеол в капилляры. Напротив, напряжение углекислого газа больше в венозной кроки, чем в альвеолярном воздухе, поэтому он диффундирует в альвеолы.
Обмен газов в тканях. В легких венозная кровь превращается в
артериальную. Артериальная кровь направляется к тканям. Газообмен в
тканях происходит по тому же принципу. В артериальной крови напряжение
кислорода равно 100 мм рт. ст., а углекислого газа - 40 мм рт. ст. В
тканях напряжение кислорода близко к нулю, а напряжение углекислого
газа составляет около 60 мм рт. ст. Вследствие разности давления
углекислый газ из тканей диффундирует в кровь, а кислород - в ткани. Кровь становится венозной и по венам поступает в легкие, где цикл обмена
газов повторяется.
Транспорт газов кровью. Кислород в основном транспортируется к тканям в составе оксигемоглобина. Лишь небольшая часть кислорода (около 2%), переносимого кровью, растворена в плазме. Плазмой крови в физически растворенном состоянии переносится 3-6% углекислого гaза. В эритроцитах примерно 10% углекислого газа соединяется с гемоглобином и образуется карбгемоглобин. Остальная часть соединяется с водой и превращается в угольную кислоту.
Эта реакция катализируется ферментом карбоангидразой. В тканевых капиллярах угольная кислота реагирует с ионами Na+, K+ и превращается в бикарбонаты.
Регуляция дыхания. Дыхание регулируется дыхательным
центром, который находится в продолговатом мозге. Дыхательный центр
состоит из центров вдоха и выдоха. Кроме того, нейроны, связанные с
регуляцией дыхания, находятся в варолиевом мосту. Здесь выделяют
пневмотаксический центр, который участвует в переключении фаз
дыхательного цикла.
Характерная особенность дыхательного центра - автоматия. Автоматия обуславливает ритмичность дыхания. На работу дыхательного центра оказывает влияние кора больших полушарий головного мозга. Человек произвольно регулирует дыхание при разговоре, пении; он может задерживать дыхание.
Особое значение в регуляции дыхания имеют рефлексы от хеморецепторов, чувствительных к изменению напряжения в крови углекислого газа и кислорода. Эта сигнализация исходит от центральных (бульбарных) и периферических (артериальных) хеморецепторов. Нервные и гуморальные механизмы регуляции дыхания тесно взаимосвязаны.
20. Пищеварительный канал состоит из системы органов, которые производят механическую и химическую обработку пищи и ее всасывание.
В нем различают следующие отделы:
а) ротовая полость;
б) глотка;
в) пищевод;г) желудок;
д) тонкий кишечник; в него входят три переходящих друг в друга отдела: двенадцатиперстная кишка, тощая кишка и подвздошная кишка;
е) толстый кишечник – образованный слепой кишкой, частями ободочной кишки (восходящей, поперечной, нисходящей и сигмообразной кишками) и прямой кишкой.
Ротовая полость
Зубы закладываются еще в утробном периоде и развиваются в толще челюсти. У ребенка на 6–8 месяце жизни начинают прорезываться молочные, или временные, зубы. Зубы могут появляться раньше или позднее в зависимости от индивидуальных особенностей развития. Чаще всего первыми прорезываются средние резцы нижней челюсти, потом появляются верхние средние и верхние боковые; в конце первого года прорезываются обычно 8 молочных зубов. В течение второго года жизни, а иногда и в начале третьего заканчивается прорезывание всех 20 молочных зубов.
В 6–7 лет молочные зубы начинают выпадать, и на смену им постепенно растут постоянные зубы. Перед сменой корни молочных зубов рассасываются, после чего зубы выпадают. Малые коренные и третьи большие коренные, или зубы мудрости, вырастают без молочных предшественников. Прорезывание постоянной смены зубов заканчивается к 14–15 годам. Исключение составляют зубы мудрости, появление которых порой задерживается до 25–30 лет; в 15 % случаев они отсутствуют на верхней челюсти вообще. Причиной смены зубов является рост челюстей.
С возрастом количество отделяющейся слюны увеличивается; наиболее значительные скачки отмечаются у детей от 9 до 12 месяцев и от 9 до 11 лет. Всего в сутки у детей отделяется до 800 куб. см слюны.
Пищевод
У детей слизистая оболочка пищевода нежная, легко-травмируемая грубой пищей, богата кровеносными сосудами. Длина пищевода у новорожденных – около 10 см, в возрасте 5 лет – 16 см, в 15 лет – 19 см.
Желудок Желудок грудных детей имеет скорее горизонтальное положение и расположен почти весь в левом подреберье. Только когда ребенок начинает стоять и ходить, его желудок занимает более вертикальное положение.
С возрастом меняется и форма желудка. У детей до 1,5 лет она округлая, до 2–3 лет – грушевидная, к 7 годам желудок имеет форму, как у взрослых.
Вместимость желудка увеличивается с возрастом. Если у новорожденного она составляет 30–35 мл, то к концу первого года жизни увеличивается в 10 раз. В 10–12 лет вместимость желудка достигает 1,5 л.
Мышечный слой желудка у детей развит слабо, особенно в области дна. У новорожденных железистый эпителий желудка слабо дифференцирован, главные клетки еще недостаточно созрели. Дифференцировка клеток желез желудка у детей завершается к семи годам, но полного развития они достигают лишь к концу пубертатного периода.
Общая кислотность желудочного сока у детей после рождения связана с наличием в его составе молочной кислоты.
Функция синтеза соляной кислоты развивается в период от 2,5 до 4 лет. Относительно низкое содержание соляной кислоты в желудочном соке детей 4–6 лет ведет к снижению его противомикробных свойств, что проявляется в склонности детей к желудочно-кишечным заболеваниям.
Пищеварение в кишечнике
У взрослых кишечник относительно короче, чем у детей: длина кишечника у взрослого человека превышает длину его тела в 4–5 раз, у грудного ребенка – в 6 раз. Особенно интенсивно кишечник растет в длину от 1 до 3 лет из-за перехода от молочной пищи к смешанной и от 10 до 15 лет.
Мышечный слой кишечника и его эластические волокна развиты у детей слабее, чем у взрослых. В связи с этим перистальтические движения у детей происходят слабее. Пищеварительные соки кишечника уже в первые дни жизни ребенка содержат все основные ферменты, обеспечивающие процесс пищеварения.
Рост и развитие поджелудочной железы продолжается до 11 лет, наиболее интенсивно она растет в возрасте от 6 месяцев до 2 лет.
Печень у детей относительно больше, чем у взрослых. В 8-10 месяцев ее масса удваивается. Особенно интенсивно печень растет в 14–15 лет, достигая массы 1300–1400 г. Желчеотделение отмечается уже у трехмесячного плода. С возрастом желчеотделение усиливается.
Пищеварительная система новорожденного существенно отличается от таковой у взрослых.
Полость рта развивается из ротовой бухты, покрытой эктодермой, которая постепенно углубляется и достигает головного конца передней кишки, здесь происходит соединение обоих зародышевых листков — эктодермы и энтодермы. Сверху ротовая бухта ограничена лобным бугром, который образуется вследствие активного роста головного мозга; с боковых поверхностей и снизу ротовая ямка ограничена висцеральными дугами. Впоследствии из этих зачатков развиваются кости лица и органы полости рта.
У новорожденного полость рта развита очень слабо. В дальнейшем, с развитием челюстей, прорезыванием зубов и увеличением неба, полость рта постепенно увеличивается в размерах, формируются преддверие и собственно полость рта. В преддверии рта слизистая оболочка образует ряд складок: уздечки губ и щечные тяжи, а на твердом небе — поперечные складки. У новорожденного и ребенка до 2-3 лет в задних отделах твердого неба имеются образования из эпителиальной ткани — тяжи, залегающие по обеим сторонам от средней линии неба. Само твердое небо у новорожденного и в первые месяцы у детей грудного возраста значительно уплощено, а сводчатость его выражена намного слабее, чем у взрослых.
Всю полость рта до появления преддверия полностью выполняет язык, который у новорожденного и в первые месяцы жизни весьма широк и резко уплощен. Он закладывается из нескольких так называемых языковых бугорков — зачатков, лежащих на дне первичной ротовой полости: одного непарного бугорка, расположенного по средней линии, и пары латеральных бугорков. Бугорки, расположенные впереди слепого отверстия, развиваются в тело (спинку и верхушку) языка, а бугорок, залегающий кзади от слепого отверстия, оформляется в корень языка. Все перечисленные зачатки языка быстро срастаются, оставляя след — границу между корнем и телом языка в виде пограничной борозды. Впереди и вдоль которой залегают желобоватые сосочки. Из эпителиального слоя языка образуются сосочки языка: вначале появляются желобоватые, листовидные, а затем грибовидные и нитевидные. Мышцы языка развиваются из миотомов затылочной области, которые врастают в толщу корня языка.
Полость рта делится на собственно полость рта и преддверие рта: десны, альвеолярные отростки верхней и альвеолярная часть нижней челюстей, за-ложеш1ые в пил зубы, вначале молочные, а затем постоянные.
Закладка зубов происходит на 2-м месяце внутриутробной жизни, при этом эмаль зуба образуется за счет эктобласта, а дентин, цемент и пульпа — за счет мезобласта. Вначале появляется зубная пластинка, lamina dentalis. Она врастает в подлежащую мезенхиму, дающую начало десневым валикам. Затем на зубных пластинках образуются выпячивания за счет разрастания эпителия — таким образом формируются эмалевые органы молочных зубов. На 10-й неделе в них врастает мезенхима, из которой образуются зубные сосочки, papillae dentales, Впоследствии они частично обособляются от зубной пластинки, сохраняя с ней связь в виде эпителиального тяжа. Кроме того, в этот же период вокруг эмалевого органа уплотняется окружающая мезенхима и образуется зубной мешочек, sacculus dentis, сливающийся с зубным сосочком. Все эти преобразования наблюдаются на I стадии развития. На II стадии происходят дальнейшие изменения зачатков зубов: они обособляются от зубной пластинки, теряющей связь с эпителием полости рта. В III стадии, на 4-м месяце эмбрионального развития, образуются дентин, эмаль и пульпа зуба.
Коронка формируется до рождения, а развитие корней молочных зубов заканчивается после их прорезывания.
Сроки прорезывания молочных зубов: медиальные резцы — от 6-го до 8-го месяца; латеральные резцы — от 7-го до 9-го; первые коренные — от 12-го до 15-го; клыки — от 15-го до 20-го; вторые коренные — от 20-го до 30-го месяца; при этом зубы нижней челюсти появляются несколько раньше, чем соответствующие на верхней челюсти.
Слюнные железы являются производным эпителия полости рта и мало чем отличаются от таковых у взрослого человека, однако у новорожденного крупные слюнные железы: околоушные, подъязычные и поднижнечелюстные — имеют хорошо выраженное дольчатое строение.
21. К мочевыделительной системе относятся почки, мочеточники, мочевой пузырь, мочеиспускательный канал. Основная функция почек – выделительная, направленная на поддержания постоянства внутренней среды организма (гомеостаза).
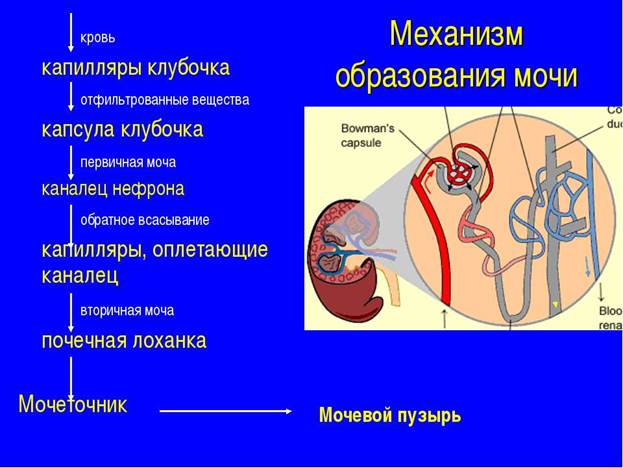
Почки расположены в верхних отделах забрюшинного пространства, на 1-1,5 позвонка ниже, чем у взрослого. Вещество почек состоит из наружного (коркового) слоя, в котором находятся клубочки почек и внутреннего (мозгового), в котором находятся дольки (пирамиды), вершины которых (сосочки) открываются в почечные чашечки. Чашечки выходят в почечную лоханку, переходящую в мочеточник. Мочеточники впадают в мочевой пузырь, и завершается мочевыделительная система мочеиспускательным каналом. Структурной и функциональной единицей почечной ткани является нефрон. Нефрон состоит из сосудистого клубочка (гломерулы), покрывающей его капсулы Шумлянского-Боумена, системы почечных канальцев (проксимальных, петли Генле, дистальных), собирательных трубочек, которые многократно сливаясь, образуют сосочковый канал, вливающийся в чашечку почки. Общее число нефронов около 2 млн. в нефронах происходит образование мочи: фильтрация, реабсорбция (активный и пассивный транспорт веществ из просвета канальцев в кровь), канальцевая секреция (транспорт веществ из тканевой жидкости в просвет канальцев). В первые 2-5 лет почки имеют дольчатое строение, мозговой слой преобладает над корковым. Незрелость нефрона определяет особенности функции почек новорожденных и детей раннего возраста:
•относительно низкую клубочковую фильтрацию;
•относительно меньшую фильтрующую поверхность;
•более низкое фильтрационное давление;
•относительно большую толщину фильтрующих мембран.
Несмотря на несовершенство многих функций почки детей первого года жизни в физиологических условиях и при естественном вскармливании поддерживают гомеостаз на должном уровне. Однако, перевод ребенка на искусственное вскармливание может сдвинуть КОС в сторону физиологического ацидоза за счет увеличения белковой нагрузки.
Мочевыводящие пути у детей раннего возраста отличаются недостаточным развитием мышечной и эластичной ткани в их стенках. Почечные лоханки шире, стенки их гипотоничны, до 5 лет располагаются внутрипочечно.
Мочеточники относительно шире, более извилистые и гипотоничные, что предрасполагает к застою мочи и развитию микробно-воспалительного процесса в вышележащих отделах. Длина мочеточников у новорожденных 4-7 см, у взрослого 20-28 см.
Мочевой пузырь у детей грудного возраста расположен в надлобковой области, на 2 году он опускается в малый таз. Он имеет овальную форму и хорошо развитую слизистую. По мере роста происходит утолщение мышечного слоя и эластичных волокон. Емкость мочевого пузыря новорожденного составляет 50 мл, в 1 год – 100 мл, в 5-9 лет – 150-200 мл, в 12-14 лет – 300-400 мл.
Мочеиспускательный канал (уретра) имеет тонкую, слабую, складчатую, легкоранимую слизистую. У новорожденных мальчиков длина уретры составляет 5-6 см, к 16 годам он достигает 16 – 18 см; у новорожденных девочек её длина 1-1,5 см, в 16 лет 3,2 см. Число мочеиспусканий у новорожденных 20-25 в сутки, у грудных – 15; вначале они носят непроизвольный характер, затем с 1,5 – 2 лет регулируются подкоркой и корой головного мозга.
22. 
Состав и свойства мочи. Моча – прозрачная жидкость соломенно-желтого цвета. Цвет мочи обусловлен пигментом уробилином. Количество в сутки – 1-1,5 л. Относительная плотность – 1,010-1,025 рН реакции зависит от пищи и колеблется от 5 до 7. При мясной и богатой белками пищи реакция мочи кислая, при растительной – нейтральная или щёлочная.
Состав мочи:
Н2О – 95%
Плотные вещества – 4,5% (60 г)
· мочевина – 2% (25-30 г)
· мочевая кислота – 0,05% (0,7 г)
· креатинин – 0,075% (1,5 г)
· гиппуровая кислота – 0,05% (0,7 г)
· аммиак – 0,7 г
· поваренная соль – 10-15 г
· оксид калия – 3,3 г
· оксид кальция – 0,8 г
· оксид магния – 0,8 г
· сульфаты – 2,5 г
В моче не должно содержаться белка, глюкозы, эритроцитов, кетоновых тел, билирубина.
В условиях патологии в моче обнаруживаются вещества, обычно в ней не выделяемые:
- белок – протеинурия
- глюкоза – глюкозурия
- кетоновые тела – кетонурия
- билирубин – билирубинурия
- большое количество лейкоцитов – пиурия
- эритроциты – гематурия
Если с мочой выводятся вещества, необходимые организму (глюкоза, аминокислоты, витамины, ионы Na, K, Ca, Cℓ и другие), то они называются пороговымивеществами.
Непороговыевещества – это продукты обмена, выводимые с мочой (мочевина, креатинин, сульфаты, аммиак).
4.Конечная моча поступает из нефрона в собирательную трубочку, которая открывается на сосочке пирамиды, затем моча поступает в малые чашечки, большие чашечки, лоханку и мочеточник. Из мочеточников моча поступает в мочевой пузырь, где происходит её накопление. Мочеточники косо входят в мочевой пузырь, слизистая образует складку у его основания, которая исполняет роль клапана и препятствует обратному поступлению мочи в мочеточники. На продвижение мочи по мочеточнику влияют:
· сила тяжести мочи
· перистальтические движения мочеточников
· продольные складки слизистой
· вертикальное положение мочеточников
Накопление мочи в мочевом пузыре ведёт к повышению внутрипузырного давления. Мочевой пузырь иннервируется вегетативной нервной системой. Возбуждение симпатических нервов способствует накоплению мочи в мочевом пузыре (усиливается перистальтика мочеточников, расслабляется мышечная стенка мочевого пузыря, повышается тонус сфинктеров). Возбуждение тазовых парасимпатических нервов приводит к сокращению стенки мочевого пузыря и расслаблению сфинктеров, и моча изгоняется из мочевого пузыря.
Моча периодически выводится из мочевого пузыря за счёт акта мочеиспускания. потребность в мочеиспускании вызывается давлением мочи в мочевом пузыре до 12-15 см водного столба.
Мочеиспускание – это сложный рефлекторный акт. Механорецепторы мочевого пузыря раздражаются, возникают импульсы, которые передаются в спинной мозг в центр мочеиспускания (II-IV сегменты крестцового отдела), отсюда по парасимпатическим волокнам тазовых нервов к сфинктеру мочевого пузыря (расслабляется) и мышечной стенке мочевого пузыря (сокращается). Одновременно возбуждение передаётся в кору головного мозга (лобные доли, где возникает ощущение к позыву мочеиспускания). Импульсы от коры головного мозга через спинной мозг поступают к сфинктеру м/и канала, он расслабляется и наступает акт мочеиспускания. После акта мочеиспускания давление в мочевом пузыре снижается почти до нуля. Через м/и канал моча выводится наружу. Влияние коры головного мозга на рефлекторный акт мочеиспускания проявляется в его задержке, усилении, и даже произвольном вызывании. Произвольная задержка мочеиспускания отсутствует у новорождённых. Она появляется только к концу первого года. Прочный условный рефлекс задержки мочеиспускания вырабатывается у детей к концу 2-го года жизни. В результате воспитания вырабатывается условно-рефлекторная задержка позыва и условный обстановочный рефлекс: мочеиспускание при появлении определённых условий для его осуществления.
5.Регуляция мочеобразования.Мочеобразование зависит от уровня АД, кровоснабжения почек и величины просвета сосудов почек. Сужение капилляров почек и падение АД уменьшают отделение мочи, расширение капилляров и увеличение АД – увеличивают. Увеличивают диурез приём большого количества воды. При длительной физической нагрузке, высокой температуре окружающей среды количество мочи уменьшается, она становится более концентрированной из-за усиленного потоотделения. Кратковременная усиленная физическая работа повышает АД и значит, увеличивает мочеобразование.
23. Общее понятие о железах внутренней секреции. Железами внутренней секреции, или эндокринными, называют железы, не имеющие выводных протоков и выделяющие свой секрет - гормоны в кровь или тканевую жидкость. К железам внутренней секреции относятся гипофиз, эпифиз, щитовидная железа, околощитовидные железы, вилочковая железа, надпочечники, поджелудочная железа (островки Лангерганса) и половые железы (внутрисекреторная часть). Эндокринной функцией обладает гипоталамус - отдел промежуточного мозга.
Гормоны. Гормоны - это биологически активные вещества, оказывающие специфическое действие на обмен веществ, рост и развитие организма. Гормоны по химическому составу делят на три группы: первая - пептидные и белковые гормоны (инсулин); ко второй группе относятся производные аминокислот (тироксин, адреналин) и третья группа - стероидные (андрогены, эстрогены и кортикостероиды). Все гормоны обладают рядом общих свойств. Во-первых, их физиологическая активность чрезвычайно высока: ничтожно малое количество гормона вызывает очень значительные изменения организме. Во-вторых, отличаются избирательностью воздействия: большинство из них действует лишь на один определенный орган, который называется органом-мишенью для данного гормона. В-третьих, гормоны неустойчивы и быстро разрушаются в организме.
Механизм действия гормонов.Действие гормонов направлено в основном на деятельность ферментов или на процессы проницаемости клеточных мембран. Механизм действия гормонов на проницаемость мембран пока не выяснен, но сам факт такого действия установлен. Так, инсулин влияет на проницаемость мембран клеток для глюкозы.
Более исследован процесс влияния гормонов на ферменты, их активность и синтез. Механизм действия гормонов на активность ферментов заключается в том, что гормон взаимодействует с определенным участком клеточной мембраны - рецептором. Сигнал об этом передается внутрь клетки и приводит к образованию циклического АМФ (ц - АМФ), который через ряд посредников, вызывает активацию определенных ферментов, в основном путем фосфорилирования. По такому механизму действует, например, адреналин, вызывающий активацию фосфорилазы, - фермента, расщепляющего гликоген, и липазы, гидроли-зующей липиды.
Для поддержания роста, жизнедеятельности и развития организма требуется определенный уровень гормонов в крови. При недостатке того или иного гормона говорят о гипофункции данной железы. Если гормоны вырабатываются железой в избытке, то это считают гиперфункцией. При гипо- и гиперфункции желез возникают эндокринные заболевания.
Функции желез внутренней секреции. Гипофиз. Небольшая по величине железа массой (0,5-0,7 г), расположена в углублении турецкого седла черепа. Гипофиз состоит из трех долей: передней, промежуточной и задней. Передняя доля (аденогипофиз) вырабатывает и выделяет тропные гормоны: соматотропный гормон (СТГ), тиреотропный гормон (ТТГ), адренокортикотропный гормон (АКТГ), гонадотропные гормоны (ГТГ). Соматотропный гормон регулирует рост. Гиперфункция в детском возрасте приводит к гигантизму, у взрослого человека возникает акромегалия -увеличение размеров носа, нижней челюсти, кистей рук и стоп ног. При гипофункции в детском возрасте происходит задержка роста - карликовость. Гипофункция у взрослых приводит к изменению обмена веществ: либо к общему ожирению, либо к резкому похуданию. Тиреотропный гормон действует на щитовидную железу, стимулируя ее функцию. Адренокортикотропный гормон усиливает синтез гормонов коры надпочечников. К гонадотропным гормонам относятся фолликуло-стимулирующий гормон (ФСГ) - способствует росту половых клеток; лютеинизирующий гормон (ЛГ) - усиливает образование половых гормонов и рост желтого тела.
Промежуточная доля гипофиза выделяет интермидин, влияющий на пигментацию кожи.
Задняя доля гипофиза (нейрогипофиз) выделяет два гормона - вазопрессин, или антидиуретический гормон (АДГ), и окситоцин. Они образуются в нейросекреторных клетках гипоталамуса. По аксонам нервных клеток эти гормоны поступают в заднюю долю гипофиза. Вазопрессин влияет на гладкую мускулатуру артериол, увеличивая их тонус и повышая артериальное давление; усиливает обратное всасывание воды из канальцев почек в кровь, уменьшая тем самым диурез. Окситоцин действует на гладкую мускулатуру матки, усиливая ее сокращение в конце беременности, а также стимулирует выделение молока.
Эпифиз (шишковидное тело). Эпифиз расположен в полости черепа, над таламусом между холмами среднего мозга. Масса его у взрослого человека составляет примерно 0,2 г. Эпифиз выделяет серотонин и мелатонин и ряд полипептидов, которые обладают гормональным действием. Серотонин синтезируется днем, а мелатонин ночью. Свет угнетает синтез мелатонина. Эпифиз оказывает влияние на половое созревание, на функции половых желез, на сон и бодрствование.
Щитовидная железа. Щитовидная железа расположена на шее впереди гортани. В ней различают две доли и перешеек. Масса щитовидной железы взрослого человека составляет 30-40 г. Железа покрыта снаружи соединительнотканной капсулой. Она состоит из множества долек. Каждая долька состоит из отдельных пузырьков фолликулов, стенки которых образованы однослойным эпителием, расположенным на базальной мембране, а полости заполнены вязкой массой - коллоидом. Коллоид является основным носителем биологически активных веществ, из которых образуются гормоны. Щитовидная железа вырабатывает гормоны тироксин (Т4), трийодтиронин (Т3), и кальцитонин (вырабатывается С-клетками, не поступает в полость фолликула как тиреоидные гормоны, а выводится в кровь). Ежедневно в составе тиреоидных гормонов выделяется до 0,3 мг йода. Следовательно, человек должен ежедневно с пищей и водой получать йод.
Тироксин и трийодтиронин стимулируют окислительные процессы в клетках, оказывают влияние на белковый, углеводный, жировой, водный и минеральный обмен, на рост, развитие и дифференцировку тканей. Кальцитонин регулирует содержание кальция в крови.
При пониженной функции щитовидной железы (гипотериозе) у детей возникает кретинизм (задерживается физическое, психическое развитие, снижаются умственные способности). У взрослых людей гипотиреоз ведет к тяжелому заболеванию - микседеме (происходит снижение основного обмена, развивается ожирение, апатия, понижается температура тела). При гиперфункции щитовидной железы (гипертиреозе) возникает базедова болезнь, характерными симптомами которой являются повышение возбудимости центральной нервной системы, основного обмена, учащение сердцебиений, экзофтальм (пучеглазие), снижение массы тела, наличие зоба. В местах, где вода, пища бедны йодом, входящим в состав гормонов щитовидной железы, развивается заболевание, которое называется эндемическим зобом.
Околощитовидные железы. Околощитовидные железы - это четыре небольших тельца, расположенных позади долей щитовидной железы, в ее капсуле, по две с каждой стороны. Форма их овальная или круглая, общая масса очень незначительная - 0,25-0,5 г. Эти железы вырабатывают паратгормон, регулирующий обмен кальция и фосфора в крови. У человека при гипофункции околощитовидных желез возникает тетания - заболевание, характерным симптомом которого являются приступы судорог. В крови снижается содержание кальция и увеличивается количество калия, что резко повышает возбудимость. При недостатке в крови кальция происходит освобождение его из костей, а как следствие этого - размягчение костей. Если в крови избыток кальция в условиях гиперфункции желез, то он откладывается в сосудах, аорте, почках.
Вилочковая железа. Вилочковая железа состоит из правой и левой долей, соединенных рыхлой клетчаткой. Книзу железа расширена, вверху сужена. Масса вилочковой железы у новорожденных - 7,7-34 г. До трех лет наблюдается ее увеличение, от трех до двадцати лет масса стабилизируется, а в старшем возрасте составляет в среднем 15 г. Вилочковая железа вырабатывает гормон тимозин, участвующий в регуляции нервно-мышечной передачи, углеводного обмена, обмена кальция. В настоящее время вилочковую железу рассматривают как центральный орган иммунитета. В железе размножаются и дифференцируются клетки - предшественники Т-лимфоцитов. Зрелые Т-лимфоциты (ответственны за развитие иммунитета) из тимуса заселяют периферические лимфоидные органы.
Надпочечники. Надпочечники это парные железы, расположенные над верхними концами почек. Масса обеих желез около 15 г. Они состоят из двух слоев: наружного (коркового) и внутреннего (мозгового). В корковом веществе вырабатываются три группы гормонов: глюкокортикоиды, минералокортикоиды и половые гормоны. Глюкокортикоиды (кортизон, кортикостерон и др.) влияют на обмен углеводов, белков, жиров, стимулируют синтез гликогена из глюкозы, обладают способностью угнетать развитие воспалительных процессов. Велика роль глюкокортикоидов при больших мышечных напряжениях, действии сверхсильных раздражителей, недостатке кислорода. При этом вырабатывается значительное количество глюкокортикоидов, обеспечивающих приспособление организма к чрезвычайным условиям. Минералокортикоиды (альдостерон и др.) регулируют обмен натрия и калия, действуют на почки. Альдостерон усиливает обратное всасывание натрия в почечных канальцах и выведение калия, регулирует водно-солевой обмен, тонус кровеносных сосудов, способствует повышению давления.
Половые гормоны коры надпочечников (андрогены, эстрогены, прогестерон) обусловливают развитие вторичных половых признаков. При недостаточной функции коры надпочечников развивается заболевание, называемое бронзовой болезнью. Кожа приобретает бронзовую окраску, наблюдается повышенная утомляемость, потеря аппетита, тошнота, рвота. При гиперфункции надпочечников отмечается увеличение синтеза гормонов, особенно половых. При этом меняются вторичные половые признаки. Например, у женщин появляются борода, усы и т.д. 5 Мозговой слой надпочечников вырабатывает адреналин и норадреналин. Адреналин повышает систолический объем, ускоряет частоту сердечных сокращений, вызывает сужение сосудов (исключая сосуды сердца и легких), увеличивает кровоток в печени, скелетных мышцах и мозге, повышает уровень сахара в крови, усиливает распад жиров. При различных экстремальных состояниях в крови увеличивается содержание адреналина.
Норадреналин выполняет функцию медиатора при передаче возбуждения в синапсах. Он замедляет частоту сердечных сокращений, снижает минутный объем.
Поджелудочная железа. Является железой смешанной секреции, выделяет пищеварительные ферменты в двенадцатиперстную кишку по выводному протоку, а гормоны - непосредственно в кровь. Гормонопродуцирующей тканью в ней являются панкреатические островки Лангерганса, альфа-клетки которых вырабатывают гормон глюкагон, способствующий превращению гликогена печени в глюкозу крови, в результате чего увеличивается уровень сахара в крови. Второй гормон - инсулин - вырабатывается бета-клетками островков. Инсулин повышает проницаемость клеточных мембран для глюкозы, что способствует ее расщеплению тканями, отложению гликогена и уменьшению количества сахара в крови. При недостаточности функций поджелудочной железы развивается сахарный диабет.
Половые железы. Семенники у мужчин и яичники у женщин также ^относятся к железам смешанной секреции. За счет внешнесекреторной функции образуются сперматозоиды и яйцеклетки. Эндокринная функция связана с выработкой мужских и женских половых гормонов. В семенниках вырабатываются андрогены - тестостерон и андростерон. Они стимулируют развитие полового аппарата и вторичных половых признаков, увеличивают образование белка в мышцах, необходимы для созревания сперматозоидов.
В яичниках образуются женские половые гормоны - эстрогены. В фолликулах синтезируется эстрадиол, под влиянием которого происходит рост половых органов, формирование вторичных половых признаков, характерных для женщин. Другой гормон - прогестерон - вырабатывается клетками желтого тела, которое образуется на месте лопнувшего фолликула яичника. Это гормон беременности. Он способствует имплантации яйцеклетки в матке, задерживает созревание и овуляцию фолликулов, стимулирует рост молочных желез.
Регуляция эндокринных функций.Регуляция образования и выделения гормонов железами внутренней секреции осуществляется нервно-гуморальным путем. Центральную роль в сохранении гормонального равновесия играет гипоталамус. Гипоталамус и гипофиз составляют функциональный комплекс, называемый гипоталамо-гипофизарной системой. Его назначение - нейрогуморальная регуляция всех вегетативных функций и поддержание гомеостаза. Гипоталамус оказывает влияние на эндокринные железы по нисходящим нервным путям либо через гипофиз (гуморальный путь). Нервное возбуждение стимулирует в гипоталамусе синтез активных пептидов, которые называются релизинг-факторами. Их действие направлено на гипофиз и способствует синтезу его гормонов. Последние доставляются кровью к другим железам внутренней секреции и стимулируют выработку ими гормонов, которые поступают к определенным органам и тканям и проявляют свое действие.
24. Скелет ( с греч. — высохший) — это комплекс костей различной формы и величины. В состав скелета входит 206 костей, из них 85 парных и 36 непарных. Масса скелета составляет 20 % массы тела. В скелете человека различают отделы: скелет головы, туловища и конечностей
Скелет выполняет следующие функции: 1) опорная, 2) защита от механических повреждений мозга и внутренних органов, 3) участие в осуществлении движений, 4) депо минеральных солей.
Скелет головы включает мозговой и лицевой череп. Мозговой череп образуют кости: парные — теменные и височные— и непарные — затылочная, клиновидная, лобная, решетчатая. Лицевой череп образован верхнечелюстными, носовыми, слезными, скуловыми, небными, нижними носовыми раковинами, сошником, нижней челюстью и подъязычной костями. В черепе имеется только одна подвижно-соединительная кость — нижняя челюсть. В лобной, височной, клиновидной и верхнечелюстных костях заполненные воздухом имеются пазухи, открывающиеся в носовую полость и таким образом соединяющиеся с внешней средой.
Череп начинает дифференцироваться на втором месяце внутриутробной жизни. К моменту рождения ядра окостенения имеются во всех костях черепа, но их разрастание и срастание происходит в постнатальном периоде. У новорожденного объем мозгового черепа в восемь раз больше лицевого, а у взрослого — только в 2—2,5, раза. В два года отношение лицо череп равно 1:6, в 5 лет — 1:4, в 10 лет — 1:3. Меньшая величина лицевого черепа у новорожденных зависит от недоразвития лицевых, главным образом челюстных, костей. С ростом зубов эти соотношения приближаются к соотношению их у взрослого. У новорожденного между костями черепа имеются пространства размером около
3 мм, заполненные соединительной тканью. Их называют швами. В процессе постнатального развития ширина швов уменьшается, так что соединительно-тканная прослойка становится едва различимой. После
30 лет происходит окостенение швов. Углы костей черепа не окостеневают к моменту рождения, и места их соединения также заполняет соединительная ткань. Эти участки называют родничками. Различают передний, задний и боковые роднички. Передний, лобный родничок расположен между лобной и теменными костями, его размер составляет 2,5—5 см. Он прогрессивно уменьшается к шести месяцам постнатального развития и полностью закрывается к 1,5—2 годам. Задний, затылочный родничок находится между затылочной и теменными костями, он имеет размер до 1 см. Обычно он уже закрыт к моменту рождения, но иногда сохраняется до 4—8 недель. Боковой передний родничок помещается в месте схождения лобной, теменной и височной костей, а боковой задний — между затылочной и височной костями. Их закрытие происходит либо во внутриутробном периоде развития, либо в первые недели после рождения. При рахите закрытие родничков происходит в более поздние сроки.
У новорожденного кости черепа очень тонкие, их толщина в восемь раз меньше, чем у взрослого. Однако благодаря интенсивному процессу костеобразования уже на первом году жизни толщина стенок увеличивается в три раза. Довольно быстро изменяется объем черепа: у новорожденного он составляет 1/3, в 6 месяцев — 1/2, а к 2 годам — 2/3 объема черепа взрослого. С 10—12 лет величина его меняется мало.
Скелет туловища состоит из позвоночника и грудной клетки. Позвоночник включает 33—34 позвонка: 7 шейных, 12 грудных, 5 поясничных, 5 сросшихся крестцовых и 4—5 сросшихся копчиковых. Соответственно выделяют шейный, грудной, поясничный, крестцовый и копчиковый отделы позвоночника.
Каждый позвонок состоит из тела, дуги и отростков. Различают непарный остистый отросток, парные поперечные, верхние и нижние суставные отростки, отходящие от дуги. Между задней поверхностью тела позвонка и его дугой находится позвоночное отверстие. Позвоночные отверстия всех позвонков образуют позвоночный канал, в котором расположен спинной мозг. На верхней и нижней границе дуги и тела позвонка находятся вырезки. Выше- и нижележащие вырезки формируют межпозвоночные отверстия, в которых помещаются спинальные ганглии. Позвонки разных отделов позвоночника имеют некоторые отличия. Так, первый шейный позвонок, называемый атлантом, имеет форму несколько вытянутого кольца. На его передней поверхности находится суставная ямка для сочленения со вторым позвонком. Второй позвонок — эпистрофей — имеет зубовидный отросток, с помощью которого осуществляется сочленение с первым позвонком. Вокруг зубовидного отростка осуществляется вращение атланта вместе с черепом.
Грудная клетка образуется грудиной и 12 парами ребер. Ребро — изогнутая пластинка имеет головку, шейку и бугорок. Головкой и бугорком ребра сочленяются с грудными позвонками. Передние концы ребер хрящевые. Ребра с I по VII сочленяются с грудиной называются истинными, с VIII по X присоединяются к вышележащему ребру называются ложными, концы XI и XII пар ребер находятся в мышцах живота называются колеблющимися.
Грудина состоит из рукоятки, тела и мечевидного отростка. Рукоятка соединяется с ключицей и I парой ребер, II—VII пары ребер сочленяются с телом грудины.
Позвонки, формирующие позвоночный столб, развиваются как вторичные кости на втором месяце внутриутробного развития. Процесс окостенения позвоночного столба происходит в строго определенном порядке. Очаги окостенения сначала появляются в грудных позвонках, и затем окостенение распространяется по направлению к шейному отделу и копчиковому.
Позвоночный столб новорожденного имеет только небольшой крестцовый изгиб. Первым появляется шейный изгиб в возрасте 2,5—3 месяцев, когда ребенок начинает держать головку. Изгиб, направленный выпуклостью вперед, называют лордозом. Следовательно, первым появляется шейный лордоз. В возрасте около 6 месяцев, когда ребенок начинает сидеть, возникает изгиб в грудном отделе, направленный выпуклостью назад. Такие изгибы, направленные выпуклостью назад, называют кифозами. К моменту начала ходьбы формируется поясничный лордоз. Это сопровождается изменением положения центра тяжести, что предотвращает падение тела при переходе к вертикальному положению. Таким образом, к году имеются уже все изгибы позвоночника. Сначала образовавшиеся изгибы не фиксированы и исчезают при расслаблении мускулатуры. Фиксация изгибов в шейном и грудном отделах позвоночника происходит в 6—7 лет, а в поясничном — к 12 годам.
Окостенение грудины начинается во внутриутробном периоде развития и первые ядра окостенения появляются в рукоятке и теле. В мечевидном отростке ядро окостенения возникает лишь в 6—12 лет. Полное срастание всех костных участков грудины заканчивается после 25 лет.
Окостенение хрящевых ребер начинается на 6—8 неделе внутриутробного развития и заканчивается в 20—25 лет.
Скелет конечности состоит из скелета свободной конечности и скелета пояса.
Пояс верхних конечностей включает в себя парные кости лопатки и ключицы. Лопатка имеет ось, которая заканчивается плечевым отростком — акромионом. Он образует сустав с ключицей. На одном из углов лопатки имеется суставная впадина для сочленения с головкой плечевой кости.
Скелет свободной верхней конечности состоит из плечевой кости, костей предплечья и кисти. Плечевая кость сочленяется своей головкой с лопаткой, а в нижней своей части образует локтевой сустав с костями предплечья: локтевой, расположенной по линии мизинца, и лучевой — по линии большого пальца. Нижний конец лучевой кости образует лучезапястный сустав с тремя костями верхнего ряда запястья. Кисть образуют кости запястья, пястья и фалангов пальцев. Запястье состоит из восьми костей, расположенных в два ряда. Пясть образует пять трубчатых костей. Скелет пальцев состоит из фаланг: второй-пятый пальцы имеют по три фаланги, а первый палец — две.
Пояс нижних конечностей образуют парные тазовые кости и крестец. Каждая тазовая кость состоит из подвздошной, седалищной и лонной. В месте их схождения образуется вертлужная впадина, куда входит головка бедра, формируя тазобедренный сустав. На поверхности подвздошной кости имеется, суставная поверхность для сочленения с крестцом. Правая и левая лонные кости соединяются спереди, образуя полусустав.
Скелет свободной нижней конечности состоит из бедра, голени и стопы. Бедренная кость в нижнем эпифизе имеет латеральный и медиальный мыщелки. Мыщелки снабжены суставными поверхностями, с которыми сочленяются надколенник и большеберцовая кость, образуя коленный сустав. Скелет голени состоит из большеберцовой и малоберцовой костей. В верхнем конце большеберцовой кости имеются два мыщелка, сочленяющиеся с мыщелками бедра. Ниже и снаружи бокового мыщелка большеберцовой кости расположена суставная площадка для сочленения с малоберцовой костью. Нижний конец большеберцовой кости соединяется с таранной костью, которая на наружной своей стороне имеет суставную поверхность для соединения с поверхностью малоберцовой кости. Нижние концы малоберцовой и большеберцовой костей срастаются неподвижно, между ними и таранной костью формируется голеностопный сустав.
Стопа состоит из предплюсны, плюсны и фаланг пальцев. Кости предплюсны расположены в два ряда. Верхний ряд включает таранную и пяточную кости, нижний — первую, вторую, третью клиновидные и кубовидную. Между этими двумя рядами расположена ладьевидная кость. Таким образом, всего предплюсна включает семь костей. Плюсна содержит пять трубчатых костей. Скелет первого пальца состоит из двух фаланг, а второго-пятого — из трех.
Все кости пояса верхних конечностей, за исключением ключицы, проходят хрящевую стадию развития. Процесс окостенения, начавшись на шестой неделе внутриутробного развития, заканчивается к 25 годам. В большинстве костей свободных верхних конечностей окостенение начинается в первые 2—3 месяца эмбрионального развития и заканчивается к 16—25 годам.
Почти во всех костях пояса нижних конечностей первичные ядра окостенения появляются в эмбриональном периоде развития. Лишь в костях предплюсны (ладьевидной, кубовидной и клиновидных) они образуются в период от трех месяцев после рождения до пяти лет. Таз у новорожденного имеет форму воронки и состоит из отдельных, несросшихся костей. Ядра окостенения в подвздошной, седалищной и лобковой костях появляются в период от 3,5 до 4,5 месяцев внутриутробного развития. Срастание всех трех костей таза происходит в 14—16 лет, а полное окостенение заканчивается только к 25 годам. В постнатальном периоде происходит изменение формы и размера таза: под влиянием давления, оказываемого массой тела и органами брюшной полости, под воздействием мышц, в результате давления головки бедренной кости, под влиянием половых гормонов и т. д. В результате этих воздействий увеличивается переднезадний диаметр таза (с 2,7 см у новорожденного до 8,5 см в 6 лет и 9,5 см в 12 лет), возрастает его поперечный размер, который в 13—14 лет становится таким же, как и у взрослых. После девяти лет отмечается разница в форме таза у мальчиков и девочек: у мальчиков таз более высокий и более узкий, чем у девочек. Таким образом, не только в дошкольном возрасте, но и в школьном рост и развитие скелета далеко еще не закончены.






